Мітральна недостатність 1-4 ступеня: причини і симптоми, лікування і прогноз життя
Мітральна недостатність – різновид вад серця клапанного типу. Патогенез обумовлюється неповним закриттям мітрального отвору, чому передують порушення будови стулок, тканин, що знаходяться під клапанами.
Патологія характеризується регургитацией крові в ліве передсердя з лівого шлуночка. Розглянемо детально, що це таке, характер розвитку і клінічну картину перебігу недостатності мітрального клапана при 1, 2 і 3 ступенях захворювання, методи його лікування та прогноз повернення до нормального життя.
Що це таке
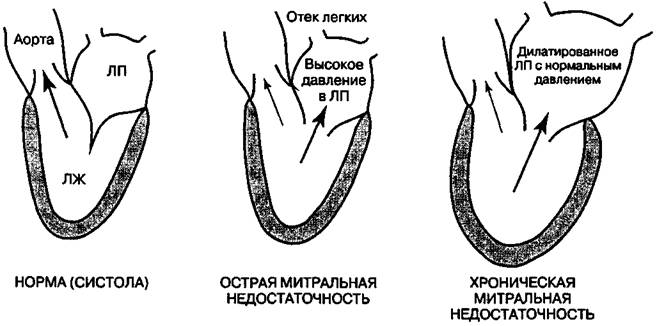
У нормі лівий шлуночок в систолу викидає вміст в аорту, яка розгалужується, утворюючи велике коло кровообігу. Таким способом здійснюється перенесення поживних речовин і кисню до органів, в тому числі і міокард. Під тиском двостулковий клапан закривається і не допускає зворотного руху. При наявності отвору під час скорочення виникає регургітація, і частина крові повертається назад, розтягуючи ліве передсердя. У міру прогресування стану відбувається стійке збільшення обсягу порожнин серця, підвищення тиску, застій в судинах легенів.
Механізм формування пороку можна розглянути на малюнку:
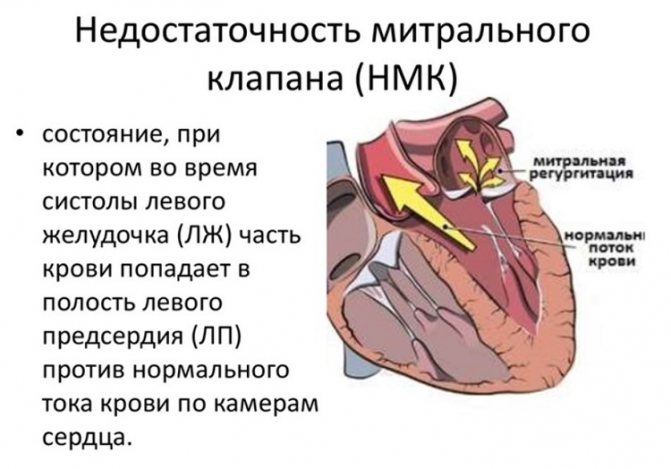
Види, форми, стадії
При НМК оцінюється загальний ударний об’єм крові лівого шлуночка. Залежно від його кількості захворювання розділяється на 4 ступеня тяжкості (у відсотках вказується частина крові, яка перерозподіляється неправильно):
- I (найбільш м’яка) – до 20%.
- II (помірна) – 20-40%.
- III (середня форма) – 40-60%.
- IV (найважча) – понад 60%.
За формами перебігу захворювання можна розділити на гострий та хронічний:
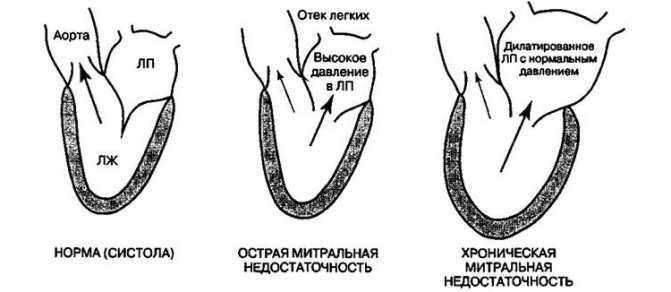
При визначенні особливостей пересування мітральних стулок виділяють 3 типи класифікації патології:
- 1 – стандартний рівень рухливості стулок (при цьому хворобливі прояви полягають в дилатації фіброзного кільця, прориві стулок).
- 2 – деструкція стулок (найбільшої шкоди приймають хорди, так як відбувається їх витягування або розрив, також проявляється порушення цілісності сосочкових м’язів.
- 3 – зниження рухливості стулок (вимушене з’єднання комиссур, скорочення протяжності хорд, а також їх зрощення).
Причини виникнення
Формування пороку може відбуватися у внутрішньоутробному періоді, і в цьому випадку він вважається вродженим. Причинами такої патології можуть бути:
- алкоголізм, прийом наркотиків і куріння матері під час вагітності;
- іонізуюче опромінення;
- отруєння і прийом деяких препаратів (антибіотики, нестероїдні протизапальні);
- системні та інфекційні захворювання.
Етіологічними факторами придбаного відхилення зазвичай виступають:
- стрептококові та стафілококові інфекції з розвитком септичного ендокардиту;
- аутоімунні захворювання (вовчак, розсіяний склероз);
- ураження міокарда в результаті інфаркту;
- пролапс мітрального клапану;
- синдром Марфана;
- травми грудної клітки з розривом стулок або волокон, які їх утримують.
Відносна недостатність мітрального клапана спостерігається при вираженому збільшенні лівого шлуночка. Причиною цього стану можуть бути дилатаційна кардіоміопатія, аортальний порок, міокардит і гіпертонічна хвороба.
Причини розвитку патології
Фактори становлення проблеми різноманітні. Вони завжди мають хвороботворні походження.
Вроджені і набуті вади серця
Як ні парадоксально, можливе виникнення проблеми в рамках інших кардіальних змін і генетичних відхилень (про це нижче).
Так, на тлі аортальнийнедостатності можливе послаблення м’язів і сухожильних ниток мітрального клапана.
Всі патологічні процеси подібного роду проявляються досить пізно. Деякі і зовсім не дають знати про себе аж до летального результату. Часом діагноз ставиться вже в процесі аутопсії.
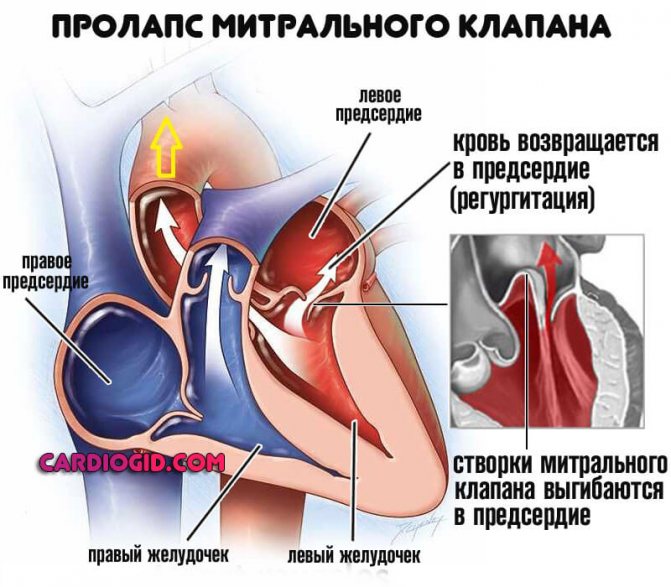
пролапс клапана
Клінічний варіант органічного зміни кардіальної структури. Характеризується западением стулок освіти всередину передсердь.
Найчастіше це вроджена аномалія. Приблизно в 30% клінічних ситуацій – придбана, на тлі травм або оперативних втручань. Лікування, як і в випадку з вадами хірургічне, перспективи відновлення хороші. Детальніше в цій статті.
Ішемічна хвороба серця
Типовий вікової патологічний процес. Також зустрічається у пацієнтів, які перенесли інфаркт міокарда. Супроводжується хронічною недостатністю харчування кардіальних структур, але катастрофічних явищ ще немає.
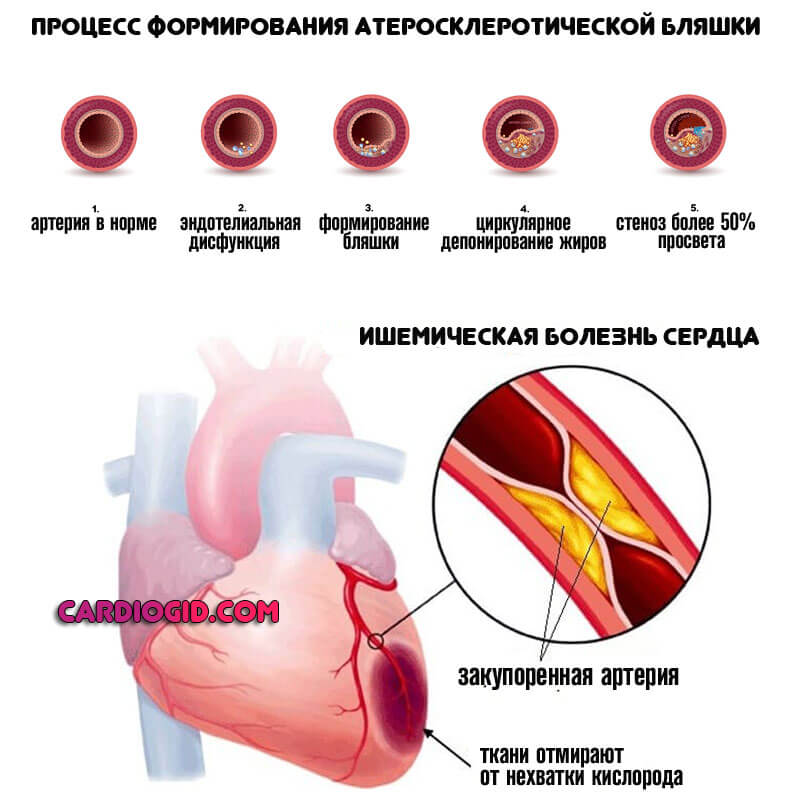
Найбільш ймовірне наслідок тривало поточного стану – некроз серцевих утворень. В результаті малої трофіки настає дистрофія або ж ослаблення мітрального клапана. Звідси його неможливість щільно замикатися.
Навіть хірургічне втручання – не гарантія відновлення. Потрібно боротися з першопричиною явища.
Запальні патології кардіальних структур
Ендокардит як варіант. Супроводжується вираженим ураженням кардіоміоцитів, зазвичай інфекційного генезу (70% випадків), рідше аутоімунного походження (інші 30%).
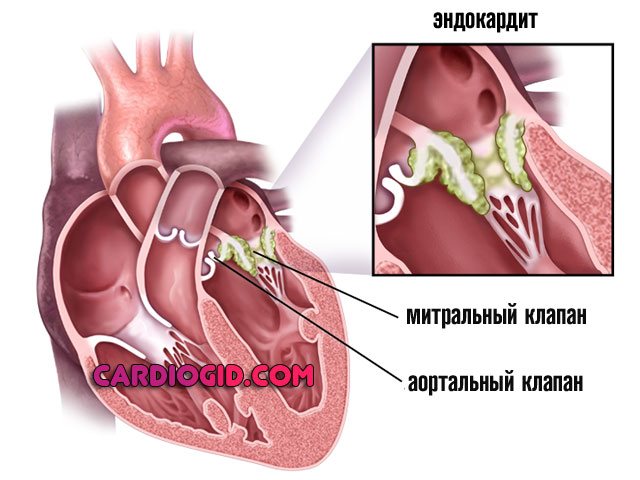
Як то, так і інше тягне за собою поступову деструкцію анатомічних утворень. Лікування поєднане, з усуненням запального процесу і в міру необхідності протезуванням зруйнованих передсердь.
Симптоми яскраво виражені, тому упустити момент початку процесу майже неможливо. Лікування стаціонарне, під постійним об’єктивним контролем.
інфаркт
Гостре порушення харчування міокарда. Супроводжується загальним некрозом тканин орану. Широту залежить від того, яка судина піддався стенозу (звуження) або оклюзії (закупорки).
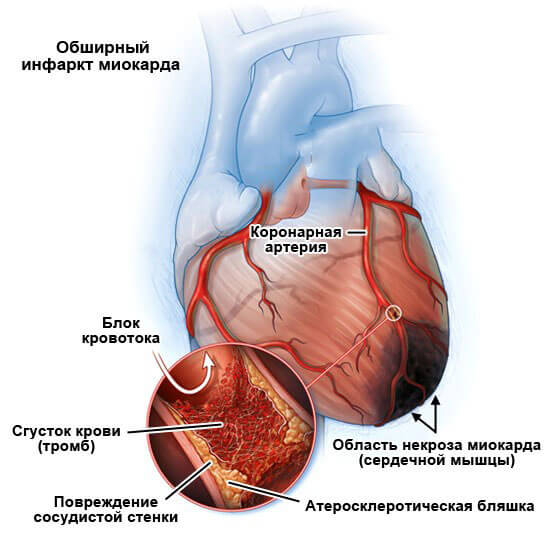
У всіх випадках, це поширений процес, з відмиранням значних ділянок кардіальних структур. Навіть за умови своєчасного і грамотного лікування в лікарні, можливість повного відновлення майже нульова.
У будь-якій ситуації залишиться грубий рубцевий дефект, так званий кардіосклероз, коли функціональні тканини заміщуються сполучними, не здатними до скорочення і порушення.
генетичні синдроми
Обумовлені обтяженоюспадковістю, рідше іншими явищами. Класичні варіанти – хвороба Марфана, Елерса-Данлоса.
Всі процеси, так чи інакше, виявляються групою симптомів, багато хто має зовнішнє ознаки. Диспропорція кінцівок, деформації щелепно-лицевої ділянки, дисфункціональні розлади печінки, нирок, інших органів.
Відновлення комплексне. Зазвичай діагноз можна поставити ще в період дитинства, симптоматика виражена, є багато об’єктивних ознак. В обов’язковому порядку показана консультація генетика.
аутоімунні захворювання
Класичний процес з кардіальним відхиленнями – системний червоний вовчак. Призводить до руйнування м’язових і сполучних тканин організму. У тому числі серцевих. Мітральна недостатність розвивається порівняно пізно, без лікування.
ревматизм
Ще один варіант аутоімунної хвороби. Супроводжується деструкцією каодіоміоцітов. Перебігає хвилеподібно, нападами. Кожен епізод посилює стану кардіальних структур. Звідси необхідність постійного лікування для запобігання рецидивам і підтримки роботи серця.
суб’єктивні чинники
Так, згідно клінічних випробувань, основний контингент пацієнтів кардіолога з підозрою на мітральнийнедостатність, це особи за 60.
Молоді страждають рідше і на те є вагомі патологічні причини. У літніх же людей спостерігається природне старіння і дистрофія тканин. Більшою мірою ризикують курці, алкоголіки, особи з хронічною гіпертонією 2 і особливо 3 ступеня.
Чоловіки хворіють частіше за жінок, співвідношення приблизно два до одного. З чим це пов’язано – достеменно не відомо. Передбачається, з важкою роботою і схильністю до шкідливих звичок.
симптоматика
На початковій стадії хвороби клінічних ознак немає. Виявити проблему виходить тільки під час інструментального обстеження серця. Прогноз залежить від величини отвору, через який кров повертається в ліве передсердя. У тих, кому не щастить, виникає застій в легеневих судинах, і з’являються ознаки ішемії міокарда та інших органів. Такий хворий зазвичай пред’являє такі скарги:
- нестача повітря при навантаженні, а потім і в спокої;
- серцева астма;
- стомлюваність при виконанні звичайних дій;
- кашель, який посилюється в положенні лежачи;
- поява мокроти з кров’ю;
- пастозність або набряк гомілок;
- болю з лівого боку у грудній клітці;
- почастішання пульсу, миготлива аритмія;
- осиплість голосу (в результаті здавлення гортанного нерва розширеним легеневим стовбуром або лівим передсердям);
- тяжкість в правому підребер’ї через збільшення печінки.
При огляді такого пацієнта я намагаюся відзначити наявність таких ознак мітральноїнедостатності:
- акроціаноз (посиніння кінцівок і кінчика носа, вух) на тлі загальної блідості;
- вибухне вен на шиї;
- тремтіння грудної клітини при пальпації, визначення серцевого поштовху і пульсація в епігастрії;
- при перкусії відзначається збільшення меж серцевої тупості;
- при аускультації – ослаблення першого, посилення і розщеплення другого тону, шум під час систоли.
Симптоми і ознаки
Тяжкість і вираженість МКТ залежить від ступеня її розвитку в організмі:
- 1 стадія захворювання не має специфічних симптомів.
- 2 стадія не дозволяє хворим здійснювати фізичне навантаження в прискореному режимі, так як негайно проявляється задишка, тахікардія, больові відчуття в грудній клітці, збивання ритму серця, неприємні відчуття. Аускультація при мітральноїнедостатності визначає підвищену інтенсивність тону, наявність шумового фону.
- 3 стадія характеризуються недостатністю лівого шлуночка, патологіями гемодинаміки. Пацієнти страждають постійної задишкою, ортопное, прискоренням ритму серця, відчувають дискомфорт у грудях, їх шкірні покриви блідіше, ніж в здоровому стані.
Дізнайтеся більше про мітральноїнедостатності і гемодинаміці при ній з відео-ролика:
ступенянедостатності
Ступені мітральноїнедостатності:
- Перша (I). Зворотний потік крові не перевищує 25%, стан людини характеризується як задовільний. Спостерігається гіпертрофія серцевого м’яза (лівих відділів), що допомагає тимчасово компенсувати недостатність. На деякий час цей механізм дозволяє стримувати підвищення тиску в малому колі. Симптоматика відсутня.
- Друга (субкомпенсированная, II). Закид становить 50%, розвивається застій в легенях. З’являються перші ознаки захворювання.
- Третя (декомпенсована, III). Повернення крові збільшується до 60 – 90% від загального обсягу. Високе навантаження на правий шлуночок призводить до його дилатації. Гостра недостатність мітрального клапана 3 ступеня може стати причиною появи набряку легенів.
Симптоми патології серцевого клапана
Симптоми даного патологічного процесу наростають у міру розвитку недостатності. Під час періоду компенсованій недостатності мітрального клапана симптоми можуть не проявлятися. Ця стадія може давати тривалий перебіг (до декількох років) без жодних симптомів.
Субкомпенсована ступінь недостатності супроводжується:
- розвитком у пацієнта задишки;
- з’являється швидка стомлюваність під час фізичної та розумової роботи;
- слабкість;
- прискорене серцебиття навіть в стані спокою;
- сухий кашель і кровохаркання.
В процесі розвитку застою у венозному колі кровообігу розвивається серцева астма, що виявляється у вигляді нічного кашлю, пацієнту «не вистачає повітря». Хворі скаржаться на болі за грудиною в області серця, иррадиирующие в ліве плече, передпліччя, лопатку і кисть (ангінозних болю).
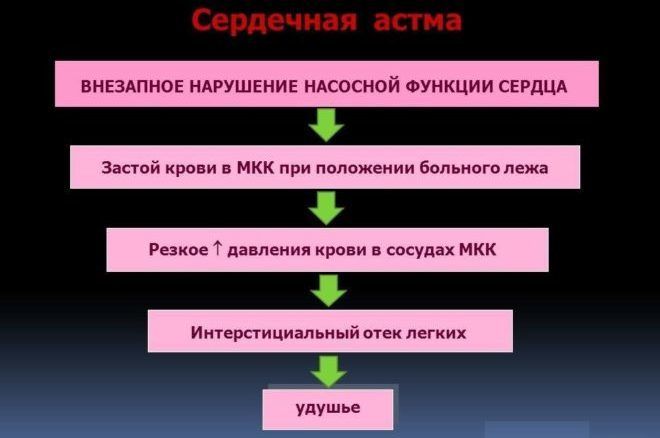
При подальшому перебігу патології розвивається недостатність правого шлуночка серця. З’являються такі симптоми, як:
- акроціаноз – синюшність кінцівок;
- набряки ніг і рук;
- вени шиї набухають;
- розвивається асцит (скупчення рідини в черевній порожнині).
При пальпації відчувається збільшення печінки. Розширене передсердя і легеневий стовбур здавлюють гортанний нерв, з’являється осиплість – синдром Ортнера.
У декомпенсованій стадії у більшої кількості хворих діагностується миготлива аритмія.
діагностика
Виявити проблему можна наступними методами:
- ЕКГ. На ній будуть ознаки гіпертрофії лівих відділів міокарда, а пізніше – правого шлуночка. Іноді є можливість зафіксувати тахікардію і порушення ритму.
- Оглядова рентгенографія грудної клітини. На ній можна побачити збільшення лівих відділів, зміщення стравоходу, на більш пізніх стадіях – гіпертрофію правого шлуночка. Застійні явища в легенях виявляються розширенням судин і нечіткістю їх обрисів.
- Фонокардиограмма. Дуже інформативне обстеження, при якому є можливість визначити всі шуми, вироблені серцевим м’язом. Ознакою захворювання буде зниження звуку скорочення шлуночків, систолічний шум, клацання закриття стулок.
- Порушення підтверджується на ЕхоКГ. Ультразвуковий метод виявляє збільшення камер серця і неповне закриття мітрального отвору.
опис захворювання
НМК (недостатність мітрального клапана) є найпопулярнішою серцевої аномалією. З усіх хворих 70% страждають ізольованою формою НМК. Зазвичай ревматичний ендокардит є головною першопричиною розвитку захворювання. Часто через рік після першої атаки стан серця призводить до хронічної недостатності, вилікувати яку досить складно.
До найбільшої групи ризику належать люди, хворі вальвулітом. Ця хвороба пошкоджує стулки клапана, внаслідок чого вони піддаються процесам сморщивания, деструкції, поступово стають коротшими в порівнянні з попередньою довжиною. Якщо вальвулит знаходиться на пізній стадії, розвивається кальциноз.
Додатково внаслідок перерахованих хвороб скорочується протяжність хорд, відбуваються дистрофічні і склеротичні процеси в папілярних м’язах.
Септичний ендокардит призводить до деструкції багатьох серцевих структур, тому НМК має найбільш сильні прояви. Стулки клапана примикають один до одного недостатньо щільно. При їх неповне закриття через клапан відбувається занадто сильний вихід крові, що провокує її перезавантаження і утворення застійних процесів, збільшення тиску. Всі ознаки призводять до наростаючої недостатності МК.
методи лікування
Лікування недостатності мітрального клапана на стадії компенсації полягає в постійному спостереженні за пацієнтом, зниженні фізичних навантажень і застосуванні засобів для попередження прогресування хвороби. Якщо з’являються ускладнення, і немає можливості вирішення проблеми хірургічним шляхом, застосовується симптоматична терапія:
- серцеві глікозиди;
- діуретики;
- бета-блокатори;
- антагоністи кальцію;
- інгібітори АПФ;
- антикоагулянти і дезагреганти.
Ніякі препарати не можуть вилікувати захворювання. Консервативні методи допомагають лише на час відстрочити погіршення і поліпшити якість життя. Єдиним способом вирішити цю проблему є проведення операції.
Оперативні втручання: показання та техніки
Показанням до хірургічного лікування є грубе порушення будови стулок, що приводить до вираженого відхилення гемодинаміки. Відновлення клапана або його заміна потрібні в наступному випадку:
- ендокардит в анамнезі;
- перші прояви серцевої недостатності (задишка, набряки);
- порушення ритму;
- часті сильні болі в грудній клітці, ознаки застою в легеневій системі.
Не можна оперувати в наступних випадках:
- початок гострого захворювання або загострення хронічного;
- інсульт або інфаркт;
- висока температура;
- крайня ступінь серцевої недостатності.
Основними видами втручань вважаються повна заміна або пластика клапанів. Другий варіант проводиться такими способами:
- аннулопластика за допомогою м’яких або жорстких кілець;
- резекція стулки;
- заміна хорд штучними матеріалами;
- методика «край в край».
методи терапії
При виражених симптомах НМК хворому показано хірургічне втручання. Невідкладно операцію виконують з наступних причин:
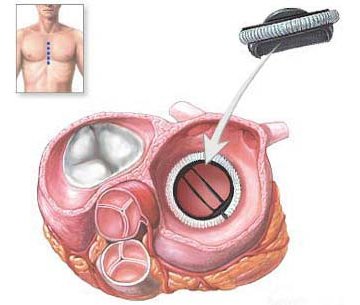
- На другий і більш пізніх стадіях при тому, що обсяг викиду крові становить від 40% її загальної кількості.
- При відсутності ефекту від антибактеріальної терапії та посиленні ендокардиту інфекційного характеру.
- Посилені деформації, склероз стулок і тканин, розташованих в подклапанного просторі.
- При наявності ознак прогресуючої дисфункції лівого шлуночка спільно із загальною серцевою недостатністю, що протікає на 3-4 ступеня.
- Серцева недостатність на ранніх стадіях також може стати причиною для операції, проте для освіти показань повинна виявитися тромбоемболія значних за розміром судин, розташованих у великому колі кровообігу.
Практикуються такі операції:
- Клапаносохраняющіе реконструктивні операції необхідні для корекції НМК в дитячому віці.
- Коміссуропластіка і декальцинація стулок показані при вираженій недостатності МК.
- Хордопластіка призначена для нормалізації рухливості стулок.
- Транслокация корд показана при їх відпадати.
- Фіксування частин папілярного м’язу здійснюється з використанням прокладок з тефлону. Це необхідно при поділі головки м’язи з іншими складовими.
- Протезування хорд необхідно при їх повної деструкції.
- Вальвулопластіка дозволяє уникнути ригідності стулок.
- Анулопластики призначена для позбавлення хворого від регургітації.
- Протезування клапана здійснюється при його сильної деформації або розвитку непоправного і заважає нормальній життєдіяльності фібросклероз. Використовуються механічні та біологічні протези.
Дізнайтеся про малоінвазільних операціях при цьому захворюванні з відео-ролика:
Види і особливості мітральних протезів
Кардіохірурги використовують три види протезів:
- Механічні, які спочатку робилися у формі кулі, трохи пізніше – у вигляді шарнірів. На них часто утворюються згустки крові, і установка може ускладнитися емболією. Пацієнту доводиться постійно приймати антиагреганти. Найсучаснішими вважаються вироби, які обробляються біологічно інтактним сплавом титану.
- Біологічні. Створюються з перикарда або інших натуральних власних тканин. Не мають властивості утворювати тромби.
- Аллографти беруться у трупа і піддаються кріоконсервації, а потім імплантують невластивому донору.

Випадок з практики: запущена мітральна недостатність
Хочу привести в приклад клінічний випадок, в якому відсутність своєчасного лікування призвело до такого діагнозу – мітральна недостатність 3 ступеня. У стаціонар надійшов пацієнт зі скаргами на сильну задишку в спокої, що посилюється при фізичному навантаженні, кашель з мокротою, в якій іноді виявляються прожилки крові, слабкість, набряки.
Вважає себе хворим багато років, часто хворів ангінами, турбували суглоби. Погіршення настало після перенесеного ГРВІ. У легких при прослуховуванні виявляються хрипи, спостерігаються ослаблення верхівкового поштовху, клацання відкриття мітрального клапана, систолічний шум. Печінка збільшена, нижній край визначається на 5 см нижче підребер’я. На ЕхоКГ – потовщення стулок клапана, кальциноз, розширення лівого передсердя, регургітація мітрального клапана III ступеня.
Пацієнту призначена операція з протезування, виконавши яку, він зможе врятуватися. Лікуйтеся вчасно!
Класифікація
Клінічна типізація хвороботворного явища проводиться за різними підставами. Так, в залежності від походження виділяють ішемічну форму, яка пов’язана з порушенням гемодинаміки. Це класична різновид.
Друга – неішемічна, тобто не пов’язана з відхиленнями в забезпеченні тканин кисню. Зустрічається рідше, і тільки на перших стадіях.
Інший спосіб класифікувати стан – виходячи з вираженості клінічної картини.
- Гостра різновид виникає як результат розриву сухожильних хорд клапана, визначається вираженою симптоматикою, також високою ймовірністю ускладнень і навіть летального результату.
- Хронічна і формується як підсумок тривалого перебігу основного процесу, без лікування і проходить 3 стадії. Відновлення вимагає багато сил, частіше воно оперативне, що само по собі може призвести до фатальних наслідків (щодо рідкісне явище).
Основна клінічна класифікація характеризується ступенями тяжкості патологічного процесу:
- I. Фаза повної компенсації. Орган ще здатний реалізувати свої функції, обсяг повертається крові становить не більше ніж 15-20% від загальної кількості (гемодинамически незначний). Це класичний варіант, відповідний самому початку хвороби. У цей момент пацієнт ще не відчуває проблеми або прояви настільки мізерні, що не провокують будь-яких підозр. Це найкращий час для терапії.
- II. Часткова компенсація. Тіло вже не справляється. Кількість крові, рефлюксірующей в передсердя становить понад 30% від загального обсягу. Відновлення можливо хірургічними методами, динамічне спостереження вже не проводиться, потрібно усувати проблему. Передсердя і шлуночки перевантажені, перші розтягуються, другі гіпертрофуються, щоб компенсувати розтягнення. Можлива зупинка роботи м’язового органу.
- III. Декомпенсація. Повний розлад діяльності кардіальних структур. Регургітація еквівалентна 3 ступеня і становить понад 50%, це веде до вираженої клінічної картині з задишкою, асфіксією, набряком легенів, гострої аритмією. Перспективи лікування туманні, точно сказати, наскільки ймовірно повернення до нормального життя неможливо. Навіть за умови комплексного впливу, великий ризик стійкого дефекту та інвалідизації.
Трохи рідше виділяють 5 клінічних стадій, що не має великого значення. Це все ті ж варіанти 3-ої фази патології, однак, більш диференційовані з точки зору прогнозу і симптоматики. Відповідно говорять ще про дистрофічній і термінальної стадії. Класифікація потрібно для вироблення шляхів лікування.
Як жити з мітральної недостатністю
На початковій стадії, коли немає порушень кровообігу, пацієнт може просто вести звичайний здоровий спосіб життя. Йому протипоказані сильні психоемоційні потрясіння і важка фізична праця в несприятливих умовах. Коли розвиваються перші ознаки відхилення, ми рекомендуємо:
- перехід на більш легку роботу;
- для молодих людей – навчання нової професії;
- розумова діяльність не обмежується;
- служба в армії визначається комісією, найчастіше призовника відправляють в відділення зв’язку, радіотехніки.
При набряках, збільшенні печінки, асциті, вираженої задишки і аритмії людина повинна пройти комісію, де йому можуть присвоїти інвалідність з можливістю часткового праці або повного звільнення від нього. Призовник в такому випадку вважається непридатним для несення служби.
стадії НМК
Стадія патологічного процесу нарівні зі ступенем грає важливу роль в клінічній картині.
виділяють:
- 1 стадія недостатності МК відповідає повній відсутності проявів. Або вони настільки незначні, що не звертають на себе уваги.
- 2 стадія (помірна) визначається більш вираженою клінікою. Пацієнт страждає задишкою у стані спокою і при мінімальній фізичної активності, виникають болі в грудях неясного генезу, проблеми з ритмом. Але якість життя все ще прийнятне, тому багато хто не звертаються до лікаря. Особливо курці, списувати свої статки на наслідки споживання тютюнової продукції.
- 3 стадія (виражена) визначається важкими симптомами, істотним зниженням важливих показників.
- 4 термінальна стадія закінчується летальним результатом майже завжди, відновлення неможливе. Проводиться паліативна допомога для полегшення стану і забезпечення гідної смерті.
Мітральна недостатність 1 ступеня найбільш сприятливий момент для початку лікування. Пізніше, в міру ускладнення клінічної картини, відновлення менш імовірно.
Чому розвивається недостатність мітрального клапана?
Всі фактори, здатні привести до деформації стулок і самого клапанного кільця, умовно можна розділити на наступні підгрупи.
1. Ревматична недостатність. Ревматизм, як відомо, є хронічним захворюванням, що виникають внаслідок перенесеної стрептококової інфекції, що вражає серцеві тканини, суглобові тканини, а також головний мозок (хорея) і шкіру (кільцеподібна еритема, ревматичні вузлики). Етіологія ревматизму зводиться до інфекційно-аутоиммунному впливу на серцеві тканини. Частіше розвивається в дитячому і молодому віці після перенесених ангін, хронічного тонзиліту, стрептодермії і скарлатини, а також може бути спровокований носительством БГСА – бета-гемолітичним стрептококом групи А. Ураження тканин серця, особливо, внутрішньої його вистилання, що покриває і клапани зсередини в тому числі , є феномен антигенної мімікрії. Суть цього процесу зводиться до того, що бактерії БГСА мають антигени, подібні з молекулами, складовими структуру клітин в ендокардит. Імунна система, намагаючись боротися з БГСА специфічними антитілами (Антистрептолізин, АСЛ-О), вражає і власні клітини в серцевих, суглобових, шкірних тканинах. Ось чому через дві-три тижні після ангіни у пацієнта може виникнути дебют ревматичної лихоманки. Поступове аутоімунне ураження призводить до розплавлення сполучної тканини і до деформації стулок.
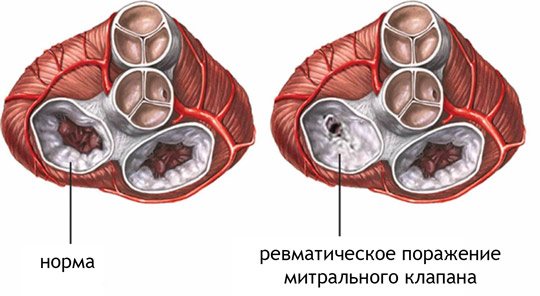
2. Неревматичний порок серця.
Даний діагноз найбільш часто фігурує у пацієнтів, які тривалий час страждають на ішемічну хворобу серця (ІХС), тим більше, якщо вони переносили інфаркти міокарда та у них сформувався постінфарктний кардіосклероз (ПІКС). Навіть якщо у пацієнта немає інфарктів в анамнезі, а при огляді у нього виявляються ознаки застійної серцевої недостатності, необхідно подумати про те, що у нього міг сформуватися неревматичний порок серця внаслідок атеросклерозу аорти, устя аортального клапана і стенозу коронарних артерій. В цьому випадку у пацієнта за результатами обстеження діагностується не тільки мітральний порок з комбінованого типу (стеноз + недостатність), але ще і поєднаним пороком (мітральних, аортальних і трикуспідального стулок).
3. Аутоімунні захворювання.
Поразка серця при ряді аутоімунних хвороб (при вовчаку, синдромі Леффлера, ревматоїдний артрит, склеродермія та ін) може бути представлено не тільки поразкою ендокарда з формуванням цієї вади, але і самої серцевого м’яза (міокарда).
4. Патологія системи кровообігу. Такі хвороби, як кардіоміопатії (дилатационная, гіпертрофічна, рестриктивна), міокардіодистрофії, які тривалий час існуюча артеріальна гіпертензія, особливо рефрактерна до терапії і з високими цифрами АТ, з формуванням гіпертрофії лівого шлуночка, здатні приводити до розвитку відносної недостатності. Це обумовлено тим, що стінки утолщенного або перерозтягнутому лівого шлуночка настільки розходяться, що стулки клапана просто не в змозі повністю примкнути один до одного. Тому такий тип МН і називається відносним, тому що первинногоураження клапана в цих випадках немає.
5. До розвитку гострої мітральної недостатності призводить травматичне ушкодження сухожильной хорди або розривання сосочковой м’язи, які забезпечують рух стулок. У свою чергу, спровокувати травматичне пошкодження цих структур може раптовий початок гострого інфаркту, отримання найсильнішої травми грудної клітини з забоєм серця (ось чому торакальні хірурги так побоюються удару серця при переломі ребер або переломі грудини), а також бактеріальний, по-іншому званий інфекційним, ендокардит з септичним розплавленням клапанного апарату.
6. Вроджена мітральна недостатність в ізольованому вигляді зустрічається рідко. Як правило, ця патологія поєднується з більш серйозними вродженими вадами розвитку серця – з дефектами міжшлуночкової і міжпередсердної перегородок, з відкритим аортальним (Боталова) протокою, з тетрадой Фалло.
терапія
Спеціаліст-кардіолог призначає лікування в залежності від ступеня і тяжкості ураження. Важливим фактором при виборі терапії є патогенез захворювання у пацієнта. Певні групи препаратів призначаються для усунення симптомів.
Мета операції – відновлення клапана. Як заходи застосовуються такий варіант, як клапанна пластика. Під цим розуміється усунення патології стулок, кільця. В окремих випадках стулки можуть бути заміщені.
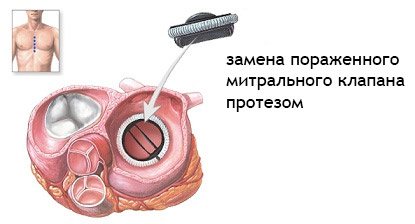
протезування клапана
Іноді клапан видаляється повністю, і на його місце встановлюється штучний. Цей метод не завжди призводить до усунення регургітації, але здатний значно зменшити її.
Результатом стає поліпшена структура механізму мітрального клапана і запобігання пошкодження шлуночка і передсердя.
Бажаний спосіб – протезування. Сучасна медицина дозволяє звести ризик тромбоутворення після установки протеза до мінімуму. Але небезпека все одно зберігається, тому пацієнт з протезом мітрального клапана все життя приймає препарати з групи антикоагулянтів.
Ускладнення і прогноз
На жаль, природний плин хвороби несприятливий. Можливості серцевого м’яза не безмежні, тому рано чи пізно обов’язково настане декомпенсація, у кого-то раніше, у когось пізніше. Часто буває так, що навіть при регулярному прийомі всіх необхідних препаратів серцева недостатність прогресує. В даному випадку необхідно задуматися про хірургічної корекції вад.
Однак, при правильному виконанні всіх рекомендацій лікаря прогнози дуже оптимістичні – тривалість життя при коригувати пороці збільшується, і пацієнти навіть після операції живуть десятиліттями.
З можливих ускладнень необхідно відзначити такі, як порушення серцевого ритму, тромбоемболічні ускладнення, гостру левожелудочковую недостатність (набряк легенів). Від цих ситуацій ніхто не застрахований, однак, ризик їх виникнення зводиться до мінімуму у пацієнтів, що виконують усі призначення лікаря, і своєчасно виконує планове щорічне (або частіше) обстеження.
З ускладнень після перенесеної хірургічної корекції вад виділяють інфікування протеза, рецидив мітральноїнедостатності, неспроможність клапана. Ці ускладнення зустрічаються досить рідко, тому операції по лікуванню мітральноїнедостатності побоюватися не слід.
Ризик небезпечних ускладнень
На тлі ефективної терапії і у віддаленому післяопераційному періоді можливі неприємні наслідки і захворювання. Небезпечними ускладненнями ревматичного варіанти клапанної недостатності є наступні варіанти патології:
- левожелудочковая застійна серцева недостатність;
- септичний ендокардит;
- миготлива аритмія;
- легеневе серце з типовими симптомами легеневої гіпертензії;
- судинна тромбоемболія з високим ризиком раптової смерті.
Після пластики клапанного апарату прогноз краще, а ризик ускладнень нижче, ніж при використанні штучного протеза клапана.
Головний фактор виникнення регургітаціонного кровотоку в лівих камерах серця – ревматичне ураження клапанного апарату.
Спочатку хвороби симптоми відсутні, але при прогресуванні захворювання і збільшення зворотного закиду крові в ліве передсердя, прояви кардіальної патології наростають.
Основою первинної діагностики є ЕКГ і ехокардіографія. У складних випадках лікар направить на контрастне дослідження (ангіокардіографія). Медикаментозне лікування буде ефективним при ранньому виявленні хвороби. На тлі декомпенсації потрібно хірургічна операція, за допомогою якої можна відновити функції клапанного апарату.
терапія захворювання
Систолічний шум і інші ознаки митрально – аортальнийнедостатності є показаннями до початку лікування. Але на жаль, ніякі медикаменти не відновлять роботу двостулкового клапана. Вони надають тільки симптоматичний ефект і на якийсь час покращують стан пацієнта. Конкретну схему лікарської терапії і дозування препаратів підбирають індивідуально для кожної людини з урахуванням клінічної картини і результатів обстеження. Зазвичай для лікування застосовують:
- Діуретики. Вони сприяють виведенню зайвої рідини з організму, знімають явища застою крові і зменшують набряки. Найчастіше призначають Индапамид на термін від 14 днів. Але слід враховувати, що разом з сечею «вимиваються» багато мінералів, тому на тлі лікування контролюють водно-сольовий обмін.
- Інгібітори АПФ (Каптоприл, Еналаприл). Знижують перед- і постнавантаження на міокард, дозволяють знизити гіпертрофію лівого шлуночка і прогресування митрально – аортального стенозу і недостатності.
- Кардіоселективні бета-адреноблокатори (Бісапролол, Атенолол, Анаприлин). Нормалізують артеріальний тиск, серцевий ритм, скоротність міокарда.
- Серцеві глікозиди (препарати наперстянки). Регулюють частоту серцевих скорочень, забезпечують достатнє надходження іонів натрію в м’язові клітини. Застосовують тривало і під медичним контролем, так як ці кошти мають властивість накопичуватися і можуть викликати отруєння.
- Антиагреганти (Плавикс, Зілт). Показані при підвищеному згортанні крові і ризик утворення тромбів в судинах.
Зараз застосовують також комбіновані лікарські препарати, які одночасно містять активні компоненти з декількох фармакологічних груп. Це знижує ризик побічних ефектів і більш зручно для пацієнта. Однак радикальним способом терапії є лікування мітральноїнедостатності хірургічним шляхом. При середньому ступені тяжкості патології проводять операцію по реконструкції стулок, а при сильному ураженні можлива установка штучного клапана.
Найцікавіше по темі
Що слід знати про недостатність мітрального клапана Митральная недостатність Недостатність мітрального клапана: механізм і причини розвитку. Детальна класифікація, методи діагностики, симптоми і лікування хвороби.
Пару слів про дітей
Серед клапанних вад у дітей найчастіше можна зустріти стеноз клапана легеневої артерії, що має 10% від усіх вроджених аномалій, на частку стенозу аортального клапана випадає вдвічі менше (5%).

Недостатність клапанів серця у дітей, як і у дорослих, переважно є наслідком ревматичної лихоманки, яка у малюків в першу чергу формує аортальні пороки.
До малих аномалій серця зараховують всім відомий, але викликає багато питань своєрідний симптомокомплекс, що діагностується переважно у дітей – пролапс мітрального клапана (ПМК). Сутність цього феномена полягає в порушенні функціонування серцевого клапана за рахунок прогинання (пролабирования) його стулок в порожнину ЛП під час систоли шлуночків. До речі, пролабирование може бути помічено за будь-яким з серцевих клапанів і навіть за кількома відразу (наприклад, мітральний + трікуспідальний). Одночасне прогинання декількох клапанів погіршує ситуацію, оскільки в подібних випадках формуються значні гемодинамічнірозлади.
Спосіб життя при НМК
При постановці діагнозу, пацієнт повинен в обов’язковому порядку вести здоровий спосіб життя – в самому широкому його розумінні.
Повністю виключаються шкідливі звички, небезпечні для здоров’я продукти. Необхідно вживати менше рідини і солей. Рекомендовані довгі прогулянки на свіжому повітрі.
Вагітність при недостатності МК протипоказана тільки при різких гемодинамічних порушеннях.
Виникає небезпека НМПК – порушення матково-плацентарного кровотоку при вагітності, як слідства надмірного навантаження на серце, що може привести до загибелі і плода, і пацієнтки.
В інших випадках жінка повинна до пологів спостерігатися у лікаря. У процесі пологів зазвичай застосовується кесарів розтин.
Причини клапанної патології
Регургітація – це такий стан кровообігу, коли на тлі порушення роботи клапанного апарату виникає можливість нефізіологіческого закидання крові назад в передсердя (докладніше про регургитацию ми писали в статті: Що таке регургітація?). Основними причинами неправильної роботи мітрального клапана є наступні фактори:
- ревматична хвороба;
- кардіальні пороки вродженого походження;
- атеросклероз;
- інфекційно-септичний ендокардит;
- ішемія серцевого м’яза (ІХС);
- системні види патології (склеродермія, артрит, вовчак);
- травматичні ушкодження гладком’язових тканини або сухожильних хорд;
- серцево-судинні хвороби, що сприяють лівошлуночкової дилатації.
Найчастіше причина патології – інфекція. Рубцеві постзапальні зміни клапана між передсердям і шлуночком формують регургітаціонний кровотік і основні прояви хвороби.
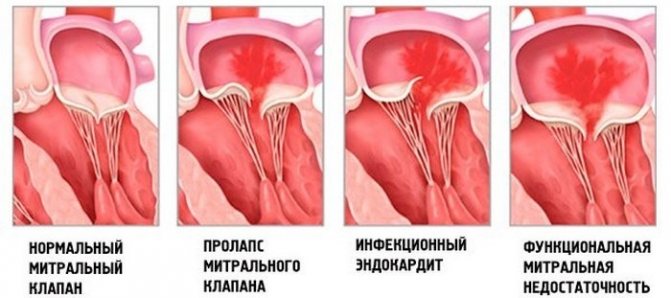
Причини мітральноїнедостатності
лікування
Лікування пролапса мітрального клапана 1 ступеня в деяких випадках не проводиться. Це відноситься до безсимптомному перебігу захворювання. У дітей немає обмежень для фізичних вправ, але професійний спорт небажаний.
Стратегії терапії пацієнтів з ПМК можна розділити на наступні категорії:
- Безсимптомні пацієнти з мінімальними ознаками захворювання
- Пацієнти з симптомами вегетативної дисфункції
- Пацієнти з ознаками прогресування важкої ПМК
- Пацієнти з неврологічними проявами
- Пацієнти із середнім систолічним клацанням і пізнім систолічним шумом
При безсимптомному перебігу хвороби повинен бути підтверджений доброякісний прогноз, обов’язково проводиться первісна ехокардіографія для стратифікації ризику. Якщо дослідження показало клінічно значиму митральную регургитацию і не спостерігаються тонкі стулки, тоді лікарські огляди і ехокардіограмі-дослідження проводяться кожні 3-5 років. Додатково рекомендується вести нормальний, здоровий спосіб життя з достатньою фізичною активністю.
Лікувальні заходи при наявності симптомів вегетативної дисфункції полягають в наступному:
- Усунення ортостатичної непереносимості за допомогою загальних і специфічних способів впливу
- Утримання від стимуляторів, таких як кофеїн, алкоголь і сигарети
- Амбулаторний 24-годинний моніторинг Холтера може бути корисний для виявлення суправентрикулярних і / або шлуночкових аритмій
Лікувальні заходи при наявності центральних неврологічних ознак включають таке:
- При відсутності фібриляції передсердь проводиться антибактеріальна терапія, також може бути розглянуто прийом клопідогрелю або аспірину для модифікації факторів ризику. Важливе значення має припинення куріння і використання оральних контрацептивів.
- При наявності фібриляції передсердь проводиться відповідне антикоагулянтну лікування, особливо воно необхідне при наявності в історії хвороби інсульту / транзиторної ішемічної атаки (ТІА).
Основні групи препаратів, які використовуються при лікуванні ПМК, включають:
- Седативні засоби, які використовуються при визначенні порушень з боку вегетативної нервової системи
- Бета-блокатори, показані при тахікардії та аритмії
- Лікування, що покращує живлення міокарда (панангін, Магнерот, рибоксин), що містить в своєму складі електроліти, необхідні для серця;
- Антикоагулянти, які призначають рідко, тільки при наявності тромбозу.
Дуже важливо оптимізувати спосіб життя, тому що він часто ускладнює перебіг ПМК симптомами хронічної втоми і нервового перенапруження. Зокрема, рекомендується:
- Дотримуватися режиму відпочинку і роботи
- Підтримувати фізичну активність на прийнятному рівні (наскільки це дозволяє загальний стан)
- Періодично відвідувати спеціалізовані санаторії, де проводять загальнозміцнюючий масаж, голковколювання, грязелікування і т. Д.
Хірургічне втручання при першого ступеня пролапсу мітрального клапана не показано.
У деяких випадках рекомендується трав’яна терапія, яка включає використання інфузій різних сумішей, що містять в своєму складі пустирник, глід, шавлія, звіробій.
Лікування та прогноз
Після того як три фахівці перевірили діагноз, піде лікування серцевого мітрального клапана і, як наслідок, усунення недостатності. Важливим є те, що не кожна ступінь тяжкості потребує кардинального лікуванні. Наприклад, 1 стадія не вимагає оперативного втручання. Кардіохірург може порадити вживання лікарських засобів в конкретній дозуванні, щоб вирівняти серцеву ритмічність і зменшити навантаження на орган.
На третій і другій стадії захворювання рекомендована корекція пороку хірургічним методом.
Тривалість і кількість операцій залежить виключно від складності серцевого відхилення.
Недостатність мітрального клапана вимагає своєчасного лікування, адже при затримці може статися незворотній процес, при якому серце прийме неправильну форму, впливаючи на якість роботи всієї серцево-судинної системи.
Сьогодні в медицині успішно практикують кілька видів хірургічного втручання:
- Відновлення працездатності мітрального клапана.
- Заміна клапана протезом.
Відновлення серцевого клапана можливо виключно при позитивній динаміці хвороби, незначних пошкодженнях клапана і серця в цілому.
Протезування серцевого клапана – більш серйозна процедура, порівняно з відновленням. В процесі операції лікар видаляє «рідний» мітральний клапан і замінює його протезом, виготовленим за результатами попереднього огляду хворого на ехокардіографії або УЗД. Такий метод застосовують для відновлення серцевої працездатності на останній стадії хвороб, коли серце вийшло за межу нормальних розмірів.
Прогноз подальшої поведінки серця в кожному випадку індивідуальний, тому складно сказати точну інформацію про самопочуття пацієнта і поведінці органу. Люди, які мають серцеві хвороби, повинні кожні півроку проходити УЗД або ехокардіографію, а потім з результатами звертатися за консультацією до кардіолога. Таке спостереження є обов’язковим.
На першій стадії хвороби, використовуючи вищеописану рекомендацію, людина може жити і зберігати рівень своєї фізичної активності. Однак на 2-3 стадії стан серця може швидко привести до тяжких наслідків, а саме – неправильного кровотоку.
Дотримуючись лікарської статистикою, 28% людей, що мають цей діагноз, стикаються з негативними наслідками і летальним результатом. Це відбувається в разі придбання мітральноїнедостатності хронічного характеру, але при відносній формі можна судити про протікання недуги виключно від відхилення потоку крові і серцевого пороку.
Отже, багато людей ігнорують позиви хвороби, не змінюючи свій звичний уклад життя, а для інших ігнорування симптомів закінчується передчасною смертю. Щоб не наражати на небезпеку власне здоров’я, не відкладайте обстеження у терапевта і кардіолога, а при появі вищеописаних симптомів ранній стадії, звертайтеся до фахівців. Це допоможе знизити ризик смертності та застосування невідкладного оперативного втручання.
Для підготовки матеріалу використовувалися такі джерела інформації.
профілактика
Профілактичні заходи полягають в лікуванні основного захворювання ще до настання мітральноїнедостатності (своєчасне лікування ендокардиту антибіотиками, правильний прийом призначених лікарем препаратів при ревматизмі і т. Д.).
Виключіть фактори, що збільшують ризик серцевих хвороб: куріння, алкоголізм, часте вживання жирної, солоної і гострої їжі, неправильний питний режим, недосипання, низька рухливість, ожиріння, стреси, нераціональний розподіл часу праці і відпочинку.
особливості хвороби
Недостатність мітрального клапана по тяжкості ділять на чотири ступені.
Пролапс 1 стадії – найлегша форма. У цьому випадку зворотний потік крові не більше 20% і весь обсяг залишається в межі передсердя. Дуже часто ця хвороба діагностується разом з іншими проблемами серця.
Недостатність 1 ступеня складно діагностується, так як майже не викликає видимих симптомів, а також дозволяє людині вести звичний спосіб життя. Хвороба не перешкоджає вагітності.
Всі причини, що призвели до появи 1 ступеня захворювання, ділять на вроджені та набуті. У першому випадку порок серця може бути спадковим, виникнути під час внутрішньоутробного розвитку. Але найчастіше хвороба придбана (в 99,4% випадків).
Причинами, які призвели розвиток хвороби 1 ступеня, стають:
- Ревматизм. Ця поразка виражається, як нездатність імунної системи боротися з деякими типами стрептокока. Одночасно розвивається ревматизм суглобів, ураження інших клапанів.
- Ішемічна хвороба серця. Хорди і сосочкові м’язи, що відповідають за закриття клапана, послаблюються або розриваються.
- Травматичні ушкодження. Найчастіше призводять до більш вираженого перебігу захворювання.
- Системна червона вовчанка. У хворого розвивається ураження сполучних тканин,
Недостатність мітрального клапана може бути вродженою і набутою
в тому числі і входять до складу клапанів.
-
- Інфекційний ендокардит. Поразка хвороботворними мікроорганізмами стулок мітрального клапана.
- Склеродермия. Ще одне захворювання, що вражають клітини сполучної тканини.
- Міксоматозна дегенерація мітрального клапана. Стулки, що відокремлюють передсердя, втрачають можливість щільно закриватися, залишається просвіт.
- Відносна недостатність. Клапан знаходиться в нормі, але через деформацію лівого шлуночка і розтягування отвори втрачає здатність щільно його закривати.
- Функціональна недостатність. Патології, пов’язані з сосочковими м’язами і міокардом.
Захворювання проявляється у чоловіків і жінок, особливо під час вагітності. Найбільш часта причина (75% випадків) – інфекційне захворювання, хвороботворні мікроорганізми. Своєчасне лікування захворювань стане кращою профілактикою недостатності 1 ступеня.
Здоров’я серця залежить від того, чи є вроджені аномальні зміни в його будові. Однак не всі знають, що тліючі вогнища інфекції теж можуть спровокувати порок серця. Є й інші захворювання, здатні ініціювати це.
Знання про те, що впливає на діяльність серця, які ознаки початку патологічного процесу допоможе вчасно звернутися за допомогою до лікаря і уникнути погіршення ситуації.
Природою закладено, що хід потоку крові з лівого передсердя через клапан в відповідний шлуночок не має вороття. Порушення різного роду роблять можливим при поштовху крові (систоле) йти якоїсь частини її обсягу назад в передсердя. Аномалія такого роду може бути виявлена в будь-якому віці. Для всіх вікових категорій патологія має однакові причини і прояви. Порушення відноситься до вад серця, які зустрічаються дуже часто.
Мітральна недостатність – це, іншими словами, клапан, який призначений давати можливість крові з лівого передсердя потрапляти в відповідний шлуночок і запобігати її зворотний хід, в повному обсязі справляється із завданням. Причини, чому це відбувається різноманітні.
Порок може бути вродженим або з’явитися в результаті негативних змін. Тоді його класифікують як набутий порок.
Найчастіше супутньої проблемою є аортальні пороки серця і звуження мітрального клапана. Ці доповнюють порушення можуть бути у пацієнта все відразу або один з варіантів.
Патологія може розвиватися з різною швидкістю.
Мітральна недостатність (схема)
Мітральна недостатність – різновид вад серця клапанного типу. Патогенез обумовлюється неповним закриттям мітрального отвору, чому передують порушення будови стулок, тканин, що знаходяться під клапанами.
Патологія характеризується регургитацией крові в ліве передсердя з лівого шлуночка. Розглянемо детально, що це таке, характер розвитку і клінічну картину перебігу недостатності мітрального клапана при 1, 2 і 3 ступенях захворювання, методи його лікування та прогноз повернення до нормального життя.
діагностичні методи
Точні параметри роботи серця і виявлення патологій розвитку проводиться за допомогою методів неінвазивної діагностики:
- УЗД серця;
- ЕКГ;
- ехокардіографія;
- СКТ та МРТ;
- Рентген серця.
У разі необхідності проводять коронарокардіографія і катетеризацію порожнин серця. Від ретельно зібраної інформації про те, в якому стані знаходиться гемодинаміка, залежить успішне лікування вади.
Найбільш несприятливими вважаються пороки подвійного (митрально – трикуспидального) і потрійного (митрально – трикуспідального – аортального) характеру. На щастя, у дітей такі аномалії зустрічаються нечасто.
Первинний огляд
Діагностується недостатність на підставі скарг і огляду хворого. Під час огляду дитини, щоб встановити можливі генетичні захворювання, відразу звертають увагу на такі ознаки, як мобільність суглобів і еластичність шкіри пацієнта.
Збирають анамнез захворювання, опитують хворого і його батьків з метою встановити терміни початку хвороби, визначити як вона розвивалася. Виявляють можливі причини її виникнення (профілактичні щеплення, ангіна, інфекційні захворювання, надмірні фізичні навантаження і т. Д.).

При фізикальному огляді оцінюють загальний фізичний розвиток дитини, звертають увагу на колір шкіри (наявність ціанозу, набряків), стан внутрішніх органів (асцит, збільшення селезінки), вимірюють пульс, тиск. Для визначення загального стану проводять ряд аналізів крові і сечі.
Аускультація або прослуховування
Прослуховування серцевих ритмів дозволяє встановити тип недостатності, першорядне значення при прослуховуванні має тон серця, шум (його характеристики) досліджують у другу чергу. Для виявлення мітральноїнедостатності проводиться аускультація в області лівого шлуночка.
Аускультація серця проводиться, коли дитина найбільш спокійний. З 9 річного віку у дітей проводять додаткове прослуховування після легкого навантаження. Існує ряд закономірностей характерних для НМК при прослуховуванні серця:
- Ослаблений перший тон серця;
- У нормі у дітей може спостерігатися чітке прослуховування третього тону. Патологією є його значне посилення, а у важких випадках і прослуховування четвертого тону;
- Зростаючий характер систолічного шуму, пролапс може викликати пізній шум;
- Шум м’язового походження.
Стеноз мітрального клапана дає замість систолічного характерний діастолічний шум. У дітей аускультація проводиться за допомогою фонендоскопа, а при необхідності безпосередньо вухом, що дозволяє звірити дані.
Шум у дітей до 3-5 річного віку може свідчити про вроджену ваду серця. Шуми в старшому віці говорять про ревматичних поразках.
Звук, отриманий при простукуванні (перкусії) грудної області, дозволяє визначити положення, розміри та межі серцевого м’яза. Для уточнення параметрів за допомогою стетоскопа проводиться аускультація звуків під час перкусії.
Як проявляється порок?
Симптоматика МН довгий час може запізнюватися. У частини пацієнтів симптоми не спостерігаються протягом декількох місяців і навіть років, коли здатності м’язи повністю компенсують наростаючі проблеми в роботі органу.
Потім можуть з’являтися початкові ознаки МН – одишечно напади і відчуття браку повітря, часте стомлення і зниження переносимості звичних раніше побутових навантажень.
У міру прогресування розвиваються явища застійної недостатності – епізоди серцевої (не слід плутати з бронхіальною!) Астми і набряку легенів, виражені набряки нижніх кінцівок, збільшення живота і болючість при тому, що промацує в правому підребер’ї. На пізніх стадіях утруднене дихання супроводжує хворого в спокої постійно, набряки приймають дуже виражений характер, збільшується живіт до величезних розмірів, а в плевральній порожнині накопичується випіт, підгортаючи легкі. Без належного лікування ці зміни швидко призводять до летального результату. Часто у таких пацієнтів спостерігається постійна форма фібриляції передсердь, екстрасистоли і інші порушення.
Діагностика аортальнийнедостатності клапана серця
Інструментальна діагностика при аортальної регургітації:
ЕКГ
- Спочатку нормальна, далі гіпертрофія ЛШ і інверсія зубців Т
Рентген грудної клітини
- Дилатація серця, можлива дилатація аорти.
ЕхоКГ
- Дилатація ЛШ.
- Гіпермобільність стінок ЛШ.
Катетеризація серця (може і не знадобитися)
- Дилатація ЛШ.
- Аортальна регургітація.
- Дилатація кореня аорти
Регургітація легко визначається при допплер-ЕхоКГ. Катетеризація серця і аортография необхідні для визначення тяжкості регургітації, дилатації аорти і наявності супутньої ІХС. МРТ особливо важлива для визначення ступеня і протяжності дилатації аорти.
Операція при захворюванні
Медикаментозно повністю вилікувати вади мітрального клапана, особливо на кордоні 2, на 3 і 4 стадіях неможливо.
Під час операції проводиться пластика або протезування необхідних ділянок, хворий на час операції підключається до системи штучного кровообігу.
Пластичні операції застосовуються, коли немає виражених змін структури стулок мітрального клапана. Залежно від патології (пролапс, «молотить» стулка і т. Д.) Проводять:
- Корекцію розміру стулки клапана;
- Скорочення сухожильних ниток (регуляція руху клапанів);
- Корекцію розмірів мітрального кільця, біля основи його стулок проводять вшивання спеціального кільця (аннулопластика).
Коміссуротомія (розширення просвіту мітрального клапана) може проводитися трансторакально, без підключення до апарату штучного кровообігу. У разі звапніння і малої рухливості клапана проводиться повноцінна операція з підключенням штучного кровообігу.
Коміссуротомія дозволяє усунути серйозні вади, але після такої операції згодом може розвинутися стеноз. Вальвулопластіка спрямована на відновлення судженого клапана.
Клапанозберігаючі реконструктивні операції у дітей, такі як декальцинація стулок, і коміссуропластіка мають сприятливий прогноз. Але в трьох випадках з десяти доводиться робити повторну операцію з протезування мітрального клапана.
Щоб цього уникнути в передопераційний період проводяться вимірювання ступеня регургітації, визначаються точні параметри мітрального клапана, мітрального кільця, показники зіставляються з параметрами тіла дитини, і розраховується можливий прогноз згідно якого або доцільно виконати реконструктивну операцію, або відразу провести протезування мітрального клапана.
Операція дозволяє усунути практично будь-які вади, не викликає згодом розвиток стенозу і після піврічного післяопераційного періоду дитина зможе вести повноцінний спосіб життя.
Яке лікування призначається при мітральноїнедостатності?
Терапія такого пороку визначаться виходячи зі ступеня регургітації. Так, при 1 ступеня показаний прийом медикаментозних препаратів, а ось при 2 і 3 ступеня необхідно хірургічне втручання, так як у пацієнта можливо швидке прогресування застійної серцевої недостатності.
З ліків зазвичай призначаються не тільки кардіотропну препарати, але і засоби для лікування основного захворювання, що послужило причиною вади. При ангінах і тонзилітах необхідне призначення антибіотиків, краще з групи пеніцилінів, але при їх непереносимості можливий прийом цефалоспоринів або макролідів. Обов’язкова профілактика біцилін при виявленні бактерій БГСА. При аутоімунних і ревматичних хворобах показаний прийом глюкокортикостероїдів та нестероїдних протизапальних препаратів (НПЗП).

З кардіотропних препаратів призначаються сечогінні (діуретики), засоби, що зменшують перед- і постнавантаження на серцевий м’яз (нітрати, бета – блокатори, а також інгібітори АТФ і анатагоністи рецепторів до ангіотензіногену II (-пріли і -сартани).
Хірургічна корекція полягає в підшивки стулок або самого кільця, або в імплантації в клапанне отвір протеза. При комбінованому пороці частіше застосовується останнім втручання.
Підходи до терапії в дитячому віці
У зв’язку з тим, що у дітей зустрічається як вроджена форма пороку, так і придбана, ця вікова категорія вимагає особливо ретельного спостереження дитячих кардіологів та кардіохірургів. У разі, коли у малюка спостерігаються поєднані серйозні вади серця, йому обов’язково потрібна хірургічна корекція, причому часто в перші дні після пологів, так як в ранньому новонародженого періоді відбувається перебудова кровоносної системи (у плода і у новонародженої дитини система кровообігу дуже відрізняється). Тому вже в перші дні у малюка може різко нарости серцева недостатність, що призводить до летального результату. Своєчасна операція на серці дозволяє не тільки врятувати життя малюкові, але і запобігти подальшим анатомічні зміни в серці у міру зростання дитини.
Дитина з діагнозом мітральної недостатністю повинен щорічно виконувати УЗД серця для оцінки життєво важливих показників та ЕКГ з періодичністю раз на півроку. При призначенні кардіотропних препаратів у віковому дозуванні батьки ні в якому разі не повинні порушувати рекомендацій лікаря, так як самостійна скасування препаратів може привести до різкого погіршення перебігу хвороби.
Хірургічне рішення проблеми
Починаючи з третього ступеня, при явно виражених патологічних змінах вдаються до хірургічного відновлення клапана. Робити потрібно якомога раніше, щоб не відбулися незворотні дистрофічні зміни в лівому шлуночку.
Існують наступні показань для операції:
- зворотний відтік крові становить більше 40% викиду крові серцем;
- немає позитивного ефекту при лікуванні ендокардиту інфекційного характеру;
- незворотні склеротичні зміни мітрального клапана;
- сильна дилатація правого шлуночка, дисфункція систоли;
- тромбоемболія судин (одна або безліч).
Здійснюють реконструктивні операції на стулках клапана, його кільці. Якщо неможлива така операція, то виробляють реконструкцію клапана – видалення пошкодженого і заміна його штучним.
Сучасна медицина застосовує самі високотехнологічні ксеноперікардіальние і синтетичні матеріали для протезування мітрального клапана. Існують також механічні протези, які роблять зі спеціальних сплавів металів. Біологічні протези мають на увазі використання тканин тварин.
прогноз
Прогноз не буде сприятливим навіть при відсутності вираженої симптоматики. Для захворювання властиво прогресування. Відсутність лікування призводить до незворотних змін і до смерті пацієнта.
Сучасні технології укупі з грамотним і своєчасним лікуванням зводять ризик для пацієнта до мінімум. Оперативне хірургічне втручання і прийом певних препаратів подовжує життя і покращує її якість.
Стаття в тему: Запалення насіннєвих пухирців: чим небезпечне захворювання
методи діагностики
При підозрі на патологію важливо вчасно виявити захворювання і вжити заходів для усунення небезпечних симптомів і наслідків. При зверненні за медичною допомогою лікар оглядає пацієнта, детально розпитує про наявні скаргах. Ретельно вивчаються історія хвороби, особливості способу життя пацієнта; виявляється, коли виникли перші ознаки, чи є недуги серцево-судинної системи серед близьких родичів
При зверненні за медичною допомогою лікар оглядає пацієнта, детально розпитує про наявні скаргах. Ретельно вивчаються історія хвороби, особливості способу життя пацієнта; виявляється, коли виникли перші ознаки, чи є недуги серцево-судинної системи серед близьких родичів.
Існують різні способи діагностики, які свідчать не тільки про наявність порушень з боку серцевої діяльності, а й дозволяють виявити запальні процеси в організмі.
Методи лабораторної діагностики
| Аналізи сечі і крові (загальні) | Виявляються супутні захворювання запального характеру. |
| Дослідження крові на імунограму | Проводиться для визначення порушень, які спровокували неправильний потік крові. |
| Аналіз крові на біохімічні показники | Виявляються ускладнення, викликані мітральної недостатністю. |
Методи інструментальної діагностики
| УЗД серця | Один з основних методів діагностики, який дозволяє досліджувати стан органу і його структури: клапанів, сухожильних хорд, м’язової системи, розміру патологічного отвори, товщину стінок і т. Д. |
| ЕКГ | Діагностуються порушення в ритмі серця, зміни в розмірах відділів головного органу. |
| Фонокардиограмма | Визначаються серцеві шуми. |
| рентгенологічне обстеження | На отриманому в результаті дослідження знімку можна побачити тінь серця. Якщо вона перевищує нормальні розміри, це свідчить про зміни в будові органу. Коли має місце застій крові в області легких, візуалізується їх набряк. |
| катетеризація серця | При однаковому тиску в лівому передсерді і шлуночку можна говорити про розвиток патології. |
| коронарокардіографія | За допомогою спеціального барвника досліджуються коронарні артерії серця, які насичують його киснем. Дана процедура обов’язкова при проведенні оперативних втручань. Застосовується при діагностиці інших серцевих патологій. |
| МРТ | Докладне зображення серцевого м’яза сприяє більш точному дослідженню змін, що відбуваються. |
| Допплеровское дослідження серця | Дозволяє виявити процес зворотного потоку крові. |
Анатомія мітрального клапана і його роль в регуляції кровотоку
Всім відомо, що наше серце має чотири камери – два передсердя і два шлуночка. Мітральний клапан служить свого роду перешкодою між лівим шлуночком, з якого бере початок системний коло кровообігу, і лівим передсердям, де закінчується малий (або легеневий) коло. Головною його функцією є пропуск крові з лівого передсердя в шлуночок і перешкоджання регурітаціі, тобто її поворотного руху. Мітральний (або двостулковий) клапан прикріплений до м’язових стінок за допомогою фіброзного кільця, який з’єднаний з іншими подібними структурами, оточуючими аортальний і тристулковий клапан. Всю цю систему називають фіброзним скелетом серця.
У нормі мітральний клапан має дві стулки: передню і задню, причому перша більше за розміром. У клінічній медицині описані випадки, коли у пацієнта виявляли 3, а іноді 4 і 5 стулок, причому клінічно подібні відхилення ніяк зовні не виявлялися, тому це вважають варіантом норми. Змикання і відкриття мітрального клапана забезпечуються спеціальними хордами, по розташуванню чимось нагадують пальці. Ці сухожильні нитки пов’язані з внутрішньої м’язової стінкою шлуночків.
У двох словах, з легеневого кола кровообігу збагачена киснем кров надходить у ліве передсердя. Потім при систолічному скороченні м’язової стінки серця стулки клапана розкриваються, і вона вільно проходить в лівий шлуночок. Перегородка між цими структурами щільно змикається, і кров безперешкодно виштовхується в аорту, а звідти по розгалуженій системі судин до органів і тканин. Тому регурітація при мітральноїнедостатності в тій чи іншій мірі впливає на весь організм.
Класифікація захворювання
Завдяки руху науки, кваліфіковані медики університетів провели безліч різних досліджень, з метою визначити, чому одні люди з патологією вмирають, а інші живуть до глибокої старості? В результаті з’ясувалося, що недостатність мітрального клапана існує в 4 ступенях тяжкості і, кожна з них відрізняється один від одного кількістю викиду крові з шлуночка в передсердя. Розглянемо детальніше:
Недостатність мітрального клапана 1 стадії (компенсована) – найбезпечніший варіант хвороби, що характеризується безсимптомним перебігом, або слабким проявом болів в області серця.
Самопочуття хворого в нормі, він, навіть може не знати про наявну проблему і жити звичайним життям.
Дізнатися про недугу можна при прослуховуванні грудної клітини фонендоскопом у терапевта чи педіатра (у разі обстеження дітей). Тоді лікар чує шум в серці, викликаний неправильним кровотоком, а підтвердити 1 ступінь серцевої недостатності дозволяє УЗД або ехокардіографія. На дослідженні видно невелике розширення лівої серцевої кордону. ЕКГ не визначає відхилень.
Недостатність мітрального клапана на 2 ступеня (компенсована) є більш вираженою.
На даному етапі розвитку недуги спостерігаються очевидні симптоми: больові відчуття в серці, часте серцебиття при виконанні фізичних вправ і в стані спокою, кашель, яка не виліковується медичними процедурами та засобами.

Недостатність серця, що знаходиться на 2 стадії, говорить про велику кількість крові, що повертається в ліве передсердя, її відсоток може досягати половини серцевої порожнини.
При обстеженні у терапевта чутні розбірливі серцеві шуми, ЕКГ фіксує зміни передсердя. УЗД (Ехокардіографія) показує розширення меж серця вліво (не більше, ніж на 2 см.) Вправо і вгору (0,5 см).
Декомпенсована стадія є найскладнішою в історії медицини, вона часто спричиняє за собою раптову смерть. При цьому повернення кров’яного потоку з лівого шлуночка в ліве передсердя досягає 90%, а дана ділянка серця не здатний повністю виштовхнути всю кров в потрібному напрямку.
При обстеженні 3 стадії хвороби спостерігається сильний серцевий шум, набряклість тіла, збільшення печінкових розмірів і показників венозного тиску, змінюється колір обличчя. При дослідженні ЕКГ апарат фіксує серйозну гіпертрофію в області мітрального зубця і лівого шлуночка. УЗД (Ехокардіографія) показує значні відхилення в розмірах серцевих кордонів.
Початок захворювання мітральноїнедостатності 1 ступеня відбувається непомітно і безболісно, тому людина не турбуватися і веде звичний йому спосіб життя. Сьогодні багато при звичайній застуді або страшному кашель не відразу звертаються в поліклініку за допомогою, а самостійно набувають медикаменти в аптеці. Отже, фахівець не може вчасно помітити шуми в серці, які на початковій стадії є основним симптомом.
Через кілька років ситуація починає погіршуватися, і серце поступово набуває збільшені розміри (мітральна недостатність 2 ступеня), адже на нього поступово подвоюється навантаження, потрібно відкачувати більшу кількість крові. Орган починає працювати з утрудненням, биття серця ставати сильнішими і хворий може його відчути, лежачи на лівому боці.
У лівому передсерді ставати багато крові. Щоб впоратися з його кількістю, серце пристосовується і збільшує свої розміри. Від цього порушується частота серцебиття, спотворюється ритмічність серцевих скорочень. Ліве передсердя перестає скорочуватися, а виконує дії, що нагадують тремтіння і в наслідок неправильного потоку крові всередині серця можуть утворюватися тромби.
Після «халатного” відношення до свого здоров’я, викликаного щільним графіком роботи, відсутністю вільного часу і небажанням вживати ліки, призначені лікарем, настає 3 стадія хвороби. У пацієнтів більше не залишається вибору, так як організм «заявляє» про свої проблеми неприродним серцебиттям, набряками, задишкою (внаслідок кров’яного застою в легеневих судинах) і кашлем.
Слід звернути увагу, що наявність даних симптомів – не привід для самостійного встановлення діагнозу мітральноїнедостатності 1-3 ступеня. Ці ознаки зустрічаються у безлічі інших патологій, тому для консультації з приводу підозр на недостатність серця, краще звернутися до терапевта або кардіолога. Вони призначать МРТ, Рентген, ЕКГ обстеження і дадуть направлення до кардіохірурга.
Профілактика патології клапана аорти

Профілактичні заходи діляться на первинні і вторинні. До перших відносяться:
- здоровий спосіб життя;
- відмова від шкідливих звичок;
- збалансоване харчування;
- адекватне фізичне навантаження.
При відчутті дискомфорту в серці бажано відразу проконсультуватися з лікарем. До первинних профілактичних заходів належать також санація хронічних вогнищ інфекції, попередження або адекватне лікування хвороб, що впливають на стан сполучної тканини серця: ревматизм, атеросклеротична хвороба, сифіліс, червоний вовчак, ревматоїдний артрит.
Вторинна профілактика проводиться, якщо недостатність аортального клапана вже розвинулася. Полягає вона в диспансерному спостереженні, відповідних обстеженнях і своєчасному протезуванні клапана.
Хвороби серцево-судинної системи лідирують в сумному рейтингу смертності. Рання діагностика, регулярні огляди кардіолога і неухильне дотримання лікарських рекомендацій – запорука якісної і довгого життя.
визначення хвороби
За різними даними, близько 70% населення стикаються з недостатністю серцевого мітрального клапана. Недуга зустрічається навіть у новонароджених дітей, тому так важливо знати про симптоми патології на 1, 2, 3 стадії, і своєчасно розпочати лікування захворювання в разі діагностування, щоб не допустити важких наслідків для організму.
Недостатність мітрального клапана – це захворювання вродженого або набутого характеру. При цьому серцевий клапан не здатний повністю закритися і перешкоджати зворотному кровотоку (тобто кров, виходячи з лівого передсердя в лівий шлуночок, здатна повертатися в передсердя). Хвороба зустрічається у багатьох людей в симптомной або безсимптомній формі, це обумовлено ступенем тяжкості недуги. При вродженої формі недостатності вона зустрічається в комплексі з аортальним вадами або мітральнимстенозом. Такий тип захворювання з’являється внаслідок впливу інфекцій або хвороб на материнський організм в період вагітності. Придбана форма характеризує спосіб життя і екологічну обстановку. Мітральнийнедостатність поділяють на кілька форм:
Хронічна серцева недостатність, що виникає незалежно від причин, протягом декількох років або місяців. Дана форма виникає внаслідок серйозних запальних або інфекційних хвороб, зміни або порушення структур організму або вбудованого імплантату, а також аномальних особливостей мітрального клапана.
Гостра, що виникає відразу після появи проблем з серцем: ураження папілярних м’язів, розриву хорд сухожиль або стулок мітрального клапана, гострого розширення фіброзного кільця.
Також серцеву мітральнийнедостатність поділяють не кілька типів, в залежності від причин розвитку:
- Органічна недостатність здійснює кров’яної повернення в передсердя за рахунок дефекту самого клапана, яка не повністю закривається, має недостатню силу щільності або аномальну форму. Через цих недоліків залишається мікроскопічна щілина при скороченні серцевих шлуночків.
- Відносна недостатність / функціональна. При даному типі мітральноїнедостатності клапан і його працездатність в порядку, а проблема викликана наступними факторами: Збільшенням внутрисердечного кільця, що кріпиться до клапанним стулок і має високу щільність через розтягнення лівого шлуночка.
- Зміною активності внутрішньом’язових м’язів, які сприяють своєчасному відкриттю / закриттю клапанних стулок.
- Хірургічним видаленням або довільному розриві сухожильних ниток, що зв’язують серцеві м’язи з папілярними.
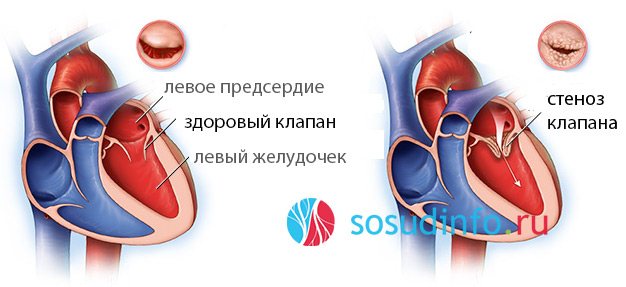
Що відбувається при мітральноїнедостатності?
Патологія двох мітральних стулок може бути у вигляді двох станів – за типом звуження кільця (стенозу) і за типом недостатності стулок клапана. У першому варіанті відбувається звуження отвору з перешкодою для кров’яної струменя, що протікає з передсердної порожнини в шлуночкову камеру. У другому випадку виникає неповноцінне з’єднання клапанних стулок, внаслідок чого частина крові надходить назад, в предсердную камеру, що суперечить природному руху крові в серцевих порожнинах. Передсердна камера розтягується за рахунок збільшеного кров’яного обсягу, внаслідок чого, відповідно до закону Франка-Старлінг, серцевий м’яз передсердя скорочується сильніше. Якщо постійно, раз по раз, передсердя буде скорочуватися з більшою силою, ніж в нормі, міокард його потовщується, виникає дилатація (розтягнення) і потовщення предсердной стінки. Кількість крові в ньому тепер уже постійно збільшено, відповідно, крові, що надходить в предсердную камеру з кровоносної системи легенів, діватися просто вже нікуди – виникає застійна серцева недостатність.
У той же час та частина крові, яка закидається назад в предсердную камеру, не надходить в аорту – знижується серцевий викид, що загрожує зменшенням перфузії внутрішніх органів, і, в першу чергу, головного мозку. Таким чином, при мітральноїнедостатності страждає не тільки саме серце, але і всі внутрішні органи людини.
Поширеність мітральноїнедостатності
Самостійний порок (в ізольованому вигляді) зустрічається досить рідко (близько 0.6% і 5-10% всіх випадків вроджених та набутих вад серця, відповідно). Як правило, дана патологія поєднується зі стенозом клапана або з вадами аорти. Серед усіх вад ревматичного генезу близько 14% займає мітральний порок в комбінованому вигляді (стеноз + недостатність).
ЛШ виходить з ладу (недостатність аортального клапана)
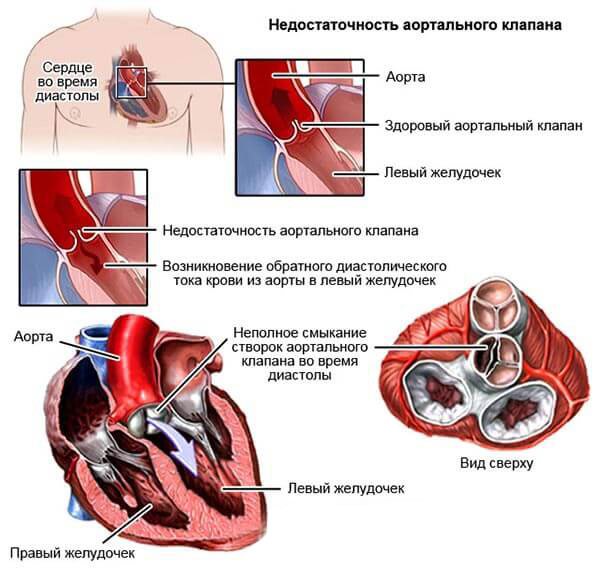
Причиною неправильного руху крові в аорту після систоли лівого шлуночка може стати стеноз гирла аорти або недостатність аортального клапана в момент розслаблення серця (діастоли), який не може нормально закритися, щоб не дозволити крові повернутися назад в ЛШ (аортальна регургітація). У 50% випадків ці два пороку (стеноз і недостатність) поєднуються між собою і з пороком мітрального клапана, будучи, як правило, наслідком ревматизму. Слід зазначити, що таке «щастя» в більшій мірі звалюється на серце, що належить особам чоловічої статі.
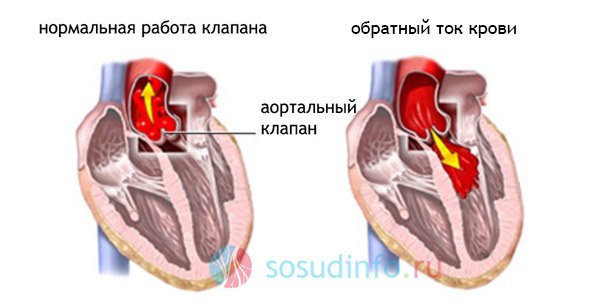
Через неспроможність стулок клапана аорти з такого великого судини, під час розслаблення серця перетікає значний обсяг крові, що, природно, призводить до перевантаження, гіпертрофії і розтягування ЛШ, а заодно до зниження кровообігу в периферичних судинах. Правда, багато років ця проблема залишається непоміченою, тому що володіє значними компенсаторними можливостями ЛШ, збільшуючи систолічний викид, справляється зі своєю основною функцією і підтримує вигнання крові в аорту на належному рівні. Але при цьому страждає сам. В кінцевому підсумку сила цього «трудівника» вичерпується, він починає здаватися, що добре видно, коли прояви левожелудочковойнедостатності виходять назовні. Все це не може не відбиватися на стані правого шлуночка, який теж починає виходити з ладу. Однак і цього для хвороби виявляється мало, від її впливу страждає коронарнийкровообіг, поступово розтягується гирлі аорти.
Чия вина?
Як уже зазначалося, в розвитку патологічного зміни клапана аорти найчастіше звинувачують ревматическую лихоманку. Крім цього, не зайве згадати і інших винуватців аортальнийнедостатності:
- Ендокардит інфекційного походження, якому належить партія «першої скрипки» в формуванні хвороби в чистому вигляді;
- Аортит різної природи і, в першу чергу, сифілітичний;
- Артрит ревматоїдний;
- Анкілозуючий спондилоартрит;
- Травма або вроджений порок в дуже-дуже рідкісних випадках.
Відносна недостатність аортального клапана іноді йде паралельно аневризмі аорти, синдрому Марфана, гіпертонічної хвороби.
Дізнатися і лікувати?
Навряд чи пацієнт зможе розпізнати у себе недостатність клапана аорти 1 ступеня. Існування патології, роками не заявляє про себе, дозволяє пацієнтові продовжувати нести при необхідності значні фізичні навантаження, а також займатися такими видами спорту, які вимагають витривалості, тому людині навіть згадати важко, коли і з чого почалася хвороба, проте можна помітити, як вона починає розвиватися:
- Самим раннім вісником неблагополуччя можна вважати появу відчуття пульсації всього тіла (скорочення серця доходять до голови, рук, ніг, хребта). Людина здивований і збентежений, він, дивлячись на годинник, без зайвих рухів може порахувати кількість ударів в хвилину.
- Стали приходити раптові, нічим не з’ясовні запаморочення, а напади тахікардії стали відвідувати навіть в спокійному стані;
- Через деякий час ці явища не тільки не зникли, але набрали нових обертів, і ось уже важко стало долати сходовий марш, а нічний періодично переривають болісні напади серцевої астми.
- Стенокардія, раніше невідома людині, стала турбувати все частіше і частіше, що не дивлячись на молодий вік, причому нітрогліцерин очікуваного ефекту не дає.
- З’явилася артеріальна гіпертензія, проте піднімається тільки верхній тиск, нижнє, навпаки, знижується, іноді його важко вловити, правда, на пізніх етапах хвороби діастолічний тиск має тенденцію до збільшення.
Лікування аортальнийнедостатності вимагає спеціалізованих стаціонарних умов, однак навіть госпіталізація не завжди дає результати, які хотілося б бачити. Традиційна терапія серцевої недостатності сечогінними, бета-блокаторами, інгібіторами АПФ і антагоністами кальцію допомагає мало, серцеві глікозиди в цій ситуації вимагають особливої обережності, адже зниження ЧСС може ще більше порушити периферичний кровообіг.
Заміна зносився артеріального клапана на штучний (механічний або біологічний імплантант СК) більше вітається у випадках «чистого» пороку, коли зміни торкнулися тільки аортального клапана, а ознаки декомпенсації тільки з’явилися. Непросте завдання для кардіохірургів …
Супутниця або сама по собі? (Недостатність трикуспідального клапана)
Якщо читач помітив, то було відзначено, що в далеко зайшли стадіях мітральноїнедостатності в патологічний процес починають включатися інші клапани і камери серця. Наприклад, висока частота народження відносної недостатності тристулкового клапана обумовлена її комбінацією з мітральним пороками в більшості випадків через те, що в 4 стадії НМК спостерігається значне збільшення порожнини правого шлуночка. Це недостатність трикуспідального клапана (НТК), яку легко розпізнати неозброєним оком.
Деякі особливості зовнішнього вигляду, властиві для важкої правошлуночковоюнедостатності, як правило, видають хворого:
- Набряклі вени на шиї;
- Синюватий відтінок шкірних покривів верхніх і нижніх кінцівок, кінчика носа, сині до чорноти губи (акроціаноз);
- Дихання часте навіть при незначному навантаженні (людині завжди не вистачає повітря);
- Втрата апетиту (для хворого їжа стає додатковим навантаженням), болі в епігастрії, нудота;
- Збільшення живота через розвиток асциту.
Відносна НТК поширена досить широко серед пацієнтів, що мають проблеми з мітральним клапаном (про органічну НТК такого сказати не можна). Тим часом, в ізольованій формі вона протікає лише в окремих випадках.
Розширення правого шлуночка і збільшення його порожнини на тлі різко вираженої недостатності ПЖ (через що весь сир-бор) найчастіше є результатом:
- Вад серця ревматичного та вродженого походження.
- Далеко зайшла артеріальної гіпертензії, коли судинні зміни вже сформували серцеву недостатність.
- Атеросклеротичного кардіосклерозу.
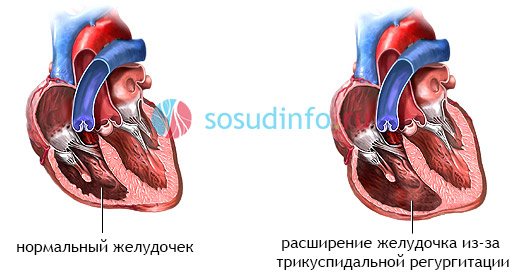
Недостатність тристулкового клапана, викликана його органічним ураженням, як було зазначено вище, не відноситься до поширеним варіантам. Провокувати її розвиток може той же ревматизм, ендокардит інфекційного походження (іноді спостерігається у шприц-наркоманів, що використовують вену для введення наркотиків), вроджений дефект, званий хворобою Ебштейна (зміщення тристулкового клапана).
лікувальна тактика
Вибір методу терапії визначають наступні критерії:
- причинний фактор клапанної патології;
- стадія хвороби;
- наявність супутніх захворювань (гіпертонія, ішемічна хвороба серця, ендокринна патологія, атеросклероз).
При недостатності функції мітрального клапана лікування може бути медикаментозним і оперативним.
консервативні методи
Основні цілі терапії – зниження навантаження на ліві камери серця і запобігання ускладнень. Для цього використовують такі методи:
- антибіотикотерапія;
- противомикробная профілактика ендокардиту і рецидивів ревматизму;
- обмеження фізичного навантаження;
- дієтотерапія з обмеженням солі;
- антикоагулянти;
- симптоматичні лікарські засоби (гіпотензивні, сечогінні, антиаритмічні препарати і серцеві глікозиди).
Необхідно регулярно спостерігатися у лікаря навіть у тому випадку, якщо немає ніяких симптомів на тлі початковій стадії мітральноїнедостатності.
Оперативне втручання
На тлі декомпенсації з вираженим ступенем регургітації, коли лікарська терапія неефективна, використовуються 2 варіанти хірургічного лікування:
- реконструктивна пластика клапана;
- протезування клапанного апарату.
Вибір методу індивідуальний – для кожного конкретного пацієнта підбирається свій варіант операції. Прогноз багато в чому залежить від своєчасності виконаного хірургічного втручання. До можливих післяопераційних ускладнень відносяться септичний ендокардит, тромбоемболія і порушення роботи протеза.
причини
Розвиток цієї вади може мати безпосередній взаємозв’язок з дефектом мітрального клапана або м’язів сосочкових. Що стосується відносної недостатності, причина її розвитку може полягати в розтягуванні мітрального клапана і збільшенні просвіту між його стулками.
Серед найбільш явних факторів, які є причиною розвитку пороку можна назвати наступні:
- ендокардит;
- ревматизм;
- кальцинування кільця мітрального клапана;
- травмування половинок МК;
- хвороби аутоімунної системи;
- пролапс МК;
- інфаркт;
- кардіосклероз після інфаркту;
- підвищений артеріальний тиск;
- ІХС;
- міокардит.
Наявність того чи іншого чинника, який може спровокувати недостатність МК, необхідно більш уважно і дбайливо ставитися до свого здоров’я.
