Норми мазка на флору у жінок – таблиця і розшифровка показників
Вагінальна мікрофлора (вагінальна флора) – мікроорганізми, які населяють піхву. Вони є частиною загальної людської флори. Кількість і тип визначає стан здоров’я жінки. У нормі в мазку на мікрофлору повинні переважати бактерії роду Лактобацили (лактобактерії), що захищають від патогенних мікроорганізмів.
Лактобактерії виробляють молочну кислоту, яка, як передбачається, перешкоджає розвитку патогенних бактерій (золотистого стафілокока, кишкової палички та ін.), Але незначна кількість в результатах аналізів їх допустимо. Також вони виробляють перекис водню (H 2O 2), що володіє широким протимікробну спектром дії, і різні бактеріоцини, які також вбивають інших бактерій, але мають більш вузьке спрямовану дію.
Нормальна вагінальна мікрофлора може відрізнятися у деяких етичних груп. Кілька досліджень показали, що у значної частини (7-33%) здорових жінок (особливо чорношкірих і іспаномовних) відсутня значна кількість лактобактерій. Їх роль відіграють молочно-кислі бактерії з інших родів, які також здатні виділяти молочну кислоту. Тому передбачається, що при встановленні норми в мазку у жінок акцент повинен бути зроблений на pH піхвового середовища, а не тільки на наявність молочної кислоти.
Під час огляду жінки гінеколог бере біологічний зразок зі статевих органів з метою дослідження мікрофлори та визначення ступеня чистоти. Забір проводиться зі стінок піхви, цервікального каналу та уретри. Діагностична процедура необхідна для визначення складу мікрофлори з метою виключення запального процесу.
Біологічний матеріал береться під час профілактичного огляду, а також при скаргах, таких як біль вище лобка, свербіж і печіння статевих органів, а також виділення, що вказують на запальний процес.
Коли жінці необхідно здавати мазок на флору?
Показаннями до здачі мазка є:
- Виділення зі статевих шляхів, які не завжди можуть нести в собі патологічних характер, а просто бути рясними або супроводжуватися неприємним запахом.
- Сверблячка в області піхви або промежини, а так же больовий синдром або дискомфорт.
- Мацерація шкірних покривів.
- Забір матеріалу необхідний з профілактичною метою щорічно.
- Перед початком антибактеріальної терапії з боку жіночих статевих органів, а так само після лікування, щоб упевнитись оцінки.
- З метою контролю стану мікрофлори перед оперативними втручаннями, як в області зовнішніх статевих органів, так і внутрішніх.
- Це необхідно для попередження потрапляння інфекції і розвитку ускладнень.
- Контроль мікрофлори під час вагітності. В даному випадку контроль виробляють три рази на перших тижнях вагітності, перед виходом у декретну відпустку, а так само в 36 тижнів.
- Даний мазок є скринінговим при відвідуванні гінеколога, повинен братися після кожного огляду.
Виконати забір матеріалу може кожен фахівець, який здійснює прийом.
Як підготуватися?
Для того, щоб отримати достовірні результати аналізу, потрібно:
- Протягом доби перед маніпуляцією не проводити спринцювань, як з лікарськими і рослинними засобами, так і звичайною водою.
- Виключити статевий контакт, особливо без засобів захисту. В даному випадку можуть виявитися фрагменти насінної рідини, що ускладнює постановку діагнозу.
- Не застосовувати ніяких лікарських препаратів протягом тижня, особливо з груп антибактеріальних і протигрибковий. Це стосується як місцевої, так і системної форми.
- Скасовуються будь-які вагінальні форми засобів. Забороняється скасування тільки життєво важливих препаратів.
- Чи не проводити забір матеріалу під час менструації, так як в отриманий матеріал потрапляє велика кількість еритроцитів, що порушує клінічну картину процесу.
- Чи не проводити ультразвукове дослідження із застосуванням вагінального датчика не раніше, ніж за добу до взяття мазка. Це пояснює потрапляння в біологічний матеріал полімерного гелю, який заміщає клітинний склад мазка.
Як проводиться взяття мазка?
Оптимальним часом для забору матеріалу вважається середина менструального циклу:
- У нормі мазок на мікрофлору у жінки береться відразу з декількох ділянок. В першу чергу це заднє склепіння, місце де відбувається максимальне скупчення мікробів. Уретра, це та ділянка на якому проводиться забір з метою уточнення наявності збудників, тропів для даної ділянки.
- Наступним ділянкою є цервікальний канал, це та анатомічна область, яка є найбільш вразливою і небезпечною в плані розвитку запального процесу.
- Матеріал забирається спеціальним шпателем або ложечкою Фолькмана.
- Не можна пошкоджувати стінки слизової оболонки і, рухи повинні бути м’які, злегка поскаблівающіе.
- Після отримання потрібної кількості вмісту його наносять на предметне скло, рівномірно розподіляючи по поверхні, для того, щоб не створювалося ділянок згущення.
- Після чого скла висушують при кімнатній температурі і відправляють в лабораторію для подальшої діагностики.
- Уже в ній виробляють нанесення спеціальних реактивів для подальшого виявлення мікроорганізмів і розгляд під мікроскопом.
вартість аналізу
Мазок на флору проводиться в будь-якому бюджетній установі абсолютно безкоштовно, так як даний метод є одним з скринінговий і обов’язкових. Крім того, це мінімум обстеження жінки з профілактичною метою.
У приватних клініках вартість подібного аналізу може становити близько 200-300 гривень. Не завжди мазок буде безкоштовним лише у відділенні жіночої консультації, його можуть провести безкоштовно.
Як швидко відновитися після інфекції?
Відновлення та збереження достатньої кількості корисної нормофлори кишечника – лакто- і біфідобактерій, сприяє захисту слизової кишечника від проникнення патогенних бактерій і їх токсинів в кров і лімфу, виведенню токсинів, створення середовища, в якій патогенні мікроорганізми не можуть продовжувати свою життєдіяльність і виводяться з організму людини . Важливо, що продукти життєдіяльності корисних бактерій допомагають імунітету зберігати активність в боротьбі зі шкідливими бактеріями.
Сінбіотіческій біокомплекс Нормофлоріни – містить живі активні лакто-і біфідобактерії та їх метаболіти з протизапальною, антисептичною, імуногенним і живильну дію на слизові за багато років зарекомендував себе, як активний помічник і борець проти патогенних бактерій для малюків і дорослих, вагітних та хворих з різними захворюваннями . Досить швидко при вживанні Нормофлоринов знімається інтоксикація і відновлюється функція кишечника, загальне самопочуття.
Рекомендується: як можна раніше почати приймати Нормофлоріни в вікових дозуваннях – Л – за 10-15 хв до їди вранці (+ обід при запорах), Д – обід або вечір за 20 хв до їди, Б – на ніч або в мікроклізмі. Тривалість прийому 3-4 тижні, до повного відновлення функції кишечника і поліпшення загального самопочуття. Бажано 10-14 днів натщесерце приймати сорбенти – для виведення токсинів – Зостерін або аспектам, вони зменшують гнильні, бродильні процеси, підвищене газоутворення, покращують роботу кишечника.
Важливо закріпити ефект відновлення мікрофлори, поліпшити роботу підшлункової залози, печінки, кишечника, імунітет – для цього добре далі протягом місяця використовувати функціональне харчування – Гармонія життя. В її складі також містяться живі корисні лакто-і біфідобактерії, їх метаболіти і пектин. Смачно, корисно і ефективно!
У чому відмінність між мазком на флору і бакпосева?
Багатьох жінок цікавить питання про відмінності бактеріального посіву та мазка на флору, чи є вони одним і тим же аналізом, а так само чи є між ними різниця.
Мазок на флору – це огляд вмісту під мікроскопом. Для цього проводиться забір матеріалу, після чого він фіксується спеціальними барвниками і речовинами, такими як етиловий спирт. Мікроорганізми так виявляються загиблими, і йде підрахунок тільки тих, які потрапляють в поле зору. В даному випадку можна побачити лише лейкоцити, еритроцити, якісний склад мікрофлори, а так само наявність специфічних збудників.
Бактеріальний посів – це вид лабораторного дослідження при якому відбувається визначення росту мікроорганізмів, а так само уточнення чутливості до антибактеріальних засобів. Для цього матеріал, отриманий у жінки поміщають на спеціальне поживне середовище, не дозволяючи йому висохнути, а так само з наявністю живильного матеріалу для можливого харчування бактерії.
Метод є не поширеним, так як вважається досить дорогим. При цьому його ефективність досить висока, це пов’язано з тим, що в деяких випадках можна не помітити невеликої кількості бактерій, а при їх зростанні, що утворилися колонії легко визначаються.
Крім того, допомагає підібрати найбільш відповідне лікування. Особливо це важливо при наявності рецидивуючого процесу, а так само визначення специфічного збудника.
Навіщо виробляють чутливість до антибіотиків при дослідженні мазка?
Чутливість до антибіотиків або антибіотикограмою – з’ясування чутливості бактерій до антибіотиків. Дослідження проводять одночасно з посівом мазка при виявленні в піхву хвороботворних бактерій, що викликають запалення або статеві інфекції.
Існує велика кількість антибіотиків, але не всі вони однаково ефективні по відношенню до різних груп бактерій (на віруси антибіотики не впливають). Трапляється, що після курсу антибіотиків що пацієнтка не одужала або хвороба повернулася через кілька днів / тижнів. Це сталося, тому що для лікування були призначені антибіотики, слабо впливають на збудника хвороби. Для того щоб лікування було максимально ефективним необхідно визначити, які антибіотики:
- повністю знищують бактерії – збудника хвороби;
- зупиняють ріст збудника;
- не впливають на життєдіяльність даної бактерії.
На основі проведеного дослідження складається антибіотикограмою. Це перелік антибіотиків, до яких чутливі бактерії.
Як відбувається дослідження на чутливість до антибіотиків?
Після того, як були визначені бактерії, що викликали хворобу, їх розподіляють в кілька пробірок з живильними середовищами. У кожну пробірку додають певний антибіотик. Пробірки поміщають в термостат, де створені оптимальні умови для їх розмноження.
Після культивації (близько 7 днів) аналізують зростання бактерій в пробірках. Там, де бактерії чутливі до антибіотика, колоній не утворюється. Цей препарат оптимальний для лікування пацієнтки. В пробірку, де додані препарати, до яких антибіотики нечутливі, зростання бактерій найінтенсивніший. Такі лікарські засоби не можуть бути використані для лікування даного захворювання.
Ступінь чистоти піхви
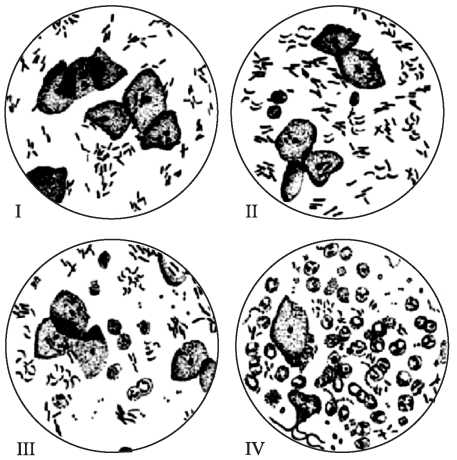
За результатами мазка на флору роблять оцінку її стану. Основними показниками в даному випадку є палички далерляйна, лейкоцити, епітеліальні клітини, а так само інші представники.
Умовно стан середовища прийнято ділити на 4 ступені:
- 1 ступінь означає повне здоров’я жінки з боку мікрофлори. Представлена тільки облігатними мікроорганізмами, такими як палички Дадерляйна і лактобактерії. Саме вони сприяють закіслённості середовища, що перешкоджає розмноженню іншої флори. В даному випадку не буде спостерігатися лейкоцитів, мікробів, а так само еритроцитів і патогенних мікроорганізмів.
- При 2 ступеня, найчастішою групи у жінок, що живуть статевим життям, відзначається наявність не тільки облігатна мікроорганізмів, таких як лактобактерії, але і одиничних коків. Не виключається, що можуть з’являтися і лейкоцити, в кількості не більше 10 штук. Епітеліальні клітини не повинні перевищувати 5. Вважати це патологією не можна, так як лактобактерії справляються зі своєю функцією, запального процесу не виникає, але дана флора може потрапляти від контакту з статевим партнером. Коки в нормі містяться і на голівці статевого члена.
- При 3 ступені вже спостерігається запальний процес у вагінальній середовищі. Це пов’язано з тим, що відбувається зміна середовища, вона стає лужний, а не кислої. Лактобацили зменшуються в кількості, а такі мікроорганізми як стрептококи, стафілококи, грибки і кишкові палички, навпаки збільшуються. Запальний процес підтверджують і збільшені лейкоцити, їх більше 30 в полі зору. При цьому жінка може пред’являти скарги на появу патологічних симптомів, таких як свербіж, печіння і виділення зі статевих шляхів.
- При 4 ступеня запальний процес вже яскраво виражений, спостерігається прояв дисбактеріозу, який так само називають бактеріальним вагінозом. В даному випадку середовище завжди буде лужної, зрушена майже максимально в цю сторону. Лактобактерії при цьому відсутні, а флора представлена патогенної групою мікроорганізмів. Часто можна побачити і представників інфекцій, що передаються статевим шляхом, хоча можуть бути і неспецифічні. Число лейкоцитів значно збільшується, може досягати 50 і більше. При 4 ступеня потрібне обов’язкове лікування навіть без відсутності симптомів у сторони жінки.
Чому підвищений рівень білих клітин?
Причинами виявлення аномального показника білих кров’яних клітин найчастіше стають запальні процеси:
- цервіцити (процес відбувається всередині цервікального каналу);
- сальпінгоофорити (яєчників і труб);
- ендометрити (страждають слизова матки);
- вагініти (внутрівлагаліщнимі патологія);
- уретрити (запалення вражає канал мочевиведенія).
Інфекції, що передаються при статевих контактах, теж викликають підвищення лейкоцитів. До числа таких відносяться:
- генітальний герпес;
- цитомегаловірус;
- трихомонада;
- бліда трепонема;
- туберкульозна паличка (Коха);
- мікоплазма, уреаплазма;
- гонокок;
- хламідія;
- гриби роду кандида, актиноміцети.
Перевищення норми виявляють при онкологічних процесах в органах репродуктивної системи, дисбактеріозі піхви, кишечника. А також високі лейкоцити в мазку з’являються при загостренні алергічного процесу, ендокринних патологіях, ослабленні місцевої та загальної імунного захисту, стресах, фізичній перевтомі. Порушення виявляють у жінок після викидня.
Розшифровка результатів мазка
кокковая флора
- Кокковая флора – це велика група мікроорганізмів, яка є умовно-патогенною флорою для людського організму. При цьому вона включає різноманітні мікроорганізми навіть на слизовій оболонці. Має специфічну для них форму це кулясті або нагадують кавові зерна бактерії, які також називають коки.
- Крім того, в цю групу можуть входити і абсолютні патогени, до них відносяться гонококи. Їх взагалі не повинно бути в піхві здорової жінки, а виявлення свідчить про інфекції передається статевим шляхом і характеризується вираженою симптоматикою. Велику небезпеку вони представляють через розвиток ускладнень.
- Не завжди виявлення коків в мазку на флору говорить про запальний процес, при цьому варто задуматися, що незначні зміни в стані імунітету, а так само порушення гігієни і харчування призводять до їх швидкого зростання. Вони можуть заноситься від статевого партнера, якщо секс здійснюється без використання засобів захисту.
В мазку на флору з цервікального каналу взагалі не повинно виявлятися кокової флори.
Кокковая флора на слизовій оболонці піхви представлена як грам негативними, так і грам позитивними мікроорганізмами.
Це пов’язано з тим, що деякі бактерії здатні забарвлюватися спеціальним барвником, які мають темно-синій або фіолетовий колір. Грам позитивний мікроорганізм в даному випадку має темний синій колір, а ось негативні мають світліший рожевий.
Вченими виявлено, що ті бактерії, які не мають можливості фарбуватися, більш стійкі до дії антибактеріальних засобів. Це буде пов’язано з тим, що вони мають товсту стінку, тому барвнику як і лікарського препарату важче проникнути до порожнину клітини.
До найбільш поширених грам позитивним відносять стафілококів і стрептококів, які не завжди дають запального процесу в піхві. А в мазку на флору містяться в одиничному кількості.
Грам негативна флора більш часто викликає викликає захворювання піхви. Найбільш відомим коки вважається гонококк.
палички Дедерлейна
- Палички Дедерлейна це бактерія, яка буде основою для мікробіоценозу піхви. Відноситься вона до лактобактеріям, які мають анаеробний тип життєдіяльності. Є представниками облігатної флори, це пов’язано з їх симбиотический варіантом існування. У невеликій кількості їх можуть знаходити на слизовій оболонці кишечника.
- Їх основною функцією є продукція молочної кислоти, яка сприяє підтримці кислого середовища. Саме цей рівень pH буде оптимальним для запобігання розвитку патогенних мікроорганізмів.
- Дані бактерії мають досить великі розміри, щодо інших представників. Крім того, вони не здатні до пересуванню. У піхві представлені кількома видами роду лактобацил. В навколишньому середовищу вони вкрай нестійкі, тому досить швидко гинуть.
- Крім того, вони не можуть утворювати спор, для подальшого захисту в навколишньому середовищі. Чутливі до дії хімічних і фізичних факторів. На з життєдіяльність так само впливає стан імунітету організму і обмін речовин. Для його нормального функціонування потрібно регулярне і повноцінне харчування, а так само дотримання правил гігієни.
лептотріксом
- Лептотріксом – це бактерія, яка відноситься до представників умовно-патогенної флори.
- В організмі людини проявляють життєдіяльність на слизовій оболонці ротової порожнини або піхви. Мають грамотрицательную характеристику.
- У нормі живуть і розмножуються в анаеробної середовищі. Свою життєдіяльність виявляють в анаеробних умовах.
- Мають форму довгого волосся або тонкої нитки, яка має потовщений кінець. Зовні утворюють скупчення, які утворюють петлевидних фрагменти
- Чи не здатні до брунькування. В умовах навколишнього середовища вони діляться і розмножуються, найчастіше за все їх можна виявити в водоймі з прісною водою або басейні, іноді зустрічаються в ставках.
- При нормальному стані імунітету не відбувається розвитку запального процесу. Але під час дії провокуючого фактора навколишнього середовища, а так само зниження захисних сил організму. Найчастіше способом передачі буде недостатньо чиста вода, статевий шлях так само можливий, але зустрічається набагато рідше.
При відсутності симптомів патології наявність лептотріксом не потрібно додаткового лікування, але в разі розвитку появи навіть незначної клініки призначається медикаментозна терапія. Підвищується частота народження даної бактерії при наявності ВІЛ-інфекції.
Урогенітальні інфекції, викликані ентеробактеріями
Урогенітальні інфекції, викликані ентеробактеріями – захворювання, симптоми і причини
Венерологія / 22 серпня 2005 11:55
Захворювання, збудниками яких є грамнегативні палички, що відносяться до сімейства Enterobacteriaceae. Урогенітальні інфекції викликають представники пологів Escherichia, Klebsiella, Enterobacter, Serratia, Hafnia, Salmonella, Edwardsiella, Citrobacter, Providencia, Proteus. Ентеробактерій можна виділити з піхви при вагініті, цервіциті або іншому запальному процесі. Дуже часто їх виявляють у поєднанні з анаеробними мікроорганізмами і трихомонадами. Наявність ентеробактерій у піхві характерно для жінок, які не дотримуються правил особистої гігієни.
Кишкова паличка (Escherichia coli) – один з представників нормальної кишкової флори, сапрофіт товстого кишечника. Умовно-патогенні і патогенні серотипи кишкової палички зумовлюють появу різних патогенетичних і клінічних форм інфекційного процесу. Їх патогенні особливості певною мірою корелюють з наявністю відповідного антигену, т. Е. З приналежністю до тієї чи іншої серогрупи. При інфекціях сечовивідних шляхів зустрічаються серогрупи 02, 06, 09 та інші, при холециститі – 01, 08, 011 та ін.
Коли-інфекція сечовивідних шляхів частіше спостерігається у дівчаток і жінок, особливо при наявності вульвітов і вульвовагінітів.
Джерелом захворювання є хворі колі-інфекцією або бакте-ріоносітелі патогенних серотипів кишкової палички. Механізм зараження фекально-оральний, іноді – статевий. Можливий гематогенний шлях проникнення збудника в нирки і сечові шляхи з будь-якого екстраренального вогнища інфекції.
У дорослих коли-інфекція найчастіше проявляється запальними змінами в органах, розташованих поблизу кишечника – сечівнику, сечовому міхурі, піхві, матці (уретрит, цистит, пієліт, пієлонефрит, кольпіт, ендометрит) або сполучених з кишечником – жовчному міхурі, жовчних шляхах ( холецистит, холангіт). У дітей коли-інфекція може локалізуватися в легенях. Можливі генералізація інфекції і розвиток сепсису.
Нерідкі випадки, коли кишкова паличка в асоціаціях зі стафілококом або деякими грам-негативними бактеріями (протеї, псевдомонас) стає причиною внутрішньолікарняних інфекцій, зокрема в гінекологічних клініках, у відділеннях для новонароджених.
Встановити остаточний діагноз захворювання, викликаного кишковою паличкою, можна тільки на підставі бактеріологічного дослідження, що включає виділення чистої культури Е. coli, її ідентифікацію за морфологічними і біохімічними ознаками, визначення серогрупи.
Для лікування колі-інфекцій використовують антибіотики (поліміксин, ам-піціллін, тетрациклін та ін.).
Klebsiella pneumoniae, раніше відомі як збудники захворювань дихальної системи, в даний час часто є причиною внутрішньоутробних інфекцій, що протікають з ураженням дихальних і сечовивідних шляхів. При вирощуванні на живильних середовищах ці бактерії утворюють характерні слизові колонії; при мікроскопії визначають широкі полісахаридні капсули навколо нерухомих клітин.
Enterobacter aerogenes виявляють при інфекціях сечовивідних шляхів і при сепсисі. Нерідко мають рухливість, утворюють злегка слизові колонії, а деякі штами – капсулу.
Serratia marcescens – дрібні палички, які можуть утворювати в культурах інтенсивний червоний пігмент (варьирующий ознака).
Представники роду Serratia зазвичай дуже повільно ферментують лактозу, деякі штами – сечовину (слабо). Непігментовані варіанти цих бактерій викликають токсичний сепсис.
Hafnia alvei іноді виділяють, крім гастроентероколітів, також і при уретритах або вагінітах.
Бактерії з родів Edwardsiella, Citrobacter подібні між собою за біохімічними властивостями; патогенність їх до останнього часу була проблематичною. Певні серотипи зустрічаються при спорадичних або масових харчових токсикоинфекциях, при інфекціях сечових шляхів та ін.
Представники роду Salmonella викликають гастроентерити, сепсис, ендометрити, інфекції сечовивідних шляхів.
Providencia в біохімічному відношенні подібні з протеями, дезамінується амінокислоти (наприклад, лізин), що не гідролізують сечовину; їх виявляють при інфекціях сечовивідних шляхів, сепсис та інших захворюваннях.
Шляхи передачі. Більшість бактерій цього сімейства складають значну частину нормальної аеробної флори кишечника і зазвичай не ви- викликають захворювань, а навпаки, беруть участь у забезпеченні його нормального функціонування. Ці мікроорганізми стають патогенними лише у випадках проникнення їх в тканини організму, особливо в сечовивідні і жовчні шляхи, легені, очеревину або мозкові оболонки, де вони здатні викликати запальний процес. Вони можуть проникати в кров’яне русло (при використанні венозних або уретральних катетерів); потрапляти в сечостатеві шляхи при проведенні інструментальних досліджень (нозокоміальна передача); викликати інфекційні ураження сечовивідних шляхів після введення контамінованих лікарських препаратів, особливо після внутрішньовенного їх застосування. Можливий статевий шлях передачі.
Епідеміологія і загальна патологія. Кишкова паличка і деякі інші бактерії сімейства Enterobacteriaceae поселяються в кишечнику дитини вже через кілька днів після його народження і з цього моменту складають основну частину нормальної аеробної мікрофлори організму. При виникненні запалення, незалежно від клінічної картини захворювання і етіопатогенезу, в сечові шляхи нерідко одночасно потрапляє велика кількість різних видів мікроорганізмів. Протягом нетривалого часу один з них починає домінувати, пригнічуючи зростання інших.
Домінуючий вид стає причиною виникнення близько 80% всіх бактерій. Коли імунні механізми організму не реагують на будь-якої мікроорганізм, останній швидко приживається в сечовивідної системі. Наприклад, особи з групою крові III (В) не виробляється антитіл проти Е. coli серотипу 086 через ідентичність антигенів. Відповідно до клінічних спостережень, такі особи більш схильні до колі-інфекцій, ніж люди з іншими групами крові.
Інфекції сечової системи можуть виникати після катетеризації сечового міхура, можливі бактеріємія і уросепсис. Часто бактериемия діагностується в ложі передміхурової залози після операції по її видаленню (аденомектомія) внаслідок циститу, атонії сечового міхура, іноді в результаті утворення каменю, звуження сечовипускального каналу, відновлення перенесеного в минулому пієлонефриту або безсимптомної бактеріурії. Інфекція може бути внесена постійним катетером під час операції або частіше безпосередньо після втручання. Нерідко триває місяцями. При аденомі передміхурової залози зазвичай із самої залози не виділяють грамнегативних бактерій. Однак, інфекційні ускладнення в сечовий системі обумовлені саме цими мікроорганізмами.
У ряді випадків у хворих бактериурией підвищується кров’яний тиск. Спостерігається і зворотне явище: при підвищеному кров’яному тиску розвивається бактеріурія, яка може перейти в пієлонефрит і ускладнити перебіг гіпертонії. Тому при виникненні одного з цих станів треба припускати і можливість розвитку іншого.
Бактерії сем. Enterobacteriaceae часто обумовлюють вторинні інфекції, в тому числі пневмонії, ендокардиту, бактеріємії, особливо у осіб, що приймають наркотики, і у пацієнтів клінік.
Клінічні прояви. Прояви інфекцій, викликаних бактеріями сем. Enterobacteriaceae, залежать від локалізації патологічного процесу. Вони не можуть бути диференційовані з іншими бактеріальними інфекціями на підставі одних лише симптомів і ознак захворювання, тому дуже важливо визначити збудника інфекції сечостатевої системи, в тому числі видову і типову характеристику, кількість його в 1 мл свіжої сечі і чутливість до антибактеріальних засобів. Системне вивчення видових, типових та інших особливостей мікроорганізмів – збудників інфекцій сечостатевої системи має істотне значення для з’ясування патогенезу уроінфекцій і визначення методів їх терапії.
Діагностика. Залежно від локалізації патологічного процесу для дослідження використовують виділення статевих органів, сечу, кров, спинномозкову рідину та ін. В забарвлених мазках виявляють грам-мотріцательние короткі палички, які можуть утворювати ланцюжки; вони дуже схожі один на одного і лише наявність широких капсул має діагностичне значення для роду Klebsiella. Досліджуваний матеріал одночасно наносять на кров’яний агар і середовища, що містять спеціальні барвники і вуглеводи, що дозволяє швидко диференціювати ферментують і неферментуючі колонії. Бактерії, виділені на цих середовищах, надалі ідентифікують за допомогою біохімічних і серологічних реакцій. Можлива швидка попередня ідентифікація по здатності мікроорганізмів ферментувати лактозу.
Лікування і профілактика. Вираженим протимікробну дію відносно бактерій сем. Enterobacteriaceae володіють ампіцилін, тетрациклін, аміноглікозиди, гюліміксіни, сульфаніламіди. Однак, чутливість до цих препаратів у окремих штамів різна, тому її необхідно визначати лабораторними методами. Нерідко зустрічається множинна лікарська стійкість.
При лікуванні ефект може бути досягнутий при одночасному застосуванні аміноглікозидів і фурагина або ампіциліну; триметоприма з сульфа-метоксазолом і полимиксином. Доцільні і інші комбінації антибактеріальних засобів, призначення препаратів, що потенціюють дію антибіотиків, що підвищують захисні механізми організму хворих, що сприяють доставці антибактеріальних засобів до осередків ураження і забезпечують їх терапевтичну концентрацію в тканинах і сироватці крові. Профілактика та ефективність боротьби з цими інфекціями багато в чому залежать від змісту рук в чистоті, суворого дотримання правил асептики і антисептики (стерилізації інструментарію, дезінфекції обладнання), обережності в призначенні внутрішньовенних препаратів і особистої гігієни сечостатевих шляхів. Дуже важливо пам’ятати, що багато грамнегативні бактерії є умовно-патогенними і викликають розвиток захворювання в ослабленому організмі. У лікувальних установах ці бактерії нерідко передаються персоналом, а також через інструменти або препарати для парентерального введення.
Частими збудниками інфекції сечовивідної системи є бактерії роду Proteus з сем. Enterobacteriaceae. Це грамнегативні рухливі аеробні палички; не ферментує лактозу; продукують уреазу, що призводить до швидкого розщеплення сечовини з утворенням аміаку. Мають тенденцію до «роїння» і швидко поширюються по поверхні щільного поживного середовища. Додавання до живильного середовища фенілетилового спирту або 0,1% хлоралгідрату пригнічує «роїння». Протеї погано ростуть в кислому середовищі. Шляхи передачі. Протеї, як і інші представники сем. Enterobacteriaceae, викликають захворювання у людей тільки в тих випадках, коли виходять за межі свого нормального місця проживання (травний тракт). Спостерігаються і нозокомиальная передача, поширення інфекції статевим шляхом, а також при недотриманні правил особистої гігієни.
Епідеміологія і загальна патологія. Протеї нерідко виявляються при хронічних інфекціях сечовивідних шляхів, а також при бактеріємія, пневмоніях і вогнищевих ураженнях у ослаблених хворих або у які отримують препарати внутрішньовенно. Перше місце серед них займає Proteus mirabilis, який є єдиним індолнегатівним мікроорганізмом серед представників цього роду. За нею йдуть Proteus morganii та Proteus rettgeri. Рідше виділяють Proteus vulgaris.
Вище згадувалося про здатність протеев утворювати уреазу, яка розкладає сечовину до аміаку, що сприяє утворенню фосфатних каменів. Аміак токсичний для нирок, викликає некроз ниркової тканини, мікроабсцеси. Настає інактивація комплементу, що міститься в сечі. Для бактерій з’являється більше можливостей безперешкодно розмножуватися в ниркової тканини, т. Е. Вони стають більш інвазивних. Інфекції, викликані протеями, що продукують уреазу, обумовлюють більш сильну інтоксикацію і руйнування ниркової тканини.
Клінічні прояви. Бактерії роду Proteus часто зустрічаються при ускладненнях калькульозного пієлонефриту, вроджених вадах розвитку, після хірургічних операцій. У цих випадках нерідко виділяють різні бактерії сем. Enterobacteriaceae. Згодом в сечі виявляються протеї, які обумовлюють хронічне, ускладнений перебіг інфекції сечовивідної системи.
Лікування і профілактика. Захворювання, викликані протеями, необхідно лікувати препаратами, чутливими до даних мікроорганізмів. При цьому слід враховувати, що чутливість до антибіотиків у різних штамів протея в значній мірі варіює. Найбільш активними препаратами є гентаміцин і амікацин. Зростання P. mirabilis нерідко пригнічується пеніциліном і ампіциліном. Показано призначення цефалоспоринів (цефотаксима, або клафорана).
Профілактика протейних інфекцій, як і інших інфекційних захворювань, повинна здійснюватися шляхом організації та проведення комплексу заходів, спрямованих на виявлення джерела інфекції, механізму передачі і сприйнятливості організму хворого. Поширення інфекції необхідно призупинити за допомогою методів асептики і антисептики. Це в повній мірі відноситься і до внутрішньолікарняної інфекції, обумовленої протеями.
health.sarbc.ru
розшифровка показників
Таблиця розшифровки показників
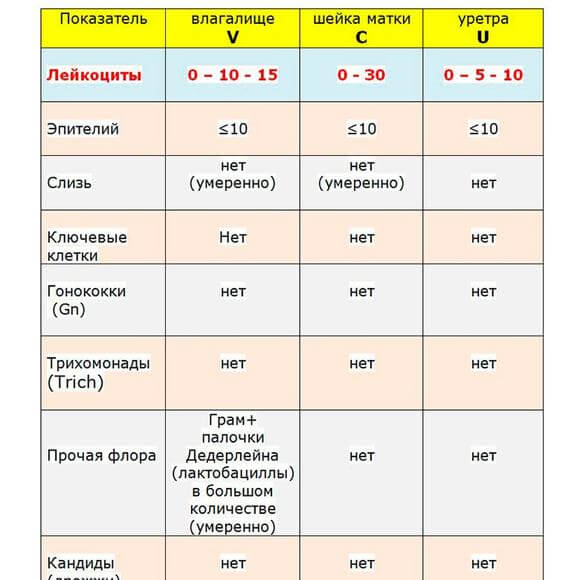
| піхву | уретра | цервікальний канал | |
| кількість лейкоцитів | До 10 | До 5 | до 30 |
| Наявність плоского епітелію | До 10 | До 10 | До 10 |
| гонококи | відсутність | відсутність | відсутність |
| трихомонади | відсутність | відсутність | відсутність |
| Визначення ключових клітин | немає | немає | немає |
| міцелій грибка | Чи не виявляється | Чи не виявляється | Чи не виявляється |
| Загальний стан мікрофлори | |||
| наявність слизу | помірно | помірно |
аналіз калу
Як виявити надмірне розмноження Enterobacter cloacae? Це можна зробити за допомогою аналізів калу або сечі на бакпосев. Розглянемо ці дослідження більш детально.
Концентрацію Enterobacter cloacae в калі визначають під час проведення аналізу на дисбактеріоз кишечника. Це дослідження призначають, якщо у пацієнта є такі симптоми:
- тривале підвищення температури до +38 градусів;
- періодична блювота;
- діарея;
- домішки крові та слизу в випорожненнях.
На пробу беруть невеликий шматочок біоматеріалу, бажано з домішками слизу або крові (якщо є). Кал необхідно доставити в лабораторію протягом 1 години. Фахівці проводять посів фекалій на поживні середовища. Через 5 днів бактерії в біоматеріалу починають розмножуватися. Після цього підраховується кількість мікроорганізмів в 1 г калу. Їх концентрацію вимірюють в КУО (колонієутворюючих одиницях).
Мазок на флору при вагітності
Показано здавати всім жінкам, у яких діагностована вагітність. Це пов’язано з тим, що саме від стану місцевого імунітету багато в чому залежить перебіг вагітності, а так само розвитку плода. Мінімальним вважається дворазовий забір матеріалу.
- Під час вагітності відбувається зниження імунітету, пов’язане з гормональними перебудовами, тому висока ймовірність появи у жінки патогенної флори. Порушення флори в мазках говорить про патологічному процесі, який в більшості випадків вимагає обов’язкового лікування. Особливо це стосується виявлення патогенної флори, яка при збереженні на слизовій піхви під час пологів може призвести до зараження плода. Тому жінкам роблять забір матеріалу і при необхідності при плануванні природних пологів проводять санацію слизової.
- Найчастіше у вагітної жінки в мазках на флору виявляється Міцели дріжджового грибка, який викликає часом виражений дискомфорт.
- Одним з найнебезпечніших ускладнень, пов’язаних з порушенням флори піхви, є істміко-цервікальна недостатність, проникнення збудників до плодовим оболонок, їх запалення і витончення.
В результаті чого можна зробити висновок, що даний мазок буде дуже важливим діагностичним мінімумом для запобігання ускладнень, так як при своєчасній діагностиці можливо призначити лікування, здатне нормалізувати стан.
Чи змінюється показник з віком?
Кількість лейкоцитів в мазках не повинно сильно відрізнятися за віком. У маленьких дівчаток, молодих і літніх жінок в нормі показники можуть лише незначно варіювати.
Результат аналізу безпосередньо залежить від гормонального фону. Тому нерідко у дівчаток пубертатного віку виявляється підвищений вміст білих кров’яних тілець в мазку. А також збільшення числа захисних клітин понад норми відбувається, якщо статеві органи дитини або дівчата інфікуються хвороботворними мікроорганізмами. Таке відбувається при порушенні правил індивідуальної гігієни, користуванні чужим рушником, мочалкою, білизною.
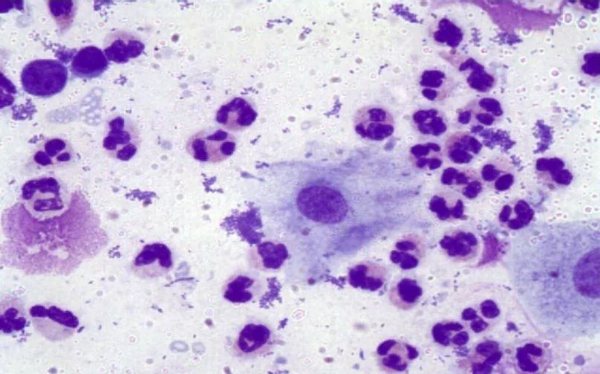
Лейкоцити в пофарбованому мазку
Аномальне явище часто супроводжує період згасання репродуктивної функції. Зміна гормонального балансу стає причиною сухості слизової піхви і травмування стінок органу через сверблячки. Це також викликає підвищений вміст лейкоцитів, виявлених в мазку.
Після 50 років організм багатьох жінок виробляє більшу кількість лейкоцитів, ніж раніше. Аналіз показує перевищення білих кров’яних клітин на 1-2 одиниці. Норми лейкоцитів в крові і сечі у жінок.
Значне перевищення норми лейкоцитів в мазку у жінки похилого віку сигналізує про наявність проблеми. Потрібно додаткове обстеження і лікування.
У деяких жінок протягом довгого періоду аналізи можуть показувати число захисних тіл, що перевищує норму. При цьому ніяких ознак патологічних процесів у жінок не виявляють і інші аналізи. Полімеразна ланцюгова реакція, імуноферментний дослідження крові показують норму. Такий стан не вимагає призначення лікарської терапії. Але регулярне відвідування гінеколога і аналіз на мікрофлору піхви обов’язкові.
Як підтримувати мікрофлору піхви?
Для підтримки нормальної мікрофлори жінці потрібно дотримуватися кількох правил:
- Регулярно проводити гігієнічні заходи, з використанням спеціалізованих засобів.
- Уникати частого спринцювання.
- Не застосовувати без призначення лікаря лікарські препарати.
- При сексуальних контактах з непостійним статевим партнером використовувати бар’єрні методи контрацепції.
- Регулярно проводити гінекологічний огляд і діагностику на інфекції що передаються статевим шляхом.
- Стежити за станом імунітету, а так же обміном речовин і ендокринними патологіями.
- Підтримувати раціон харчування.
патогенність
При несприятливих умовах мікроорганізми Enterobacter cloacae можуть викликати запальні процеси в різних органах. Зазвичай це відбувається при різкому ослабленні організму або на тлі інших захворювань. Бактерії можуть вражати не тільки шлунково-кишкового тракту, а й інші органи: легені, нирки, сечовий міхур. Це призводить до появи наступних патологій:
- дисбактеріозу кишечника;
- гострого пієлонефриту;
- циститу;
- аспіраційної пневмонії.
Активно розмножуючись, ентеробактери витісняють корисні мікроорганізми. В результаті у людини порушується мікрофлора в органах шлунково-кишкового тракту. Це призводить до погіршення самопочуття, подальшого зниження імунітету і високої схильності інфекціям.
бактеріальний вагіноз
Бактеріальний вагіноз ̶ це порушення балансу піхвової мікрофлори при одиничних лейкоцитах і епітеліальних клітинах (рН більше 4,5).
Бактеріальний вагіноз є захворювання полимикробной етіології, яке реєструється у 25 – 50% жінок, які відвідують гінекологічні клініки.
Дослідження виявили, що бактеріальний вагіноз збільшує ризик передачі ВІЛ та інших що передаються статевим шляхом захворювань.
Факторами ризику його розвитку є зміна статевого партнера, спринцювання, куріння і небезпечні сексуальні практики.
Рецидивуючий бактеріальний вагіноз є серйозною проблемою для багатьох жінок, має частоту рецидивів більш, ніж у 50% пацієнток протягом 12 місяців після лікування.
Для БВ, як правило, характерні порушення нормальної екосистеми піхви, відзначається зменшення кількості лактобактерій, а також збільшення кількості різних грамнегативних і / або анаеробних бактерій.
Значне збільшення вагінальних анаеробів при бактеріальному вагінозі пов’язано з підвищеним виробленням протеолітичних ферментів і подальшим руйнуванням вагінальних пептидів до амінів.
У лужному середовищі аміни стають смердючими, стають причиною типових виділень з піхви і провокують викид прозапальних цитокінів, таких як ІЛ-1β і ІЛ-8.
Жінки з БВ, як правило, скаржаться на виділення з піхви з неприємним «рибним» запахом. Разом з тим, у багатьох жінок з бактеріальним вагінозом немає ніяких проявів і скарг.
Роль G. vaginalis в етіології бактеріального вагінозу не може вважатися доведеною на даному етапі розвитку гінекології. Як лікувати бактеріальний вагіноз з 3 ступенем чистоти гінекологічного мазка, можна читати в нашій статті, присвяченій цій проблемі.
Спіраміцин – засіб для боротьби з паразитами
Спіраміцин-Веро (латинською – Spiramycin) – лікарський засіб, що використовується в лікуванні запальних захворювань, викликаних бактеріями і внутрішньоклітинними паразитами. Має побічні дії, тому застосовуватися має під контролем лікаря.
Багато років намагаєтеся позбутися від паразитів?
Глава Інституту: «Ви будете вражені, наскільки просто можна позбутися від паразитів приймаючи кожен день …
Читати далі ”
Форма випуску та склад
Препарат має вигляд таблеток, покритих розчинною плівкою бежевого кольору. До складу кожної входять:
- діюча речовина (3 млн МО);
- целюлоза кристалічна;
- повідон;
- кросповідон;
- діоксид кремнію дегідратований;
- стеарат магнію.
Таблетки розфасовуються в контурні осередки по 5 або 10 шт. Картонна коробка містить 2 блістери. Таблетки можуть поставлятися і в скляних банках по 10 шт.
Фармакологічні властивості спіраміцином
Фармакодинаміка
Лікарський засіб належить до антибактеріальних засобів групи макролідів. У малих і середніх дозах пригнічує розмноження патогенних мікроорганізмів. У високих дозах сприяє загибелі бактерій. Речовина вбудовується в 50S субодиницю бактеріальної рибосоми і блокує реакції транспептідаціі і транслокації.
На відміну від інших макролідів, препарат здатний з’єднуватися з декількома компонентами субодиниці. Більш стійкий зв’язок з рибосомами забезпечує тривалий бактеріостатичну дію. Препарат може накопичуватися в бактеріальної клітці в великих кількостях. Антибіотик активний відносно:
- стафілококів (в тому числі чутливих до метициліну штамів золотистого стафілокока);
- стрептококів;
- менінгококів;
- гонококів;
- клостридий;
- дифтерійної палички;
- хламідій;
- мікоплазми;
- трепонеми блідою;
- лептоспір;
- кампілобактера;
- токсоплазми.
Змінної чутливістю володіє гемофільна паличка. Антибіотик не діє на ентеробактерії та псевдомонади.
Фармакокінетика
Препарат швидко всмоктується, проте в кров проникає лише 10-60% діючої речовини. Воно розподіляється по органах і тканинах, не потрапляючи в спинномозкову рідину і головний мозок.
З білками плазми взаємодіє незначна частина діючої речовини. У печінки антибіотик перетворюється в активні метаболіти.
90% препарату виводиться з каловими масами. Період напіввиведення триває 8 годин.
Показання до застосування спіраміцину
Препарат застосовується при:
- гострому внебольничном запаленні легенів (в тому числі викликаному микоплазмами і хламідіями);
- гострому запаленні слизових оболонок бронхів;
- загостренні хронічного бронхіту;
- гаймориті;
- ангіні;
- запаленні середнього вуха;
- хламидийном артриті і кон’юнктиві;
- остеомієліті і бактеріальному артриті;
- бактеріальних ураженнях передміхурової залози;
- інфекційних уретритах (в тому числі хламидийного і гонорейного характеру);
- інфекції, що передаються статевим шляхом;
- гнійних ураженнях м’яких тканин (інфікованих алергічних і псоріатичних висипаннях, абсцесах, флегмонах, бешихове запалення);
- токсоплазмозе (в тому числі у вагітних жінок);
- профілактиці менінгококового ураження мозкових оболонок у пацієнтів, які контактували із зараженими;
- профілактиці ревматичного ураження суглобів і м’яких тканин;
- усуненні бактерионосительства кашлюку і дифтерійної палички.
Протипоказання
Список протипоказань до застосування спіраміцину включає:
- індивідуальну непереносимість діючої речовини і допоміжних компонентів;
- недолік ферменту глюкозо-6-фосфатдегідрогенази (препарат може сприяти розвитку гемолітичної анемії);
- закупорку жовчовивідних проток.
Спосіб застосування та дозування спіраміцином
При пневмонії та інших інфекційних захворюваннях приймають по 3 млн МО спіраміцину 2-3 рази на добу. Таблетки п’ють після прийому їжі. Добова доза не повинна перевищувати 9 млн МО. Рекомендована добова доза при профілактиці менінгококової інфекцій – 6 млн МО. Її розподіляють на 2 застосування. Курс триває 5 днів.
Побічні дії
На тлі прийому спіраміцином можуть виникати такі небажані наслідки:
- Ознаки ураження шлунково-кишкового тракту. Найбільш часто виникає нудота, яка може завершуватися нападами блювоти. Вкрай рідко спостерігається виразка слизових оболонок стравоходу, шлунка і кишечника. Прийом високих доз препарату при лікуванні криптоспоридіозу у хворих на СНІД може сприяти прориву кишкових стінок.
- Неврологічні порушення. Часто виникають головні болі і запаморочення. У рідкісних випадках з’являються парестезії, порушення координації рухів, проблеми зі сном, зміна смакового і зорового сприйняття.
- Ознаки ураження печінки. Прийом спіраміцином може сприяти минущого підвищенню активності печінкових ферментів і розвитку неінфекційного гепатиту.
- Порушення функцій кровотворної системи. У рідкісних випадках виникає гострий гемоліз. Препарат може сприяти зміні складу крові.
- Серцево-судинні порушення. Прийом антибіотика призводить до подовження інтервалу QT на кардіограмі.
- Алергічні реакції. При використанні спіраміцином виникають висипання по типу кропив’янки і свербіж шкіри. У рідкісних випадках розвиваються набряки обличчя і гортані, анафілактоїдні реакції.
Передозування
Передозування сприяє збільшенню інтенсивності побічних ефектів. При вживанні великих доз препарату виникають діарея і сильна блювота, порушується свідомість. Специфічний антидот не найден. При підозрі на передозування пацієнта госпіталізують. У стаціонарі вводять засоби симптоматичної терапії.
особливі вказівки
Застосування при вагітності та лактації
При наявності строгих показань препарат може призначатися вагітним жінкам. Активна речовина виділяється з грудним молоком, тому на час лікування грудне вигодовування припиняють.
Застосування в дитячому віці
Таблетки не призначають дітям молодше 12 років.
Застосування в похилому віці
При лікуванні пацієнтів старше 65 років може виникнути потреба в регулюванні дози.
При порушеннях функції нирок
При захворюваннях видільної системи зниження дози спіраміцином не потрібно.
При порушеннях функції печінки
При хворобах печінки потрібен постійний контроль активності печінкових трансаміназ.
Ви здивуєтеся, скільки паразитів вийде, якщо з ранку випивати стакан звичайного …
Паразити вийдуть з організму за 3 дні! Необхідно всього лише пити натщесерце …
лікарська взаємодія
Не рекомендується застосовувати препарат в поєднанні з лікарськими засобами, що містять алкалоїди ріжків. При використанні антибіотика в поєднанні з леводопою і карбідопою період напіввиведення останніх подовжується. Так як в метаболізмі препарату не беруть участь ізоферменти Р450, він не вступає в реакцію з теофіліном і циклоспорином. Антибіотик несумісний з алкоголем, тому в період лікування потрібно виключати вживання спиртних напоїв.
аналоги
Схожим дією володіють такі лікарські засоби:
- Роваміцин;
- Спіраміцину адипинат.
Терміни та умови зберігання
Таблетки зберігають в темному місці, не допускаючи перегрівання і попадання вологи. Термін придатності – 48 місяців з дати виробництва.
Умови та термін зберігання
Препарат можна купити лише за рецептом лікаря.
Ціна
Вартість 10 таблеток – 280 грн.
Відгуки
Світлана, 36 років, Київ: «Таблетки спіраміцином – ефективний антибактеріальний засіб. Під час вагітності була виявлена хламідійна інфекція. Гінеколог призначила зазначений препарат, який потрібно було приймати 2 тижні. При прийомі антибіотика виникали головні болі і відчуття тяжкості в шлунку, які зникли після завершення терапевтичного курсу. Через місяць здала аналізи, які показали, що хламідійної інфекції в організмі немає. »
Дмитро, 20 років, Тюмень: «Сестра лікувала спіраміцином хронічний гайморит. Хвороба супроводжувалася постійною закладеністю носа і головними болями. Таблетки сестра пила 10 днів. Полегшення вона відчула вже через 5 днів. Відновилося носове дихання, зникли головні болі. Будь-яких негативних ефектів препарат не викликав. »
За масовістю токсоплазмоз не поступається герпесу – серед носіїв захворювання кожен п’ятий українцін. Основна небезпека патології в тому, що вона довгий час може протікати без особливих симптомів або маскується під інші хвороби. Як проявляється токсоплазмоз: симптоми у жінок можуть мити різноманітні, оскільки при зараженні страждають багато внутрішні органи. Які традиційні та народні методи застосовують в терапії?
Як проявляється інфекція у жінок
Токсоплазмоз – небезпечне інфекційне захворювання, яке розвивається після проникнення в кров мікроорганізму токсоплазма. Основні причини зараження – вживання в їжу недостатньо термічно обробленого м’яса, яєць або морепродуктів, неочищеної води. Інфекція може потрапити в організм при переливанні крові під час пересадки органів. Всі ці фактори призводять до розвитку набутого токсоплазмозу. Природжений токсоплазмоз діагностують при зараженні дитини від матері під час вагітності.
Важливо! Найчастіше зараження відбувається від кішок, переносниками захворювання можуть бути бродячі і домашні тварини. Цисти паразитів виділяються разом з каловими масами, при цьому тварина може виглядати абсолютно здоровим.
Якщо у людини міцний імунітет, то хвороба може протікати безсимптомно. Перші ознаки можуть виникнути при ослабленні захисних функцій організму під час вагітності або на тлі хронічного захворювання. Інтенсивність перебігу хвороби залежить від стадії патології – гостра, хронічна, латентна.
Причиною загострення захворювання у жінок може послужити прийом гормональних контрацептивів, малорухомий спосіб життя, аборт.
Симптоми гострої стадії токсоплазмозу:
- різке підвищення температури понад 38 градусів, озноб, лихоманка;
- збільшення лімфатичних вузлів в пахвових западинах, на шиї, потилиці – при натисканні відчувається сильний біль;
- слабкість і біль в м’язах, кожен рух заподіює дискомфорт;
- на тлі різкого зниження імунітету жінка часто хворіє простудними і сезонними захворюваннями;
- зміна кольору очної склери, помутніння кришталика;
- мігрень, нудота, блювота, розлади травлення;
- погіршення якості сну, відсутність апетиту.
На тлі загострення токсоплазмозу у жінки можуть виникнути збої в менструальному циклі, з’являються ознаки вегетосудинної дистонії, виникають необгрунтовані напади страху, відзначається збільшення печінки і селезінки.
Симптоми при вагітності
Токсоплазма здатна проникати крізь плацентарний бар’єр, тому інфікування під час вагітності небезпечно для жінки – велика ймовірність викидня і передчасних пологів. У заражених дітей відзначаються різні патології фізичного і розумового характеру. Але при позитивному аналізі крові на токсоплазмоз аборт роблять не завжди: переривання вагітності рекомендують робити, якщо інфекція присутня в навколоплідних водах.
Важливо! Токсоплазмоз не становить небезпеки для вагітних, які перехворіли їм до зачаття. В їхньому організмі є антитіла, які знищують патогенні мікроорганізми. Через грудне молоко ризик інфікування мінімальний.
Токсоплазмоз проявляється різними симптомами, багато з яких притаманні вагітним – підвищена стомлюваність, дратівливість, апатія.
Ознаки у вагітних жінок:
- незначне або різке підвищення температури;
- нудота, відсутність апетиту;
- напади запаморочення, головного болю, тахікардії;
- тимчасове погіршення зору, слуху.
Оскільки ознаки токсоплазмозу дуже різноманітні, підтвердити або спростувати діагноз зможе тільки своєчасна діагностика. Робити аналіз на наявність антитіл до токсоплазм краще ще до зачаття.
Токсоплазмоз у вагітних підлягає обов’язковому лікуванню, але антибактеріальну терапію можна починати з 12-14 тижні.

Токсоплазмоз при ВІЛ
Для ВІЛ-інфікованих токсоплазмоз може стати смертельним захворюванням. З потоком крові інфекція проникає в головний мозок, починаються незворотні зміни в тканинах, діагностують церебральний токсоплазмоз.
Симптоми токсоплазмозу мозку:
- м’язова слабкість, головний біль, який локалізується в скроневій і потиличній області;
- температура вище 38, 5 градуса;
- зниження або збільшення чутливості в деяких ділянках тіла, що викликано поразкою нервових закінчень;
- часте відчуття «мурашок» по шкірі;
- параліч, кома, набряк головного мозку.
Лікування у ВІЛ-інфікованих проводять в залежності від розміру осередків ураження, їх кількості, ступеня інтенсивності захворювання. У терапії використовують пероральні антибактеріальні засоби – Піриметамін, Фансидар, Сульфадіазин. Додатково пацієнтам рекомендують приймати фолієву кислоту, вітаміни групи B. Поліпшення стан настає через 6-7 днів, але тривалість терапії становить не менше 6 тижнів.
діагностика
Для підтвердження діагнозу жінці необхідно зробити спеціальний аналіз на токсоплазмоз. В ході дослідження виявляють наявність в крові імуноглобулінів M і G: за результатами можна побачити наявність паразитів і давність зараження.
Розшифровка аналізу:
- Наявність тільки антитіл IgM – зараження відбулося нещодавно, потрібне лікування.
- У крові присутні імуноглобуліни M і G – інфікування відбулося протягом останнього року. Необхідно зробити повторні аналізи через 3 тижні: якщо кількість антитіл класу G зростає – хвороба знаходиться в гострій формі.
- Присутність тільки антитіл G – показник стійкого імунітету до токсоплазмозу.
Визначити наявність паразитів в організмі можна за допомогою серологічного методу діагностики – для цього застосовують спеціальний барвник Себіна-Фельдмана. Негативний результат свідчить про відсутність патології. При позитивному результаті для підтвердження діагнозу проводять додаткові обстеження.
Важливо! Токсоплазмоз може стати причиною тимчасового безпліддя у жінок.
Чим лікувати у жінок
Лікування токсоплазмозу потрібно не завжди – терапію в обов’язковому порядку проводять при гострій формі захворювання, при виявленні патології у дітей, ВІЛ-інфікованих, вагітних. При хронічній та латентній формі необхідно систематично зміцнювати захисні функції організму – приймати вітаміни, загартовуватися, вести здоровий і активний спосіб життя.
Для лікування використовують антибіотики, протипаразитарні та антигістамінні препарати, лікарські засоби з широким спектром дії. Схема терапії складається в індивідуальному порядку з урахуванням різних факторів і показників.
Найбільш ефективні препарати для лікування токсоплазмозу:
- піриметамін;
- Сульфадізін;
- Кальцію фолінат.
Фансидар – комплексний протималярійний препарат, який ефективно допомагає при токсоплазмозі. До складу ліків входить сульфадоксин і піриметамін, які знищують паразитів. Засіб не підходить для лікування жінок, що годують, але його можна застосовувати в другій половині вагітності.
Роваміцин – ефективний і відносно безпечний препарат. Його дозволено застосовувати для лікування токсоплазмозу у вагітних – доведено відсутність негативного впливу ліків на плід.
Важливо! Повністю знищити токсоплазму в крові не можна – залишкова кількість паразитів і антитіл буде присутній в крові все життя. У клінічній практиці є випадки повного лікування, але тільки за умови призначення адекватної терапії протягом декількох днів після зараження.
Лікування народними засобами малоефективно для усунення токсоплазмозу. Паразити швидко адаптуються навіть до сучасних антибіотиків, трави і продукти бджільництва погубити їх не зможуть. В комплексну терапію можна включити кошти, які допоможуть зміцнити імунітет – настоянка прополісу, часнику, хрону. Але попередньо слід обов’язково порадитися з лікарем.
наслідки
Найбільш небезпечний токсоплазмоз для дітей і людей з ослабленим імунітетом. У ВІЛ-інфікованих людей на тлі зараження розвивається міокардит, енцефаліт. У дітей розвиваються незворотні зміни в нервовій системі, страждають органи зору і слуху.
Найбільша небезпека токсоплазмозу – відсутність явних симптомів захворювання, що ускладнює своєчасну діагностику. Після інфікування першої страждає лімфатична система, розвивається лімфаденіт. Після цього з кровотоком паразити розносяться по всьому організму.
Найбільш вразливі органи:
- печінку;
- селезінка;
- міокард;
- м’язи;
- мозок;
- органи зору.
В уражених органах починається некроз тканин, навколо цист утворюється оболонка, яка захищає їх від впливу антибіотиків, захворювання переходить в хронічну стадію.
Якщо імунітет не виробляє антитіла для знищення токсоплазм, то страждає нервова система, спинний мозок, розвиваються незворотні наслідки в тканинах, епілепсія.
Токсоплазмоз може довгий час перебувати в латентній формі, але при наявності сприятливих чинників патогенні організми починають активно розмножуватися. Запобігти зараженню допоможуть нескладні профілактичні заходи – регулярно показувати домашніх тварин ветеринара, своєчасно прибирати фекалії. Необхідно піддавати ретельній термічній обробці яйця, м’ясо, морепродукти, пити тільки очищену воду, фрукти та овочі обдавати окропом. Всю роботу, пов’язану із землею, слід робити в рукавичках, подряпини і пошкодження на шкірі відразу обробляти антисептиком.
Лактобактерії в складі вагінальної мікрофлори
У здорових жінок в піхву переважають лактобактерії. Існує понад 130 видів лактобактерій, що мешкають в різних середовищах і мають загальну здатність ̶ виробляти молочну кислоту. 20 видів з них можуть мешкати в піхву.
На відміну від більшості інших ділянок тіла, здорова мікрофлора піхви включає в себе тільки один або два види, найбільш поширеними з яких є Lactobacillus iners, Lactobacillus crispatus, Lactobacillus jensenii і Lactobacillus gasseri.
Механізмів придушення колонізації піхви іншими бактеріями у лактобактерій кілька:
- Вагінальні епітеліальні клітини виробляють глікоген, який лактобактерії використовують для виробництва молочної кислоти.
Деякі види лактобактерій в штучних умовах продукують перекис водню; в той же час, останні дослідження показують, що в гіпоксичних умовах, які існують в піхву, концентрації молочної кислоти можуть не досягти рівнів, які є ингибирующими для інших бактерій.
Таким чином, зростання бактерій, які обумовлюють розвиток бактеріального вагінозу, може бути пригнічений молочною кислотою, але не перекисом водню.
- Деякі види лактобактерій також виробляють бактеріоцини, які можуть безпосередньо вбивати інші види бактерій.
- Лактобактерії, ймовірно, також можуть конкурувати з іншими організмами за поживні речовини і рецептори на епітеліальних клітинах.
Ці механізми відрізняються між різними видами лактобацил. Порівняльний геномної аналіз L. crispatus і L. gasseri, L. iners і L. jensenii надав докази того, що кожен вид лактобактерій володіє своїм унікальним набором білків, що може впливати на механізми адаптації.
Майбутні дослідження, спрямовані на характеристику функціональної ролі цих білків і генів, зможуть дати важливу інформацію про їх вплив на здоров’я жінок.
- Лактобактерії можуть також пригнічувати ріст збудників інфекційних процесів за рахунок конкуренції за рецептори клітини-господаря, використовувані урогенітальними патогенами, такими як гарднерела вагінальна, гонококи, кандида альбіканс, золотистий стафілокок, стрептокок групи B, синьогнійна паличка, стрептокок Агалактія, кишкова паличка і превотелла бівіа.
Таким чином, лактобактерії з більш високою спорідненістю до рецепторів клітин господаря можуть витіснити патогенні види.
- Крім того, передбачається можливість зв’язування деякими лактобактеріями самих патогенів, наприклад, з гарднереллой вагіналіс, кандидою альбіканс і ешерихії коли, тим самим перешкоджаючи їх зв’язування з клітинами господаря.
Глікоген в піхву і постійне злущування епітеліальних клітин, до яких прикріплюються бактерії, сприяють реалізації механізмів природженого імунітету проти колонізації патогенами.
Техніка забору матеріалу
Взяття мазка здійснюється з трьох різних місць – сечівника, цервікального каналу шийки матки і слизової піхви. Для забору використовується спеціальний шпатель або стерильний тампон. Як правило, в сучасному гінекологічному наборі є всі необхідні елементи для проведення огляду та забору аналізів.
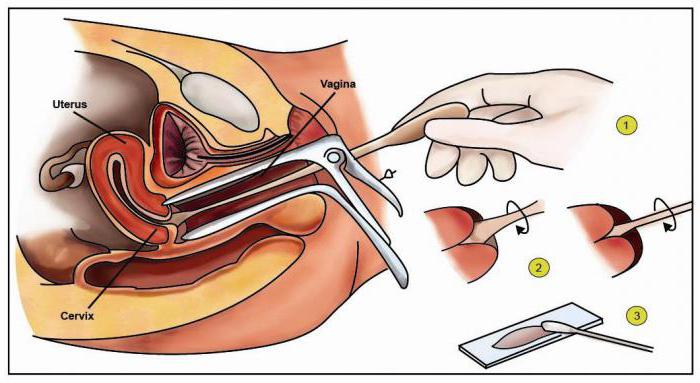
Мазок на ступінь чистоти дозволяє показати стан здоров’я жінки і стежити за зміною показників при проведенні лікування. Сама процедура є абсолютно безболісною. Результати аналізу дають можливість регулярно контролювати стан мікрофлори піхви і запобігати розвитку молочниці або гарднереллеза.
Ентеробактеріоз кишечника
Підвищення концентрації Enterobacter cloacae в калі у дитини – нерідке явище. Посилене розмноження таких бактерій в 50% випадків діагностується у дітей у віці до 6 місяців. Якщо вміст умовно-патогенних мікроорганізмів перевищує допустиму норму, то лікарі ставлять діагноз – ентеробактеріоз кишечника.
У дитячому віці ця патологія протікає в досить важкій формі. Вона супроводжується наступною симптоматикою:
- стійким підвищенням температури;
- занепокоєнням і плачем;
- відмовою від їжі;
- діареєю, що змінюється запорами;
- нудотою і блювотою;
- виділенням смердючих випорожнень з домішкою крові і слизу.

Гострі прояви захворювання можуть тривати від 7 до 10 днів. У дорослих ентеробактеріоз протікає з такими ж симптомами, як і у дітей, але в більш легкій формі.
Норми і відхилення
У мікрофлорі статевих органів у жінки має бути присутнім 95% лактобактерій – вони формують молочну кислоту, забезпечуючи необхідну кислотність для захисту від проникнення інфекцій та інших збудників.
Залежно від життєвих обставин (стрес, зниження імунітету), а також при вагітності кількість лактобактерій значно знижується, що провокує розвиток інфекційних уражень.
Показання для здачі мазка
Лейкоцит в мазку
Мазок на мікрофлору беруть при огляді жінки для профілактики та діагностування гінекологічних захворювань. Показаннями для здачі є:
- патологічні виділення з піхви;
- збої в менструальному циклі;
- болі внизу живота;
- свербіж, болючість і печіння в піхву, уретрі і під час сечовипускання;
- дискомфорт під час інтимної близькості;
- тривалий прийом антибіотиків, гормональних засобів та інших препаратів;
- вагітність, обов’язковий аналіз в I триместрі
Але навіть якщо таких симптомів немає, мазок слід здавати кожні три місяці, так як багато патологій протікають безсимптомно. Матеріал для мазка у жінок беруть зі стінок піхви, сечівника і шийки матки одноразовим шпателем.
Це швидка, проста і безболісна процедура, а біль і дискомфорт вона приносить тільки при уражених стінках уретри – коли мають місце інфекції або запальний процес.
Як правильно підготуватися до здачі аналізу
Перед проведенням будь-якого гінекологічного обстеження потрібно дотримуватися певних правил:
- утримуватися від статевих контактів;
- виключити використання вагінальних контрацептивів, свічок і мазей;
- не використовувати кошти для інтимної гігієни;
- не брати ванну;
- виключити спринцювання;
- утриматися від сечовипускання за дві години до здачі аналізу.

Крім цього, безпосередньо перед відвідуванням лікаря не можна обмивати статеві органи будь-якими миючими засобами. Можна використовувати тільки чисту теплу воду.
