Тропічна малярія (збудник, симптоми, лікування)
- збудник малярії Плазмодії малярії: види
- Як передається хвороба малярія
- Етапи розвитку та прояви малярії
- види малярії Тропічна малярія
- триденна малярія
- малярія овалі
- чотириденна малярія
- ознаки малярії Малярія: симптоми при ускладненнях
- Малярія на губах – некоректний термін
- діагностика малярії Лабораторні аналізи при малярії
- Як здають кров на малярію
- лікування малярії Основні ліки від малярії
- Догляд за хворою людиною
- профілактика малярії медикаментозна профілактика
- Щеплення від малярії
Загальні відомості
Протягом цього захворювання супроводжують лихоманка, озноб, збільшення розмірів печінки і селезінки, анемія. Особливо вразливі до хвороби діти до 5 років.
Батьківщиною малярії вважається Африканський континент. Саме в Африці найчастіше фіксується болотна лихоманка. Дані ВООЗ свідчать, що в світі щорічно фіксується від 124 до 283 млн випадків зараження цією хворобою. Правда, протягом останніх десятиліть кількість випадків хвороби і смертей від малярії знижується. Щороку від цього захворювання помирає близько 400 тисяч людей. Малярія в України діагностується в основному через приїзд заражених і невилікуваних людей.
Як свідчить Вікіпедія, вчені до цих пір розробляють ефективну вакцину, яка захищає від цієї хвороби. Однак захворювання піддається профілактиці і лікуванню. Тому дуже важливо вчасно звертатися до лікаря і негайно починати терапію, якщо малярія була підтверджена.
види малярії
Для того, щоб призначити ефективні препарати проти малярії, слід визначити, який з чотирьох видів збудника хвороби викликав її симптоми. Для цього лікарі уважно стежать за проявом клінічних її симптомів і проводять аналізи крові і сечі пацієнта.
Існують чотири види плазмодіїв, що викликають різні види малярії у людини:
- тропічна – її провокує плазмодіум фальціпарум. Ця форма малярії найбільш небезпечна через швидке її протікання і характеризується великою летальністю і частими ускладненнями;
- триденну малярію викликають плазмодіум вівакс, напади хвороби циклічні і повторюються приблизно через дві доби;
- наявність мікроорганізму плазмодіум маляре викликає чотириденний форму малярії. При ній у пацієнтів спостерігається повтор нападів через три доби на четверту;
- збудник плазмодіум овалі здатний привести до захворювання овалемалярії, її симптоми схожі з протіканням триденної форми хвороби.
патогенез
Збудником малярії є найпростіші роду Plasmodium (плазмодії). Зараження відбувається під час впорскування в кров або лімфу самкою малярійного комара спорозоїтів (так називається одна зі стадій життєвого циклу збудника). Це відбувається, коли комар смокче кров.
Після потрапляння в кров спорозоїти плазмодія виявляються в гепатоцитах печінки, провокуючи початок доклінічній екзоерітроцитарній (печінкової) стадії хвороби. У клітинах печінки відбувається розмноження спорозоїтів (шизогонія), внаслідок чого утворюються печінкові мерозоїти. Через кілька тижнів вони знову проникають в кров.
Якщо інфікування було спровоковано P.falciparum і P.malariae, на цьому печінкова стадія завершується. У разі, якщо захворювання викликає інший різновид малярійного плазмодія, в організмі залишаються «сплячі» печінкові стадії (гіпнозоїти). Вони можуть викликати вихід паразитів в кров і рецидиви хвороби через місяці і роки після зараження.
Наступна стадія малярії – клінічна або еритроцитарна – починається, коли потрапили в кров мерозоїти прикріплюються до специфічних рецепторів на мембранах еритроцитів.
До речі, вчені в процесі досліджень довели, що плазмодії, потрапляючи в жертву, стимулюють організм виділяти ті речовини, які приваблюють комарів.
Тому послідовність виникнення малярії така: після укусу комара плазмодій потрапляє в кров людини, пізніше проникає в печінку, розмножується, потім руйнує еритроцити крові, після чого у людини розвивається лихоманка. Саме таким є відповідь на питання «Установіть послідовність виникнення малярії».
Механізм передачі малярії
рецидиви малярії
Малярійні плазмодії можуть впасти в «сплячку» і перебувати в тілі людини багато років, після чого можуть знову проявитися симптоми захворювання. Для профілактики екзоерітроцитарній віддалених рецидивів призначають Примахін або хіноціда. Заковика полягає в тому, що на території примахин і хіноцід купити неможливо – вони не є сертифікованими препаратами. Їх можна, наприклад, привезти з-за кордону. Тому виходить, що для профілактики рецидивів наші лікарі намагаються застосування антибіотиків доксицикліну, тетрацикліну та ін. Однак дана терапія не завжди показує позитивний ефект, не вбиваючи «сплячі» форми плазмодіїв.
Як варіант, можна використовувати комплексну терапію хінін / хлорохіном (ліквідація еритроцитарних, кров’яних форм) + фансидар (ліквідація неерітроцітарних форм), вона не гарантує позбавлення від рецидивів, але може бути використана. Без застосування відповідних препаратів існує великий ризик виникнення все нових і нових клінічних проявів захворювання через місяці і навіть роки. P. vivax, P. ovale можуть дрімати в організмі до 3 років, P. malariae – десятки.
У мене рецидив трапився після 2-х місяців від закінчення лікування. Піднялася температура, озноб, жар, потовиділення, біль в лівому боці, поколювання на шкірі, немов слабкі комарині укуси. Я навіть не здавав кров на аналіз, а відразу почав приймати делагіл – його легко купити в аптеках.
Класифікація
Залежно від того, яким є збудник малярії, відрізняються симптоми, перебіг хвороби та прогноз. Від різновиди залежить і життєвий цикл збудника малярії. Збудником малярії є кілька видів плазмодіїв:
- Plasmodium vivax – є збудником триденної малярії. Тривалість інкубаційного періоду від 1 до 3 тижнів, в деяких випадках – до 14 місяців. Напади відбуваються через добу. Збудник є одним з найбільш поширених.
- Plasmodium malariae – цей вид викликає чотириденний малярію. Інкубаційний період триває від 3 до 6 тижнів. Повторення нападів – через 2 доби.
- Plasmodium falciparum – викликає тропічну малярію. Тривалість інкубаційного періоду від 9 до 16 діб. Повторення нападів через добу, якщо форма важка, вони тривають від доби до півтора, при цьому періоди нормальної температури дуже короткі. Цей вид хвороби може привести до порушення функцій мозку і розвитку церебральної малярії. Температура підвищується до 40 градусів, сильно болить голова, хворий може марити. Кожен п’ятий випадок закінчується летально. Це найбільш поширена форма захворювання.
- Plasmodium ovale – викликає малярію овалі. Тривалість інкубаційного періоду – 10-20 діб. Повторення нападів – через добу.
Тобто відповідь на питання з перерахуванням «Малярію викликають: амеби тріпаносоми, плазмодії, інфузорії» однозначна: це захворювання провокують саме плазмодії.
Детально розглянути фото і картинки, присвячені особливостям різних форм збудників, можна у відповідних презентаціях.
Епідеміологія малярії
Малярія – одна з найбільш поширених паразитарних хвороб. У минулому зараження малярією реєструвалися на території в смузі між 60 ° північної і 30 ° південної широти. У передвоєнні роки в СРСР занедужувало до 6-12 млн на рік, особливо високою захворюваність була в республіках Середньої Азії і Закавказзя. В результаті величезної комплексної роботи до 1960 року в СРСР малярію практично ліквідували, однак в 70-80-і роки в зв’язку з розширенням міждержавних зв’язків з країнами Африки, Південно-Східної Азії, Латинської Америки стала спостерігатися тенденція до зростання захворюваності завозной малярією. Виникла реальна загроза відновлення передачі цієї інфекції на півдні України. Особливо важка ситуація по малярії склалася в країнах тропічної Африки і Південно-Східної Азії.
Можливість поширення малярії визначається тривалістю сезону передачі інфекції. При числі днів в році з температурою повітря вище 15 ° С менше 30 поширення малярії неможливо, якщо таких днів від 30 до 90, можливість оцінюється як низька, а якщо їх більше 150, то можливість поширення дуже висока (при наявності комарів-переносників і джерела інфекції). Переносять плазмодій різні види (понад 50) комарів з роду Anopheles. Зараження людини відбувається при укусі його інфікованим комаром, а також при переливанні крові хворого малярією. Можливо внутрішньоутробне інфікування плода. Комар заражається від хворої людини з періоду, коли в крові з’являються зрілі гамонти. При трьох- і чотириденної малярії це можливо після другого або третього нападу, при тропічній малярії – після 7-10-го дня хвороби.
симптоми малярії
Ознаки малярії у дорослих і дітей проявляються через певний період після зараження (від 1 до 4 тижнів).
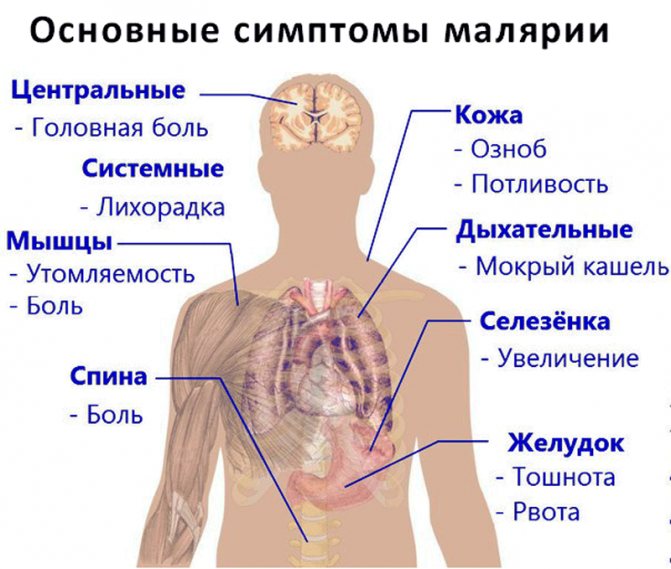
Якщо у людини розвивається тропічна малярія, симптоми її можуть бути досить важкими. У перший час у хворого з’являються такі ознаки:
- Лихоманка, озноб, підвищення температури.
- Головний біль, ломота в суглобах.
- Збільшення печінки і селезінки (гепатомегалія і спленомегалія).
- Посилене потовиділення.
- Нудота, блювота, діарея.
- Анемія, гемоглобінурія.
- Сильна втома.
Якщо хвороба викликає P. falciparum, може виникнути поколювання в шкірі.
Крім того, малярія у дорослих і дітей може супроводжуватися розладами сечовипускання, висипаннями. Вірогідні дисфункції судин і серця.
Ознаки малярії у дорослих і дітей проявляються циклічно: період загострення хвороби триває від 6 до 10 годин. Після цього гостра фаза проходить. Знижується температура, людина рясно потіє і засинає. Глибокий сон може тривати від 2 до 5 годин. Повторно напад відбувається через 2-3 дня.
У процесі розвитку хвороби може виникати недостатність деяких органів (набряк легенів, ниркова недостатність і ін.). Якщо хвороба прогресує, можливі судоми, циркуляторний колапс, наступ коми і смерть.
симптоми малярії
Але спочатку симптоми захворювання неспецифічні, тому їх складно відрізнити від інших недуг, супроводжуваних лихоманкою. Тому при будь-лихоманці незрозумілого походження слід розглядати ймовірність того, що розвивається тропічна малярія. Адже якщо лікування не буде розпочато протягом перших 24 годин, тропічна малярія може викликати летальний результат. Тому малярія, клініка якої включає вище описані симптоми, повинна бути своєчасно діагностовано.
малярія
I
Малярія (malaria; італ. Mala aria поганий повітря; синонім: болотна лихоманка, переміжна лихоманка)
протозойная хвороба, що характеризується періодичними нападами лихоманки, збільшенням печінки і селезінки, анемією, рецидивуючим перебігом.
Географічне поширення обмежене ареалом переносників – комарів роду Anopheles і температурою навколишнього середовища, що забезпечує завершення розвитку збудника в організмі комара, тобто в межах 64 ° пн.ш. і 33 ° пд.ш. Захворювання поширене в країнах Африки, Південно-Східної Азії і Південної Америки. Існують вогнища малярії в Азербайджані, Дагестані, Таджикистані; реєструються також випадки завезення хвороби з інших країн.
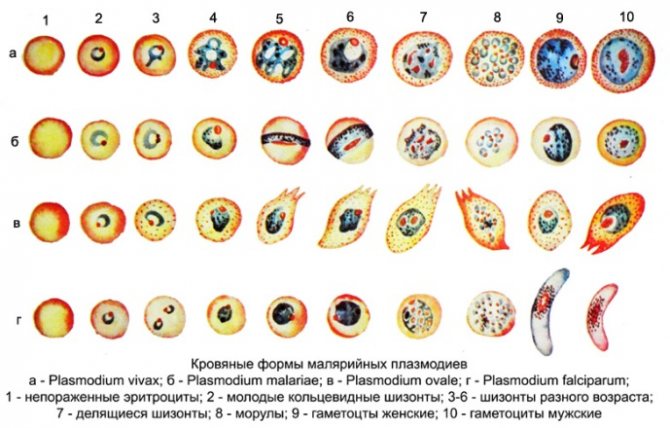
Етіологія. Збудники малярії – найпростіші роду плазмодіїв. У людини паразитують плазмодії 4 видів: Plasmodium vivax, Р. ovale, P. malariae, P. falcipanim. Найбільш поширений P. vivax, так як він здатний розвиватися в переносника при більш низькій температурі, ніж плазмодії інших видів. Життєвий цикл збудників М. включає двох господарів: комара і людини. В організмі комара-переносника (див. Комарі кровоссальні) плазмодії проходять статевий розвиток (спорогонія), в організмі людини – безстатеве розвиток (шизогонію). Комар, харчуючись кров’ю хворого малярією чи паразітоносітеля, заковтує плазмодії. У шлунку комахи безстатеві форми паразитів перетравлюються, а статеві (гаметоцити) запліднюються, в результаті чого після ряду перетворень утворюються спорозоїти, скупчуються в слинних залозах комара-переносника. Харчуючись кров’ю людини, комар зі слиною вводить їх в організм людини, де відбувається шизогонія (рис. 1, 2). Кров’ю і лімфою спорозоїти заносяться в печінку. В гепатоцитах здійснюється тканинна преерітроцітарная шизогония, розвиваються екзоерітроцитарній шизонти. Тривалість тканинної шизогонії у Р. talciparum 6-8 діб, у Р. vivax 8-10 діб, у Р. ovale 9-10 діб, у P. malariae – 15-20 діб. Крім того, у Р. vivax і Р. ovale є тканинні стадії паразитів, повільно, протягом декількох місяців, що розвиваються в печінці хворого (параерітроцітарная тканинна шизогонія). Протягом тканинної шизогонії ядра паразитів діляться, і з шизонтів утворюється від 10 000 до 50 000 мерозоїтів, які виходять з гепатоцитів і впроваджуються в еритроцити. Починається фаза еритроцитарної шизогонії, яка триває у P. vivax, P. ovale, P. falciparum – 48 год, у P. malariae 72 ч. В процесі еритроцитарної шизогонії паразит проходить ряд стадій, досягає стадії морули, з якої утворюються від 8 до 24 мерозоитов. Еритроцит руйнується, паразити виходять в плазму і впроваджуються в нові еритроцити. Результатом еритроцитарної шизогонії через якийсь час є утворення статевих форм паразита – чоловічих і жіночих гаметоцитов (рис. 1, 2). Їх подальший розвиток відбувається тільки в організмі комара.
Епідеміологія. Джерело збудника інвазії – хвора людина або паразитоносіїв. в крові якого є гаметоцити. Переносниками є самки комара роду Anopheles. Можливо внутрішньоутробне зараження плода через плаценту і зараження при переливанні крові, отриманої від паразітоносітеля.
Патогенез і патологічна анатомія. Всі клінічні прояви малярії обумовлені еритроцитарної шизогонії. Малярійний напад виникає у відповідь на викид в плазму пірогенних речовин (залишків зруйнованих еритроцитів, загиблих мерозоитов, продуктів їх метаболізму). При тропічній малярії еритроцитарна шизогонія відбувається в дрібних судинах внутрішніх органів, зумовлюючи порушення мікроциркуляції. Якщо цей процес локалізується в головному мозку, розвивається малярійна кома. При тропічній малярії в результаті иммунопатологического процесу може виникати гострий гемоліз еритроцитів, неінвазірованних паразитами. Масивний гемоліз призводить до гострої ниркової недостатності. При всіх формах малярії можуть спостерігатися ранні рецидиви, пов’язані з розвитком збережених еритроцитарних форм паразита при зниженні імунітету. Пізні рецидиви обумовлені надходженням в кров мерозоїтів, які виникають з повільно розвиваються тканинних шизонтів, що спостерігається лише при малярії, викликаної Р. vivax і Р. ovale.
До найбільш характерних патологоанатомічним змінам відносяться недокрів’я органів, багатих ретикулоендотеліальної тканиною, своєрідний сірий або бурий колір тканин, що є результатом відкладення гемомеланіна – продукту розщеплення гемоглобіну паразитами. Печінка і селезінка збільшені, щільні. Головний мозок у померлих від малярійної коми має сіро-аспідний колір, набряклий. Капіляри його блоковані інвазованими еритроцитами і паразитами; відзначаються великі стази і геморагії.
Імунітет. Новонароджені від матерів, що перехворіли М., мають пасивний імунітет, що зберігається 3-6 міс. Вродженої несприйнятністю до Р. vivax мають корінні жителі Західної Африки. Стійкість до P. falciparum властива особам з вродженими гемоглобінопатіями. Набутий імунітет нетривалий, виникає до певного виду збудника і підтримується повторними зараженнями. Розвитком імунітету пояснюється мимовільне лікування. На ранніх стадіях малярії велику роль в захисті організму відіграє фагоцитоз.
Клінічна картина. Розрізняють 4 форми малярії: триденну, що спричинюється Р. vivax, овалі-малярію, збудником якої є Р. ovale, чотириденний, обумовлену P. malariae, і тропічну, збудник якої – P. falcipanim. Інкубаційний період залежить від виду збудника. При тропічній малярії він становить 6-31 день, але частіше 9-16 днів, при триденній з коротким інкубаційним періодом 7-21 день, з довгим – 6-13 міс. (В північних широтах), при овалі-малярії – 7-20 днів, при чотириденної М. – 14-42 дня. На початку хвороби може бути продромальний період (рис. 3, а), що виявляється нездужанням, сонливістю, головним болем, ломота в тілі, реміттірующей лихоманкою. Через 3-4 дні виникає напад М., протягом якого виділяють 3 фази: озноб, жар, потовиділення. Озноб може бути виражений в різному ступені: від легкого познабливания до приголомшливого ознобу. Тривалість його від 30 хв до 2-3 годин. У фазі спека, яка триває від декількох годин до доби і більше, загальний стан хворих погіршується, температура тіла досягає 40-41 °, обличчя червоніє, з’являються задишка. збудження, блювота, головний біль. Можуть бути колапс, марення, пронос. Закінчення нападу характеризується критичним зниженням температури до нормальних або субнормальний цифр і посиленим потовиділенням. Після нападу настає глибокий сон. Зазвичай напад триває 6-10 год. У подальшому в залежності від виду збудника протягом 1 або 2 днів зберігається нормальна температура. Потім напад повторюється. Через 3-4 нападу збільшуються печінка, селезінка, розвивається анемія, шкіра набуває землистого або блідо-жовтий відтінок. Без лікування кількість нападів може доходити до 10-12 і більше. Через кілька тижнів розвивається ранній рецидив, який за клінічними ознаками майже не відрізняється від первинних проявів М. Через 8-10 міс. і пізніше при триденної М. і овалі-малярії можуть виникати пізні рецидиви. Вони протікають легко. У осіб, в недостатній кількості приймаючих протималярійні засоби з профілактичною метою, клінічна картина хвороби може бути атипової, інкубаційний період до декількох місяців і навіть років.
Кожна з форм М. має свої особливості. Так, при триденної М. напад зазвичай починається вранці або вдень, з раптового ознобу і підйому температури до високих цифр. Характерно виникнення нападів через 1 день (рис. 3, а), можливі і щоденні напади (рис. 3, б). Овалі-малярія подібна до триденної, але протікає легше. Напади виникають частіше у вечірні та нічні години, температура тіла не перевищує 39 °. Чотириденна М. не має продромального періоду. Напади виникають через 2 дні на третій (рис. 4, а) або тривають 2 дні поспіль з одним безгарячкового днем (рис. 4, б). Озноби виражені слабо. Тропічна М. частіше починається з продромальних явищ: за 3-4 дні до нападу з’являються головний біль, біль у суглобах, біль у м’язах, біль у попереку, рідкі випорожнення, нудота, блювота. Лихоманка може мати ремиттирующий або неправильний характер (рис. 5, а). У жителів ендемічних районів температура частіше носить перемежовується характер (рис. 5, б). Озноб при цій формі виражений помірно, а фаза спека – більш тривала – до 36 год. Періоди апірексіі короткі, потовиділення посилено незначно. Уже в перші дні хвороби стає болючою селезінка, збільшується печінка. Нерідко розвивається жовтяниця. Характерні біль у животі і пронос.
Психічні розлади при М. відносяться до симптоматичним психозів, найчастіше зустрічаються при тропічної М. і значно рідше при триденної М. Виникають в період гарячкового стану і в апиретических періоді при повторних і багаторазових рецидивах М. В першому випадку переважають психози, що супроводжуються затьмаренням свідомості ( см. Розлади свідомості): делірій (див. Деліріозний синдром), сутінкове потьмарення свідомості з вираженим руховим збудженням; різні ступені оглушення свідомості, аж до коми (див. Оглушення). У другому випадку виникають затяжні симптоматичні психози в формі гневливой манії (див. Маніакальні синдроми), депресивно-параноидного синдрому (поєднання тривожної або тривожно-ажитована депресії з маренням переслідування), вербальні галюцинози (див. Галюцинації). Ці психози можуть ускладнюватися епізодами потьмарення свідомості. Малярійні психози у всіх випадках починаються і змінюються астенією; у ряду хворих після психозу виникає тимчасовий Психоорганический синдром.
У дітей грудного віку типових малярійних нападів зазвичай не спостерігається, температура тіла досягає високих цифр, частіше носить неправильний характер. Початок нападу можна визначити по побледнению, а потім синюшности шкіри, похолодання кінцівок. Дитина стає сонливою, дратівливою; знижується апетит, виникає блювота, особливо після їжі. З’являється біль у животі, виникає пронос. Може розвинутися зневоднення. Селезінка швидко збільшується і стає різко болючою. Можливі судоми, менінгеальні симптоми. Рано розвивається анемія.
У вагітних хвороба протікає важко і супроводжується порушенням перебігу вагітності. Можуть бути аборти, передчасні пологи, внутрішньоутробна смерть плоду, післяпологові ускладнення. У інфікованих P. faicipanim до кінця вагітності розвивається анемія, що в поєднанні з втратою крові при пологах може бути причиною летального результату.
Ускладнення найчастіше спостерігаються при тропічній М. і, як правило, у неімунних осіб. До них відносяться малярійна кома, інфекційно-токсичний шок, гостра ниркова недостатність; Увеїт, гемоглобінурійная лихоманка, яка розвивається в основному після прийому хініну, примахина і хіноціда.
Діагноз встановлюють на підставі появи характерних малярійних нападів, даних епідеміологічного анамнезу (перебування в місцевості, неблагополучної по М., протягом останніх двох років) і результатів лабораторних досліджень. Тропічну М. можна запідозрити у всіх випадках захворювань, що супроводжуються лихоманкою, при наявності відповідного епідеміологічного анамнезу. Вирішальну роль в діагностиці відіграє виявлення паразита. Досліджують мазок і товсту краплю крові. В останній виявити паразитів легше внаслідок більш високої їх концентрації. Одноразовий негативний результат дослідження не виключає захворювання М., необхідні повторні дослідження.
Лікування. Показанням для госпіталізації є не тільки точно встановлений діагноз М., але і підозра на М. Для ліквідації нападів малярії призначають гематошізотропние препарати з групи 4-амінохінолінів (хингамин, Гідроксихлорохін), а також плаквенил, бігумаль, хлоридин, мефлохин і хінін (див. протималярійні засоби). Зазначені кошти забезпечують радикальне лікування тільки тропічної і чотириденної М. Після ліквідації нападів триденної і овалі-малярії необхідно протирецидивне лікування примахіном або хіноціда.
Специфічне лікування починають фазу після встановлення діагнозу. Найчастіше застосовують хингамин (делагіл) всередину після їжі. Курсова доза для дорослого 2-2,5 м Лікування проводять 3 дні. Добова доза в перший день 1 г. При тропічній М. призначають додатково 0,5 г хінгаміна, а курс лікування може бути продовжений до 45 днів. Примахін приймають всередину після їжі. Добову дозу 0,027 г ділять на 1-3 прийоми. Тривалість курсу 14 днів. У зв’язку з широким розповсюдженням хлорохінустойчівих штамів P. falciparum основним етіотропним засобом лікування тропічної М. при тяжкому перебігу є хінін. Разова доза для дорослих 10 мг / кг, добова – не більше 2 г (1 мл 50% розчину хініну розводять в 500 мл ізотонічного розчину натрію хлориду). Препарат вводиться внутрішньовенно дуже повільно, крапельно. Після поліпшення стану хворого проводять курс лікування делагилом; якщо штам Р. falcipaniro хлорохінустойчів – Фансидаром, Метакельфін, тетрацикліном.
При розвитку ускладнень поряд із специфічною терапією проводять патогенетичне лікування, яке при малярійної комі спрямоване на усунення набряку головного мозку, зменшення проникності судинних стінок, зменшення гіпоксії, нормалізацію водно-електролітного обміну. Для дезінтоксикації вводять внутрішньовенно 500-1000 мл реополіглюкіну, преднізолон по 30-60 мг 3 рази на добу, призначають антигістамінні препарати, вводять 40-80 мг фуросеміду. При гемоглобінурійной лихоманці скасовують насамперед препарат, що викликав гемоліз. Призначають кортикостероїди, розчини глюкози, натрію хлориду, що вводяться внутрішньовенно, за свідченнями переливають плазму або еритроцитної маси. При розвитку гострої ниркової недостатності проводиться гемодіаліз.
За реконвалесцентами встановлюється диспансерне спостереження протягом 2 років. Лікар кабінету інфекційних захворювань поліклініки щомісяця в період з травня по вересень і один раз в 3 міс. в інші пори року проводить огляд реконвалесцента і при підозрі на наявність рецидиву призначає аналіз крові з метою виявлення малярійних плазмодіїв.
Прогноз при своєчасній і правильній терапії сприятливий. У більшості випадків М. закінчується повним одужанням. Летальність становить в середньому 1%. Летальні результати в переважній більшості випадків спостерігаються при ускладненому перебігу тропічної малярії.
Профілактика включає раннє виявлення, радикальне лікування хворих і паразитоносіїв. а також боротьбу з комарами – переносниками збудників М. Для раннього виявлення хворих і паразитоносіїв обов’язково дослідження крові у всіх лихоманить хворих, які прибули з неблагополучних по М. місцевостей. У цих місцевостях необхідно користуватися репелентами (Репеленти), які наносять на відкриті частини тіла; охороняти житло від зальоту комарів за допомогою захисних сіток на вікнах і дверях; застосовувати захисні пологи над ліжками; велике значення в боротьбі з комарами має ліквідація місць їх виплоду, благоустрій господарсько-корисних водойм. Особам, які виїжджають в райони, неблагополучні по М., проводять особисту хіміопрофілактику шізотропнимі препаратами (Хінгамін, хініном, Фансидаром). Прийом препаратів починають за тиждень до виїзду і продовжують протягом усього часу перебування в осередку М., а також 1-2 міс. після повернення з вогнища. Хінгамін (делагіл) призначають дорослим в дозі 250 мг підстави 1 або 2 рази на тиждень. Фансидар застосовують в районах поширення хлорохінустойчівой тропічної малярії по 1 таблетці 1 раз в 7 днів або по 2 таблетки 1 раз в 10 або 14 днів. Якщо хіміопрофілактика повинна проводитися тривалий час (роками), рекомендується час від часу міняти препарат.
Бібліогр .: Лобан К.М. і Полозок Е.С. Малярія, М., 1983, бібліогр .; Керівництво з інфекційних хвороб, під ред. В.І. Покровського і К.М. Лобаня, с. 266, М., 1986; Керівництво по тропічних хвороб, під ред. А Я. Лисенко, с. 59, М., 1983.
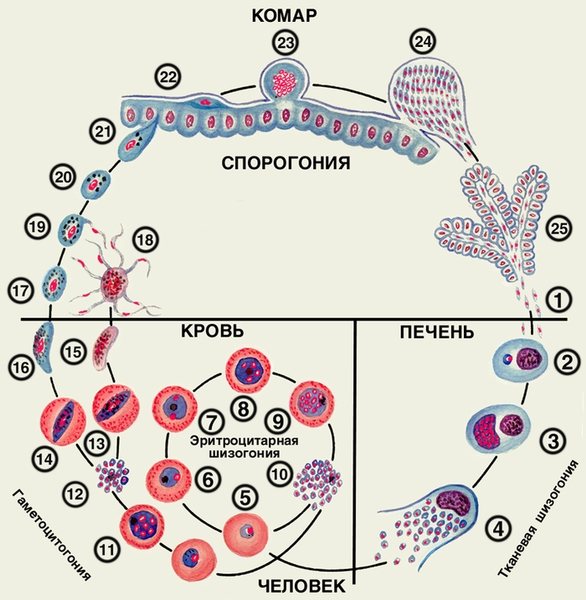
Рис. 1. Життєвий цикл Plasmodium falciparum: 1 – вихід спорозоїтів з протоки слинної залози комара і впровадження їх в клітини печінки; 2 – екзоерітроцитарній трофозоіт; 3 – екзоерітроцитарній шизонт; 4 – вихід екзоерітроцитарній мерозоитов з гепатоцита в плазму крові; 5, 6 – кільцеподібні трофозоїти в еритроциті; 7 – юний трофозоіт; 8 – незрілий еритроцитарний шизонт; 9 – зрілий еритроцитарний шизонт; 10 – еритроцитарні мерозоїти; 11-14 – гаметоцітогонія; 15 – чоловічий гаметоціт; 16 – жіночий гаметоціт; 17 – жіноча гамета; 18 – утворення чоловічих гамет; 19 – запліднення; 20 – зигота; 21 – оокінета; 22, 23 – розвиток ооцисти; 24 – вихід спорозоїтів з зрілої ооцисти; 25 – спорозоїти в слинних залозах комара.
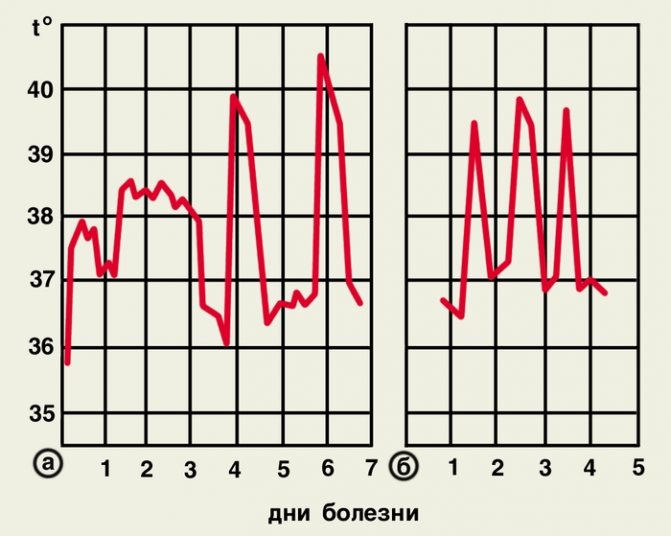
Рис. 3. Температурні криві при триденної малярії: а – з 1-го до 3-го дня хвороби продрома, з 4-го – напади через 1 день; б – щоденні напади.
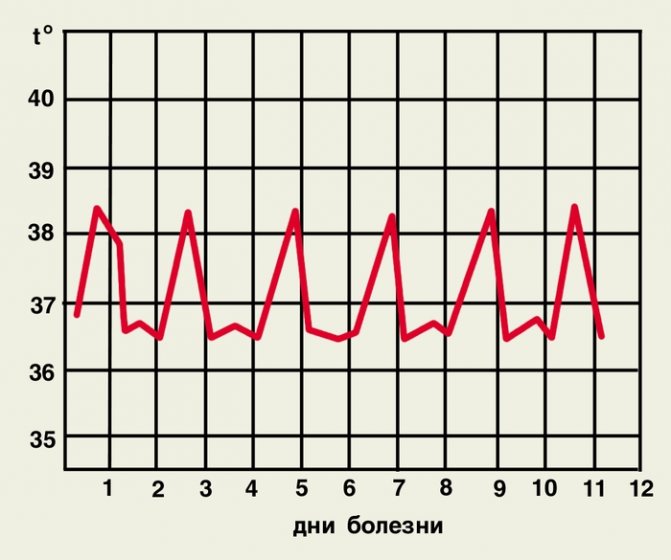
Рис. 5б) .Температурная крива при тропічній малярії у корінних жителів ендемічних районів (переміжна лихоманка).
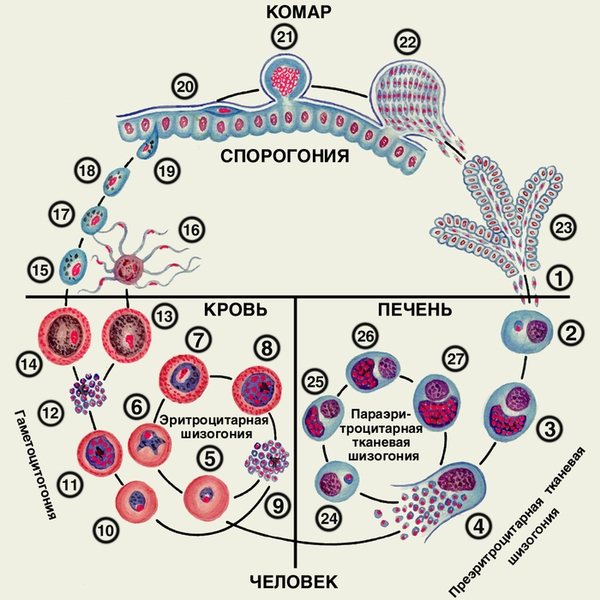
Рис. 2. Життєвий цикл Plasmodium vivax, Plasmodium ovale, Plasmodium malariae: 1 – вихід спорозоїтів з протоки слинної залози комара і впровадження їх в клітини печінки; 2 – екзоерітроцитарній трофозоіт; 3 – екзоерітроцитарній шизонт; 4 – вихід екзоерітроцитарній мерозоитов з гепатоцита в кров; 5 – кільцеподібні трофозоїти в еритроциті; 6 – юний трофозоіт; 7 – незрілий еритроцитарний шизонт; 8 – зрілий еритроцитарний шизонт; 9 – еритроцитарні мерозоїти; 10-12 – гаметоцітогонія; 13 – чоловічий гаметоціт; 14 – жіночий гаметоціт; 15 – жіноча гамета; 16 – утворення чоловічих гамет; 17 – запліднення; 18 – зигота; 19 – оокінета; 20, 21 – розвиток ооцисти; 22 – вихід спорозоїтів з зрілої ооцисти; 23 – спорозоїти в слинних залозах комара; 24-27 – параерітроцітарная тканинна шизогонія (уповільнені спорозоїти).
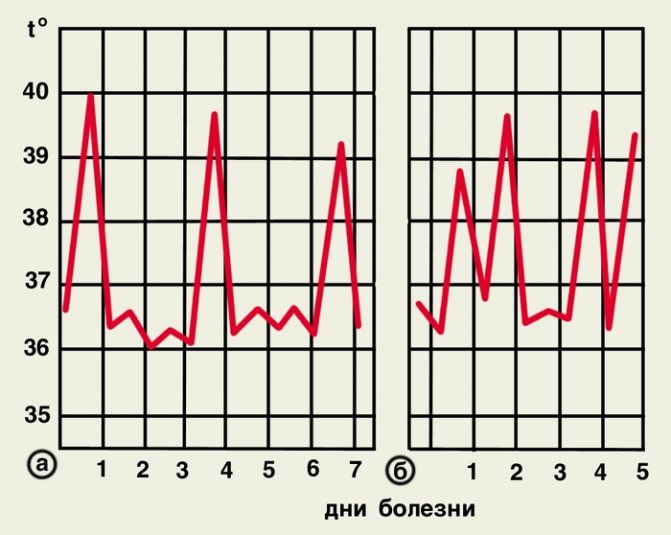
Рис. 4. Температурні криві при чотириденної малярії: а – напади через 2 дня; б – напади через 2 дні поспіль з одноденним періодом апірексіі.
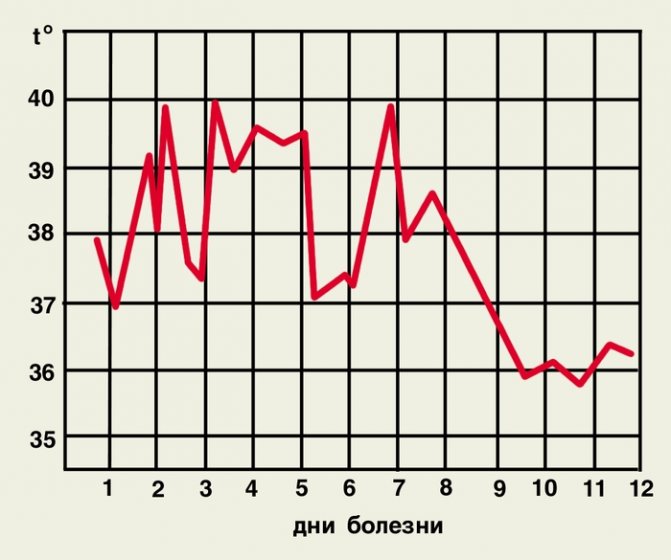
Рис. 5а). Температурна крива при тропічній малярії у неімунних осіб (неправильна лихоманка).
II
Малярія (malaria: італ., Від mala aria – погане повітря)
інфекційна хвороба, що викликається декількома видами найпростіших роду Plasrnodium, що передаються комарами роду Anopheles, що характеризується гарячковими пароксизмами, гіпохромною анемією, збільшенням селезінки і печінки.
Малярія бромелієвими – нозогеографіческій варіант М., епідеміологічно й не означає водойм, оскільки його переносником є види комара Anopheles, виплажнвающіеся в бромелієвих рослинах Південної і Центральної Америки.
Малярія вроджена (m. Congenka) – М. у новонароджених, що виникає при зараженні через патологічно змінену плаценту або під час
Малярія гіперендемічние – М., що реєструється в місцевості, яка характеризується великою пораженностью населення: селезінковий малярійний індекс у дітей 2-9 років постійно перевищує 50% і є найвищим у дорослого населення.
Малярія гіпоендемічная – М., що реєструється в місцевості, яка характеризується малою пораженностью населення: селезінковий малярійний індекс у дітей 2-9 років не перевищує 10%.
Малярія голоендемічная – М., що реєструється в місцевості, яка характеризується дуже високою пораженностью населення: селезінковий малярійний індекс у грудних дітей постійно перевищує 75%.
Малярія мезоендемічная – М., що реєструється в місцевості, яка характеризується середнім ступенем ураженості населення: селезінковий малярійний індекс у дітей 2-9 років знаходиться в межах 11-50%.
Малярія «нестійка» – М., епідеміологічно характеризується значними коливаннями ураженості населення як протягом се зона передачі інфекції, так і від року до року, а також, як правило, низьким колективним імунітетом до М.
Малярія овалі (m. Ovale) – клінічна форма М., що викликається Plasmodium ovale і характеризується регулярними нападами, що виникають через 48 годин у вечірній або нічний час; відрізняється легким перебігом.
Малярія пернициозная (m. Perniciosa) – загальна назва важко протікають форм тропічної М.
Малярія прівівная – см. Малярія трансфізіонная.
Малярія змішана (m. Mixta) – М., що виникає в результаті зараження одного і того ж особи двома і більше видами збудника малярії.
Малярія «стійка» (m. Stabilis) – М., епідеміологічно характеризується стабільним рівнем ураженості населення без істотних його коливань протягом ряду років і, як правило, вираженим колективним імунітетом до М.
Малярія трансфузионная (m. Post transfusionern; син. М. прівівная) – М., що виникає після переливання крові від донорів-паразитоносіїв (в т. Ч. При малярія-терапії) або після маніпуляцій інструментами, забрудненими кров’ю, зараженої збудниками М.
Малярія триденна (m. Terliana) – клінічна форма М., що характеризується регулярними нападами, що виникають через 48 годин; викликається двома різновидами Plasmodium vivax: північній (P. v. hibernans) з інкубаційним періодом 6-13 міс. і південній (P. v. vivax) з інкубаційним періодом від 7 до 21 дня.
Малярія триденна блискавична (m. Tertiana fulminans) – загальна назва рідкісних варіантів злоякісного перебігу М. т., Що закінчуються смертю хворого протягом декількох годин від початку одного з гарячкових пароксизмів; іноді спостерігалася у дітей при відсутності правильного лікування.
Малярія тропічна (m. Tropica) – клінічна форма М., що викликається Plasmodium falciparum, що зустрічається на територіях з жарким кліматом; характеризується тривалими пароксизмами, що виникають через 48 годин, часто ациклічності, а також вираженою інтоксикацією.
Малярія чотириденна (m. Quartana) – клінічна форма М., що викликається Plasmodium malariae і характеризується регулярними нападами, що виникають через 72 години.
Джерело: Медична енциклопедія на Gufo.me
Значення в інших словниках
- Малярія – I (або Малар) см. Гемоспорідій. II (від malus aër, mal’aria, зіпсоване повітря) -перемежающаяся лихоманка, хвороба, що характеризується, в типових випадках, появою гарячкових нападів з ознобом, жаром і подальшим рясним проливним потом. Енциклопедичний словник Брокгауза і Ефрона
- МАЛЯРІЯ – МАЛЯРІЯ, паразитична хвороба, яка виникає в результаті зараження одним з чотирьох видів малярійного плазмодія (див. ПРОСТЕЙШИЕ). Переноситься комаром анофелес (малярійних комаром). Характеризується високою температурою і збільшенням селезінки. Науково-технічний словник
- малярія – запозичує. в XIX в. з італ. яз., де malaria – зрощення словосполучення mala aria «погане пошесть» (mala «погане», aria «пошесть», родинні відповідно лат. malus «поганий» і грец. aer «повітря»). Причиною захворювання малярією у свій час вважався важкий болотний повітря. Етимологічний словник Шанського
- Малярія – (італ. Malaria, від mala aria – поганий повітря; раніше вважали, що хвороба викликається поганим повітрям) переміжна лихоманка, група близьких хвороб, що викликаються одноклітинними організмами – плазмодіями (Див. Велика радянська енциклопедія
- малярія – малярія ж. 1. Гостре інфекційне захворювання, що супроводжується нападами лихоманки; болотна лихоманка. 2. Епідемія такої хвороби. Тлумачний словник Єфремової
- малярія – (малярія устар.), малярії, мн. немає, ж. [Ит. malaria] (мед.). Заразне захворювання, що супроводжується перемежованими нападами лихоманки; болотна лихоманка. Великий словник іншомовних слів
- малярія – Малярія, малярії, малярії, малярій, малярії, малярія, малярію, малярії, малярією, маляр, маляр, малярії, малярія Граматичний словник Залізняка
- малярія – ім., к-ть синонімів: 4 агью 2 анаплазмоз 1 хвороба 995 малярія 2 Словник синонімів української мови
- МАЛЯРІЯ – мед. Малярія – трансмісивні захворювання людини, що характеризується переважним ураженням ретикулогистиоцитарной системи і еритроцитів, пропасними нападами, анемією, збільшенням печінки і селезінки. . Довідник з хвороб
- малярія – орф. малярія, -і Орфографічний словник Лопатина
- малярія – Малярія – трансмісивні захворювання людини, що характеризується переважним ураженням ретикулогистиоцитарной системи і еритроцитів, пропасними нападами, анемією, збільшенням печінки і селезінки. Медичний словник
- малярія – Є запозиченням з італійського, де malaria «хворий (поганий) повітря». Етимологічний словник Крилова
- малярія – МАЛЯР’ІЯ (малярія · устар.), малярії, мн. немає, · дружин. (· Італ. Malaria) (мед.). Заразне захворювання, що супроводжується перемежованими нападами лихоманки; болотна лихоманка. Тлумачний словник Ушакова
- малярія – МАЛЯРІЯ, і, ж. Інфекційна хвороба, що передається недо-римі видами комарів, що супроводжується нападами лихоманки, недокрів’ям. | дод. малярійний, а, е. м. комар (переносник малярії). Тлумачний словник Ожегова
- малярія – -і, ж. Інфекційне захворювання, що супроводжується нападами лихоманки. Тропічна малярія. [Італ. malaria] Малий академічний словник
- МАЛЯРІЯ – МАЛЯРІЯ (італ. Malaria, від mala aria – поганий повітря) – інвазивне захворювання людини, що викликається плазмодіями. Переносники – малярійні комарі. Характерні напади лихоманки, анемія. Великий енциклопедичний словник
- малярія – МАЛЯРІЯ -і; ж. [Італ. malaria] Інфекційне захворювання, що супроводжується нападами лихоманки. Тропічна м. Приступ малярії. Хворий малярією. ◁ Малярійний, -а, -е. М. хворий. М. комар. М-ая станція. М-ая місцевість. Тлумачний словник Кузнєцова
- малярія – маляр / я [й / а]. Морфемно-орфографічний словник
- Блог
- Єжи Лец
- Контакти
- Користувача угода
© 2019 Gufo.me
Аналізи і діагностика малярії
Якщо у хворого без видимої причини виникають періодичні напади лихоманки і ознобу, необхідно обов’язково виключити малярію, особливо, якщо людина протягом останніх двох років відвідував осередки, де поширене це захворювання.
Лабораторна діагностика малярії передбачає визначення збудників захворювання в крові.
В процесі діагностики проводять загальний аналіз крові. Так як в ході розвитку хвороби відбувається масовий розпад еритроцитів, у хворого розвивається гемолітична анемія, гіпербілірубінемія, що призводить до пожовтіння шкіри. Але в перші тижні хвороби жовтушність може бути відсутнім.
Для малярії характерні поліхроматофілія, еозинопенія, лейкопенія, нейтропенія, відносний лімфоцитоз, моноцитоз. Високий лейкоцитоз відзначається тільки в рідкісних випадках. При тривалому протіканні захворювання відзначаються високі показники ШОЕ.
Для дослідження крові на наявність в ній малярійних плазмодіїв, як правило, застосовують метод «товстої краплі». Він дозволяє визначити наявність паразитів, так як в такій кількості крові їх концентрація набагато більше, ніж в так званому «тонкому мазку». Однак метод «тонкого мазка» дає можливість більш надійно визначити вид плазмодія, адже при такому дослідженні краще зберігається його зовнішній вигляд. Якщо перший аналіз був негативним, його повторюють через 4-6 годин.
Необхідно також визначити тип збудника. Для визначення Р. falciparum застосовують спеціальні швидкі діагностичні тести, проводять мікроскопічне дослідження. Проводять також серологическую діагностику.
патогенез малярії
Тканинна шизогонія не супроводжується клінічними симптомами. Клінічні прояви малярії є наслідком еритроцитарної шизогонії – зростання і розмноження в еритроцитах безстатевих форм паразита.
Напад хвороби – це прояв реакції терморегулювальних центрів на вихід у кров патологічно зміненого білка еритроцитів, продуктів життєдіяльності паразитів і самих мерозоїтів. Для реалізації малярійного нападу необхідно не тільки наявність достатньої кількості плазмодіїв, а й алергічна перебудова організму в результаті повторних антигенних подразнень.
Малярійні напади супроводжуються генералізованим звуженням периферичних судин в період ознобу, яке в період спека змінюється різким їх розширенням. Ці зміни посилюють продукцію кінінів та інших речовин, що підвищують проникність судинної стінки. В результаті пропотівання в околососудістого простір води і білків підвищується в’язкість крові і сповільнюється кровотік. Утворені в процесі гемолізу тромбопластические речовини підсилюють гиперкоагуляцию. Вважають, що плазмодії утворюють цитотоксичні фактори, інгібуючі клітинне дихання і фосфорилювання. На тлі виражених порушень мікроциркуляції розвивається дисеміноване внутрішньосудинне згортання. Виникає гостре порушення кровообігу і харчування мозкової тканини. Зміни в центральній нервовій системі відзначаються головним чином при тропічній малярії. Злоякісний перебіг тропічної малярії пов’язано зі змінами реологічних властивостей крові, агрегацією уражених еритроцитів, прилипанием їх до стінок мікросудин, скупченням паразитів в капілярах мозку і внутрішніх органів з утворенням тромбів і крововиливів.
Надниркових залоз, порушення мікроциркуляції, клітинного дихання можуть привести до гострої ниркової недостатності – «шокової нирці». При гострих нападах малярії внаслідок порушень тканинного дихання, зміни активності аденілатциклази можливо також розвиток ентериту.
При перших нападах малярії селезінка та печінка збільшуються внаслідок гострого кровонаповнення і значного підвищення реакції РЕЗ цих органів на продукти розпаду еритроцитів і токсини плазмодіїв. При великій кількості гемомеланіна в печінці і селезінці відбувається гіперплазія ендотелію, а при тривалому перебігу хвороби – розростання сполучної тканини, що виражається в індурації цих органів.
Тяжкість анемії залежить від рівня паразитемии і тривалості хвороби. Анемію посилює розвиток аутоімунних процесів – утворення антитіл до еритроцитів. Також слід враховувати, що збільшена селезінка призводить до розвитку синдрому гиперспленизма, який супроводжується розвитком прогресуючої анемії, лейкопенії і тромбоцитопенії. Мікроциркуляторні розлади в легких виявляються симптомами бронхіту, а при важкому перебігу малярії можливий розвиток пневмонії. Уповільнення і навіть припинення кровообігу в часточках печінки призводить до дистрофічних і некротичних змін гепатоцитів, підвищення активності АлАТ, АсАТ, порушення пігментного обміну.
Нефротичний синдром при чотириденної малярії є одним із станів, пов’язаних з відкладеннями розчинних малярійних імунних комплексів на базальній мембрані клубочків. У біоптаті нирок у хворих з нефротичним синдромом виявляють відкладення на базальній мембрані ниркових клубочків імуноглобулінів у вигляді грубих гранул, що складаються з IgG, IgM і комплементу.
Особливо важко малярія протікає в осіб з дефіцитом маси тіла при зневодненні, перегріванні, при супутній анемії, при поєднанні з черевним тифом, вірусним гепатитом, амебіазом і деякими іншими інфекціями.
профілактика малярії
В даний час профілактика малярії полягає в тому, щоб не допускати укусів комарів. Що стосується вакцинації проти цієї недуги, то в даний час вакцина тільки розробляється вченими. В даний момент проводяться клінічні випробування вакцини, ефективність якої становить не більше 56%. Тобто щеплення від малярії на даний момент неможлива.
Єдиним методом хіміопрофілактики є таблетки, які людям необхідно почати приймати за декілька тижнів до візиту в країни, де існує ризик заразитися малярією.
Тому тим, хто шукає, де проводиться щеплення від малярії в Києві або в інших містах, необхідно вчасно звернутися до лікаря-інфекціоніста та отримати консультацію з приводу початку прийому профілактичних препаратів. Такі ліки фахівець призначає індивідуально, залежно від стану здоров’я людини і країни, куди він має намір їхати. В сучасних ліках для профілактики міститься мефлохин, доксициклін, атоваквон прогуаніл гідрохлорид. Застосування таких препаратів триває і деякий час після повернення людини з небезпечних з точки зору зараження місць.
Що стосується інших доступних методів профілактики, то вони є наступними:
- Знищення комарів за допомогою обробки приміщень інсектицидами.
- Захист від укусів в період перебування на відкритих територіях. Носіння одягу з довгими рукавами, обробка відкритих ділянок тіла репелентами.
- Використання спеціальних сіток, оброблених інсектицидом, під час сну поза приміщеннями.
- Негайне звернення до лікаря при перших же ознаках захворювання.
Ці заходи профілактики важливо дотримуватися, перебуваючи в місцях, де існує ризик зараження малярією.
Препарати і таблетки від малярії
Препарати проти малярії, навіть сучасні їх види, бувають часто неефективні в застосуванні для лікування хворих. Це пояснюється рівнем високої стійкості збудника до їх лікувальній дії, швидкому їх «звикання» до фармакологічних препаратів.
Такий процес має стійку динаміку. При виборі лікарського препарату проти малярії і її профілактики слід враховувати і географічний фактор – в кожній з місцевостей поширення збудника хвороби найчастіше мають звикання до схожих лікарських засобів.
Всесвітня Організація Охорони Здоров’я, що приділяє багато уваги, зусиль, досліджень боротьбі з малярією, протималярійні речовини розділяє на кілька видів, виходячи з їх спрямованої дії:
- для попередньої терапії малярії;
- для зняття її клінічних проявів;
- для основного або радикального лікування.
Сучасна медицина ділить все протималярійну терапію на терапію трьома групами ліків:
- ліки, спрямовану дію яких має на меті знищення плазмодіїв, що ведуть свою життєдіяльність в еритроцитах крові людини. Найбільш часто вибирають для пацієнтів, як правило, хінін, хлорохін, доксициклін, Артемізін, піриметамін і цілий ряд інших;
- ефективно при вівакс і овалемалярії на тканинні форми збудника малярії діють засоби – цінопід і примахин;
- проти тропічної форми захворювання, для впливу на гамети збудника хвороби використовують таблетки від малярії – хінін, примахин, піриметамін. При тропічній формі малярії гамети плазмодіума фальціпарума здатні знаходиться в крові людини до тижня, тому лікування такими препаратами життєво необхідно.
У дітей
Особливо важко протікає малярія у дітей молодшого віку. У малюків дуже швидко розвивається церебральна малярія, дихальна недостатність, анемія у важкій формі. Тому вкрай важливо якомога швидше встановити діагноз і почати лікування. Серйозними ускладненнями хвороби у дітей можуть бути:
- набряк мозку;
- кома;
- малярійний алгід;
- ниркова недостатність в гострій формі;
- розлади психіки.
цикл захворювання
Симптоми малярії у дорослого і дитини з’являються в результаті впливу плазмодій. Вони є найпростішими організмами, чотири види яких здатні заражати людей. Нещодавно вчені змогли виявити ще один вид плазмодія, що паразитує в країнах Азії.
Життєвий цикл збудника хвороби досить складний. Для кращого розуміння розіб’ємо його на кілька щаблів:
- Спорогонія. Це сама рання стадія, коли плазмодії проникають в тіло комара в результаті укусу іншого комахи із зараженою кров’ю. Потім відбувається запліднення, утворюються жгутикові форми, далі перетворюються в ооцисти. В останніх формуються спорозоїти, що заповнюють все тіло комара. Цей момент вирішальний, адже починаючи з цього часу, протягом місяця комахи можуть заражати людей.
- Шизогонія тканинна. Стадія розвивається в печінкових клітинах, де спостерігаються швидкі і повільні особини плазмодій. Саме тому можливі рецидиви захворювання на різних термінах. Тканинний цикл триває приблизно десять діб, після чого збудники проникають всередину еритроцитів.
- Шизогонія еритроцитарна. На цьому етапі пацієнт відчуває на собі силу малярії. Симптоми хвороби виражаються в появі гарячкового стану, адже плазмодії розривають еритроцити, що дозволяє токсинів вільно виходити в кров’яне русло. Через деякий час особини знову вриваються в еритроцити, і такий цикл триває протягом декількох діб. Якщо не вдатися до спроб лікування, існує висока ймовірність летального результату.
Так виглядає інкубаційний період малярії. Симптоми захворювання проявляються яскраво, пацієнту важко їх ігнорувати. Погане самопочуття змусить хворого в короткі терміни звернутися за допомогою до лікаря.
при вагітності
Це захворювання дуже небезпечно для вагітних. У майбутніх мам відзначається виражена резистентність до ліків і повільне зникнення симптомів. Навіть при адекватної терапії діяльну час зберігаються набряки, жовтяниця, анемія, асцит. При відсутності правильного лікування дуже швидко розвиваються ускладнення, можливий викидень, передчасні пологи, затримка розвитку плода або його загибель. Згідно зі статистикою, летальність при малярії у вагітних вище в 2-3 рази в порівнянні з невагітними. Ймовірно зараження плода під час розвитку або в процесі пологів. Тому малюк може з’явитися на світ з природженою малярією.
Для лікування призначають медикаментозні препарати, так як наслідки малярії для плода і жінки небезпечніше, ніж негативні ефекти від застосування лікарських препаратів. Призначають найменш шкідливі для вагітних ліки (Xлороxін, Кліндаміцин, амодіахін, Xінін), строго дотримуючись щодо безпечної дозування. Протипоказано призначення ліків Прімаxін, Доксициклін, Тетрациклін, Тафеноxін, галофантрина.
Майбутнім мамам не слід подорожувати в ті регіони, де існує підвищений ризик зараження малярією. У разі необхідності таких поїздок вагітної важливо дуже строго виконувати всі заходи профілактики. Також лікар призначить застосування щодо безпечних препаратів для профілактики.
Малярія – небезпечні наслідки
Види цього захворювання, крім тропічної його форми, добре піддаються лікуванню і не призводять до смерті хворого. Найнебезпечніша, тропічна форма недуги, при несвоєчасному або неправильному потяг найчастіше призводить до летального результату.
Часті ускладнення при малярії виражаються в наступних станах, спостерігаються при зараженні триденної і чотириденної формах хвороби:
- сильна анемія, викликана руйнуванням еритроцитів;
- спостерігається набряклість кистей, стоп, набряки можуть розташовуватися по всьому тілу хворого;
- розрив селезінки;
- підвищується вміст білка в сечі;
- зниження вмісту білка і альбуміну в крові;
- підвищення згортання крові.
Малярія при своїй тропічної формі дає ускладнення більш важкі для хворих людей:
- у хворого виникає малярійна кома;
- інфекційно-токсичний шок організму;
- стрімке руйнування еритроцитів крові (гострий гомолізу еритроцитів);
- відбувається різке порушення нормального функціонування обох нирок людини, що призводить до незворотних наслідків для хворого.
Особливо страждають від малярії діти, серед них відсоток смертності від цього захворювання є дуже високим. Такий сумний факт пов’язаний з особливостями розвитку дитини – дитяча шкіра дуже ніжна і привертає комах.
У країнах, де поширена хвороба, особливо в країнах Африки і Азії діти часто не мають можливості повноцінно харчуватися, ослаблені багатьма хворобами через відсутність кваліфікованої медичної допомоги.
Такі несприятливі життєві умови не дозволяє їм мати хороший імунітет, тому хвороба у них розвивається стрімко, її протягом проходить в гострих стадіях і призводить до незворотних наслідків, дуже часто – до смертельних наслідків.
У деяких жителів країн, в яких малярія поширена, зараження людини цією хворобою відбувалося неодноразово, можливе вироблення імунітету до її збудника. Така захисна реакція організму тимчасова, на все життя імунітет придбати неможливо.
Збудник малярії часто є невразливими при довгому застосуванні одних і тих же препаратів для їх знищення і профілактики. Тому сучасна медична наука постійно вивчає хворобу і знаходить нові ліки для знищення її збудників.
дієта
Дієта 9-й стіл
- Ефективність: лікувальний ефект через 14 днів
- Терміни: постійно
- Вартість продуктів: 1400 – 1500 гривень в тиждень
Дієта 13 стіл
- Ефективність: лікувальний ефект через 4 дня
- Терміни: не більше 2 тижнів
- Вартість продуктів: 1500-1600 гривень в тиждень
Харчування при малярії залежить від стадії хвороби і її форми. У період нападів лихоманки рекомендується дотримуватися принципів Дієти 13 стіл, а при стійких до хініну формах захворювання – Дієти 9 стіл.
При дієтичному харчуванні 13 стіл рекомендується ввести в меню такі продукти:
- сухарі з пшеничного хліба;
- нежирні бульйони з м’яса і риби;
- супи з крупою, супи-пюре;
- м’ясні суфле і страви, приготовані на пару;
- варена нежирна риба;
- в’язкі каші;
- білковий омлет;
- кисломолочні страви, сир;
- тушковані овочі;
- пюре і морси з ягід і фруктів;
- мед, мармелад і ін.
У період лихоманки важливо пити багато рідини. Під час гострого перебігу хвороби категорично заборонено споживання жирних і смажених страв, алкоголю, бобових, жирних молочних продуктів, редиски. Детальна презентація дієти знаходиться в її описі.
лікування малярії
Терапія повинна бути комплексною і тільки під суворим керівництвом інфекціоніста в умовах стаціонару. Серед терапевтичних цілей потрібно відзначити: ліквідацію паразитів з організму хворого, попередження розвитку ускладнень, профілактику рецидивів. Що стосується видів лікування, то воно повинно бути не тільки симптоматичним, але і направленим проти паразита-збудника, тобто етіотропним. В період лікування малярії грає важливу роль і догляд за пацієнтом.
Основні ліки від малярії
Лікування при малярії підбирається строго в індивідуальному порядку, причому враховується вид захворювання і факт наявності або відсутності ускладнень. Можуть бути рекомендовані хінолілметаноли – це Хинин, Хлорохін, Мефлохин і ін. Призначають бігуаніди, диаминопиримидина, терпенлактони, сульфаніламіди, тетрациклін, сульфони і інші групи препаратів. Кожен медикамент, застосовуваний при лікуванні малярії, має свій механізм дії, рівень ефективності по відношенню до того чи іншого збудника хвороби і схему прийому. Призначити ліки від малярії може тільки компетентний лікар. Самолікування неприпустимо.
Догляд за хворою людиною
Людина, яка хворіє на малярію, потребує постійного і максимально ретельному, правильному догляді. Тільки таким чином можна полегшити стан хворого, зменшити інтенсивність хворобливих відчуттів, які відчуває інфікована людина під час кожного нападу лихоманки.
Коли починається озноб, хворого необхідно укутати, прикласти до ніг грілку. У період спека хворого слід розкрити, грілки забрати, однак стежити за тим, щоб не було протягів. Важливо не допустити переохолодження. При головних болях дозволяється покласти на голову щось холодне. Коли пройде період потовиділення, треба відразу змінити натільну і постільну білизну, а потім дати людині спокійно відпочити.
Важливо проводити профілактичні заходи в приміщенні, в якому перебуває хворий. До них відносяться не тільки провітрювання, а й запобігання проникнення комарів, щоб малярія не змогла поширитися на інших людей. Для цього використовуються засоби-інсектициди і протимоскітні сітки, що встановлюються на прорізи вікон.
У тому випадку, коли має місце складна форма малярії, хворий не повинен перебувати в домашніх умовах: він спостерігається в лікарняному закладі – або в палаті, або у відділенні інтенсивної терапії, що залежить від ступеня тяжкості перебігу захворювання.
Крім вищеописаних правил догляду за хворою людиною необхідно забезпечити йому правильне харчування (дієти) і рясне пиття. Причому дієтичні стіл прописаний тільки під час нападів, а між ними людина може харчуватися звичайним чином і не забувати пити багато рідини.
Наслідки і ускладнення
Якщо не було проведено правильне і своєчасне лікування захворювання, в разі триденної малярії хвороба може тривати приблизно два роки, при чотириденної – кілька років, при тропічній – близько року.
Наслідками перенесеної хвороби є порушення функцій внутрішніх органів, центральної нервової системи, тривала втрата працездатності.
Найбільш серйозними ускладненнями малярії є:
- кома;
- розрив селезінки;
- нефрит в гострій формі;
- гемоглобінурійная лихоманка;
- психоз.
Якщо у хворого розвивається малярійна кома, він впадає в глибокий сон, з якого його неможливо вивести. При цьому відзначаються судомні напади, нетримання калу і сечі, характерний зовнішній вигляд.
При розриві селезінки відзначається різкий біль в животі, непритомність, напруга м’язів живота в області лівого підребер’я, наявність болючої пухлини в цьому місці. У такому випадку необхідна термінова операція.
При гемоглобінурійной лихоманці різко розвивається озноб, температура може піднятися до 41 градуса. Відзначається сильний головний біль, блювота, ломота в тілі. Сеча набуває темно-червоний, майже чорний колір, розвивається жовтяниця. Мучить сильна спрага. Приступ триває декілька годин або кілька діб, однак уже в перший-другий день людина може померти.
Найбільш частим ускладненням тропічної форми є церебральна малярія. Розвивається три стадії такого стану: сомноленція, сопор і кома. На сомолентной стадії розвивається головний біль, млявість, світлобоязнь, гіперестезія, внутрішньочерепна гіпертензія. В стадії сопора все симптоми посилюються, можливі судоми, судомні посмикування різних груп м’язів. Колір шкіри сірий з землистим відтінком, слизові сухі. Розвивається тахікардія, тахіпное, гіпотензія. Хворий впадає в глибокий сон. В стадії коми хворий перебуває без свідомості і не реагує на подразники. Без лікування це ускладнення закінчується летально.
Важливо усвідомлювати, що тропічна форма при пізньому лікуванні або його відсутності призводить до загибелі хворого.
ознаки малярії

Симптоматика цього паразитарного захворювання специфічна. Простежується і лихоманка, і суглобові болі, і анемія, і позиви до блювоти, і головні болі. Також лікарі відзначають у хворих збільшення деяких внутрішніх органів, зокрема селезінки, а також жовтяницю, яка пов’язана з руйнуванням гемоглобіну та еритроцитів. Найчастіше ознаки малярії виражені яскраво. Перебіг захворювання переважно важке, хоча воно багато в чому залежить від імунітету людини і наявності у нього супутніх хвороб, що протікають в хронічній формі.
Ознаки малярії особливо виражені у тих, що заразилися дітей дошкільного віку та жінок, які перебувають у періоді виношування плоду.
Лихоманка найчастіше турбує циклічно. Початковий озноб змінюється жаром. Шкірні покриви стають сухими і набувають червонуватого відтінку. Далі жар переходить в стадію посиленого потовиділення. Хворий відчуває незначне полегшення. Анемія може візуально непростежуватися, хоча за результатами лабораторних тестів гемоглобін знижений. Далі шкіра стає жовтою через зростання показника білірубіну в крові. Турбують суглобові болі. Заразився малярією скаржиться на нудоту, блювоту, болі в голові, сонливість, занепад сил.
Малярія: симптоми при ускладненнях
У тому випадку якщо захворювання малярія дала ускладнення, з’являються додаткові симптоми. Це може бути кровотеча обширного або локального типу в матці, легенях, кишечнику, нирках і т. Д. Також виділяють геморагічну фіолетово-синю, червону і рожеву висип, яка з’являється нерівномірно на різних частинах тіла у вигляді плям. При ускладненнях не виключені судоми, затримка сечі, поліорганна недостатність і гемоглобінурійная лихоманка. Хворий може втрачати свідомість на тлі утворилася малярійної коми. Що стосується механізму появи такої ознаки малярії можна виділити тромбоз судин, велика поразка головного мозку паразитами.
Малярія на губах – некоректний термін

Вірус герпесу 1-го типу часто провокує появу невеликих пузирчастих утворень навколо рота. У народі такий стан називають малярією на губах – але термін є некоректним, адже до інфекційно-паразитарного захворювання «малярія» він ніякого відношення не має.
Герпес на губах має кілька етапів свого прояви. Тут варто виділити первісне пощипування, далі поява бульбашок, виразок, утворення струпів і етап загоєння. Така «малярія на губах» може супроводжуватися головним болем, підвищенням показників температури тіла, больовими симптомами в м’язах. Часто при так званій малярії на губах простежується підвищене слиновиділення.
Список джерел
- Баранова AM Сучасні проблеми завозной малярії і запобігання наслідків завезення // ЗНіСО.- М., 1995.-№2.-С.1-4.
- Воскресинці В. А. Актуальні проблеми виявлення та профілактики малярії [Текст] / В.
- А. Воскресинці // Медична статистика і оргметодработа в установах
- охорони здоров’я. – 2019. – № 9. – С. 74-78.
- Литвинов, С. К. Вакцинація проти малярії: реальність і перспективи [Текст] / С. К.
- Литвинов, А. М. Бронштейн, Е. Н. Морозов // Епідеміологія та інфекційні хвороби. –
- 2017. – № 3. – С. 153-156.
- Лисенко, А. Я. Малярія: паразитології, епідеміологія, профілактика і імунітет: Центр. ін-т удосконалить. лікарів: лекція / А. Я. Лисенко, А. Е. Бєляєв. – М.: ЦОЛІУВ, 1981. – 42 с.
шляхи зараження
Вище ми злегка торкнулися цієї теми, тепер зупинимося на ній детальніше. Особливо корисна інформація буде для туристів, які збираються відправитися в місця проживання малярійних комарів. У медицині виділяють три основні групи шляхів передачі інфекції:
- Зараження при укусі комахи. Найбільш поширена причина. Інфікування відбувається в результаті впорскування в кров теплокровного істоти паразита з роду плазмодіїв. Першим носієм вірусу є комар, який переносить його другого носія, наприклад, людині. Симптоми малярії після укусу комара проявляються через кілька днів.
- Трансплацентарний шлях (або внутрішньоутробний). Передається клінічна форма захворювання через плаценту, тобто від інфікованої вагітної жінки до дитини. Дана причина не є поширеною в місцях, де малярійні комарі не живуть. Це пов’язано з тим, що майбутні матусі бережуть себе і не подорожують в небезпечній місцевості. Але якщо мова йде про країни, де комах такого роду предостатньо, трансплацентарний шлях зараження – не рідкісне явище. Малярія передається, якщо жінка захворіла при носінні плода, або завагітніла вже після потрапляння інфекції в організм.
- Парентеральний шлях передачі хвороби. Суть полягає в передачі інфекції від хворої до здорової людини. Досить часто це відбувається в результаті переливання крові.
Варто зазначити, що інших причин зараження не існує. Даний вірус не передається повітряно-крапельним шляхом, адже збудники розташовуються в клітинах крові.
Диференціальна діагностика
Диференціальна діагностика малярії повинна проводитися з іншими хворобами, що перебігають з високою температурою. Наприклад, висипний тиф, малярія мають деяку схожість клінічної картини, але є відмінності, які дозволять провести правильну діагностику.
Особливості висипного тифу:
- викликають мікроорганізми рикетсії;
- переносять воші і блохи;
- швидкий підйом температури протягом доби, жар тримається 4-5 днів;
- плямиста рожевий висип на шкірі живота, висипання на бічних поверхнях тулуба;
- відсутність ознобу;
- мелкоточечние крововиливи на шкірі.
В діагностиці застосовуються серологічні методи, так як рикетсії виділити з крові дуже складно. Лабораторні тести стають позитивними на другому тижні захворювання (РСК і реакція Вейля-Фелікса).
Малярія – серйозне захворювання, небезпечне рецидивами та ускладненнями. Потрібно знати, як виявляється малярія, і, помітивши перші ознаки, відразу звернутися до інфекціоніста, провести повноцінні лабораторні дослідження. Лікування протималярійними препаратами повинно бути розпочато якомога раніше. При наявності ускладнень допомогу нададуть фахівці відповідного профілю – кардіологи, неврологи, гематологи.
історичні відомості
Малярія відома з найдавніших часів. У XVIII столітті італійцем Ленчізі була висунута теорія походження малярії в результаті шкідливих випарів боліт (болотна лихоманка – її друга назва). Вперше збудник малярії плазмодій був відкритий і описаний в 1880 році Ш. Лавераном (Алжир). Завдяки розробленому в 1891 році Д. Л. Романовським (Україна) методу забарвлення із застосуванням метиленової синьки і еозину було ретельно вивчено будову малярійного плазмодія. У 1898 році Р. Зростання (Англія) вивчив цикл розвитку плазмодіїв в тілі комара і довів роль комарів роду Anopheles в передачі захворювання. У 1948 – 1954 роках було встановлено, що крім форм плазмодіїв, що розвиваються всередині еритроцитів, існує також тканинна форма. Вперше в 1926 році був синтезований плазмохін, а далі акрихін, бігумаль і хінріцід, що застосовуються при лікуванні малярії.
імунітет
Перш ніж перейти до діагностики захворювання і його лікування, трохи поговоримо про імунітет організму. Як відомо, після перенесення тяжкої хвороби у людини формується певний захист. Тому повторне інфікування в короткі терміни малоймовірно. Що стосується малярії, це захворювання є одним з винятків.
Всі ми знаємо, наскільки важливо мати міцний імунітет. Кожна людина може цього домогтися, якщо правильно харчуватися, займатися спортом і т. Д. Власний імунітет до малярії у людини дуже повільно формується, причому в більшості випадків він неефективний. Іншими словами, організм не може захиститися від чергового зараження. Є ймовірність рецидиву в короткий час.
Імунітет від розглянутого захворювання оформляється тільки після перенесення інфікування кілька разів. Інтервали між зараженнями повинні бути невеликими, і щоб хвороба тривала не менше двох років. Вироблений таким чином імунітет стає специфічний не тільки до етапів захворювання, але і до типу плазмодія. Клінічна картина і симптоми малярії після укусу комара у дорослого сильно полегшуються, прогноз стає більш втішним. Вчені вважають, що слабка відповідь захисної системи організму пов’язаний з тим, що збудник захворювання живе в клітинах організму, надаючи згубний вплив на імунітет. Тому виробити його так складно, доведеться перенести дуже багато.
лабораторні методи
У діагностиці важливо встановити циклічність інфекційного процесу з наявністю характерних нападів, часто проходять самостійно. Крім знань, як виглядає малярія клінічно, потрібно орієнтуватися в лабораторних методах діагностики малярії.
Лабораторна діагностика малярії включає в себе виявлення паразита і імунологічних зрушень в крові, які він викликає. Також важливі загальний і біохімічний аналізи.
Загальний аналіз і біохімія крові
Відзначається недокрів’я – зниження кількості еритроцитів і гемоглобіну. Можливий запальний зсув формули зі значним збільшенням кількості лейкоцитів, лімфоцитоз. Пізніше розвиваються лейкопенія, зменшується кількість тромбоцитів.
В біохімічному аналізі – збільшення деяких запальних ферментів у відповідь на впровадження паразитів, збільшення білірубіну, креатиніну, зниження глюкози і згортання.
Але ця лабораторна діагностика малярії не специфічна, такі зміни можуть спостерігатися при багатьох інших хворобах.
Основний метод діагностики – виявлення в крові плазмодія, не менш важливо визначення антитіл до нього і фрагментів ДНК паразита.
виявлення паразита
Мазки крові дають можливість визначити вид збудника. Це допоможе лікарю при призначенні лікування та визначенні прогнозу. Якщо немає впевненості у визначенні виду збудника, потрібно лікувати як тропічну малярію.
Лабораторна діагностика малярії в обов’язковому порядку повинна включати дослідження товстої краплі крові. У цьому аналізі збудника виявити легше, ніж в тонкому мазку, так як еритроцити розташовуються в кілька шарів, концентрація паразитів значно вище.
імунологічні методи
Якщо найпростіших в крові мало і мікроскопія мазка була негативною, для діагностики малярії використовуються імунологічні методи. Вони більш складні і дорогі.
Використовується ПЛР – полімеразна ланцюгова реакція, що виявляє ДНК плазмодіїв. Лабораторна діагностика малярії також повинна включати в себе тест RDT, який вже через півгодини визначить наявність антитіл, вироблених організмом у відповідь на впровадження інфекції. Також використовується непряма реакція імунофлуоресценції.
Всі методи лабораторної діагностики цього паразитарного захворювання бажано використовувати в повному обсязі. Брати аналізи можна в будь-який період інфекційного процесу, так як паразити постійно циркулюють в крові.
Лабораторна діагностика малярії не вичерпується одноразовим негативним результатом. Особливо складно буває зафіксувати в крові збудника тропічної форми. При наявності насторожують симптомів і негативних аналізах всі можливі методи дослідження необхідно повторити. Забір крові в сумнівних випадках потрібно проводити кілька разів на добу протягом декількох днів.
Здавати аналізи необхідно на початку лікування, щоб контролювати його ефективність. Якщо плазмодії виявляються на четвертий день терапії, збудника можна вважати несприйнятливим до препарату. В цьому випадку в лікувальну тактику повинні бути внесені корективи.
Лабораторна діагностика малярії повинна проводитися максимально рано у осіб з лихоманкою незрозумілого походження, які приїхали з ендемічних місцевостей.
КОНТРОЛЬ
Заходи з контролю поширення малярії виявляються ефективними тільки в тому випадку, коли вдається перервати ланцюжок передачі збудника: заражена людина – комар-переносник – сприйнятливий до інфекції людина. Малярія передається різними видами комара роду Anopheles
, Кожен з яких має характерні ареали проживання, особливості поведінки і годування. Більша частина комарів харчується вночі. Це послужило джерелом поширеної думки про «шкідливість» нічного повітря поблизу водойм. У різних географічних зонах мешкає бл. 25-30 видів комарів, здатних передавати малярійного плазмодія; в США поширені
A
.
maculipennis
і
A
.
punctipennis
;
A
.
gambiae
найчастіше зустрічається в Заїрі, в долині річки Конго; на території України виявлено понад десяти видів переносника.
Заходи щодо обмеження чисельності комарів-переносників спрямовані на знищення їх личинок, які мешкають в підповерхневому шарі тихих водойм (тіло личинки розташовується під водою, а т.зв. дихальце висовується назовні). З цією метою проводять осушення заболочених місцевостей, наносять масляну плівку на поверхню водойм, розпорошують інсектициди, розводять дрібних риб, що харчуються личинками комара.
У місцях, де такі заходи не проводяться, слід користуватися відлякують комах засобами. Однак репеленти забезпечують неповну і нетривалу захист. Більш ефективні т.зв. «Живі приманки», тобто розміщення домашніх тварин неподалік від житла (зазвичай на краю селища), а також захисні екрани, сітки та спеціальний. Такі заходи особливо важливі у нічний час, коли комарі вилітають годуватися.
У північних районах Австралії, ендемічних з малярії, сприйнятливі до цього захворювання переселенці використовували ще один спосіб профілактики. Місцеве населення було відносно імунним до малярії і в той же час служило джерелом інфекції, так як малярійні паразити з їх крові могли передаватися через комарів сприйнятливою частини населення. Тому загони «новачків» і місцевого населення розташовувалися і пересувалися на відносно безпечному (недоступному для нічного перельоту комарів) відстані один від одного.
Черноводная лихоманка
(Гемоглобінурійная лихоманка) – нечасте, але важке ускладнення малярії, зазвичай злоякісної триденної малярії; зустрічається переважно в осіб білої раси (особливо у брали хінін). Для черноводной лихоманки характерні швидке, масивне руйнування еритроцитів і порушення функції нирок. Вона розвивається після декількох нападів малярії, проявляючись раптово різким підйомом температури, надзвичайної слабкістю або навіть колапсом. У сечі з’являється велика кількість альбуміну (в нормі він відсутній), а також гемоглобіну, що додає їй темно-коричневий або темно-червоний колір (звідки і назва синдрому). У разі повного порушення функції нирок настає смерть. Механізм розвитку черноводной лихоманки точно не встановлено, але найчастіше вона розглядається як алергічна реакція на малярійних паразитів.
Лікування включає абсолютний спокій, переливання крові, використання протималярійних препаратів. Хінін допомагає лише в окремих випадках, а іноді робить негативний ефект.
поширення малярії
Захворювання носить глобальний характер – 40% населення світу живе в країнах з високим рівнем розповсюдження даного вірусу. Щорічно реєструється близько 200 мільйонів нових фактів інфікування. Смертність від малярії досягає 430 000 випадків на рік (дані за 2017 г.). Малярія займає сумне третє місце за смертністю після таких інфекційних захворювань, як пневмонія і туберкульоз.
В світі
Захворювання поширене більш ніж в 100 країнах світу. До групи високого ризику входять всі райони Африки на південь від Сахари (до 90% випадків зараження), а це – понад 50 держав. Інші великі вогнища інфекції – Індія, Шрі-Ланка, Бразилія, В’єтнам і Колумбія.
У яких ще країнах поширена малярія? Мандрівникам і людям, часто бувають за кордоном, треба знати ці регіони:
- весь африканський континент – Конго, Ангола, Нігерія, Танзанія, Камерун, Заїр, Сомалі, Судан та інші;
- Таїланд;
- Філіппіни;
- Китай;
- Камбоджа;
- Іран;
- Ірак;
- Карибські острови;
- Афганістан;
- Бангладеш;
- Таджикистан;
- Індонезія;
- Гайана;
- Північна Корея;
- Саудівська Аравія;
- Папуа Нова Гвінея;
- Мексика;
- Соломонові острови.
У країнах СНД
Реєструється спалаху захворюваності на малярію і в країнах СНД. Стійкі природні осередки інфекції існують в Вірменії, Казахстані, Грузії, Узбекистані і Україні – це країни, які відносяться до територій з високим ризиком повернення малярії. Активна міграція населення і наявність переносника створюють реальні умови для поширення хвороби.
Щорічно практично в кожній країні, що входить в СНД, реєструються від одиничних до декількох сотень завезених випадків інфекції з ендемічних з малярії країн.
В України
Малярія в України щорічно реєструється практично в кожному регіоні. Всі випадки є привізними з епідемічних країн, що створюють ризик формування місцевих осередків інфекції.
Так, в 2019 році хвороба діагностована у 100 чоловік в 36 суб’єктах Української , з них у 2 дітей до 17 років. У 2017 році захворюваність дещо знизилася до 93 випадків у 30 суб’єктах, з них у 3 дітей. Більшість людей заразилися в країнах Африки – близько 70%, а також Індії – 18%. Решта з Афганістану, Гайани, Океанії. З 93 випадків 5 закінчилися летальним результатом в зв’язку з пізньою діагностикою захворювання.
лікування захворювання
Про те, як впоратися з малярією, знає тільки лікар. При появі перших ознак краще звернутися до терапевта. Якщо діагноз підтвердиться, то терапію призначатиме, швидше за все, інфекціоніст. Перед лікуванням фахівець обов’язково проведе систематичний аналіз крові, щоб вибрати найбільш ефективний шлях вирішення проблеми. Варто зазначити, що процес одужання відбувається строго в умовах стаціонару.
Боротьба з інфекцією передбачає досягнення одночасно кількох цілей:
- усунути збудника, зупинити його розвиток;
- не допустити ускладнень;
- не допустити летального результату;
- провести профілактику для того, щоб паразит не “звикав» до лікарських препаратів.
При виконанні цих умов вірус відступить, і пацієнт продовжить нормальне життя. Лікування проводиться в основному медикаментами. Є також рекомендації по догляду за хворими і система правильного харчування. Тільки в комплексі різні методи терапії здатні дати позитивний результат.
Клінічна картина періодів
Початковий період, тобто інкубаційний, практично ніяк себе не проявляє. У міру переходу в гостру стадію, у хворого можуть проявлятися такі ознаки захворювання:
- різка зміна періоду ознобу лихоманкою;
- підвищене потовиділення;
- частковий ціаноз кінцівок;
- підвищений артеріальний тиск;
- прискорений пульс, важке дихання.

У хворого може проявитися підвищене потовиділення
Після закінчення нападу температура хворого може вирости до 40 градусів, шкіра стає сухою і червоною. У деяких випадках може спостерігатися порушення психічного стану – людина знаходиться то в збудженому стані, то впаде в безпам’ятство. Можуть з’являтися судоми.
При переході у вторинний період розвитку патології хворий заспокоюється, його стан дещо покращується, і він може спокійно заснути. Такий стан спостерігається до наступного нападу лихоманки. Варто зазначити, що кожен напад і розвиток нового періоду перебігу хвороби супроводжується рясним потовиділенням.
На тлі таких нападів спостерігається збільшене стан печінки або селезінки. В цілому на інкубаційний період припадає до 10-12 таких типових нападів. Після цього симптоматика стає менш вираженою і починається вторинний період захворювання.
При відсутності лікування практично завжди настає рецидив і не виключається летальний результат.
Що таке малярія
Під малярією розуміють групу трансмісивних інфекційних захворювань, які супроводжуються лихоманкою, збільшенням селезінки і печінки, типовим зміною картини крові.
Історія малярії налічує понад 50 000 років. Офіційною батьківщиною захворювання є Західна і Центральна Африка. В результаті молекулярно-генетичного аналізу визначено, що предком плазмодія – збудника інфекції, було свободноживущее найпростіше, здатне до фотосинтезу. Надалі вони адаптувалися до перебування в кишечнику водних безхребетних, а потім в личинках комах. Таким чином, найпростіше пристосувалося до життєвого циклу в оргазмах двох господарів. З настанням ери людини з’явилися малярійні паразити, життєвий цикл яких проходив в організмі людей і комарів. Цю теорію підтверджують розкопки скам’янілості стародавніх комах зі слідами паразитів, вік яких склав понад 30 млн років.
малярійний плазмодій
Збудником малярії є плазмодії – паразитичні найпростіші роду Plasmodium, які потрапляють в кров людини після укусу малярійного комара. Викликають малярію 5 видів плазмодій – Pl. falciparum, Pl. vivax, Pl. ovale, Pl. malariae і Pl. knowlesi. Останній вид виділено недавно і характерний для Східної Азії. Більше поширені плазмодії Pl. falciparum – до 90% випадків зараження малярією викликають ці прості.
Які саме комарі переносять малярію? – смертельно небезпечна хвороба передається через укус самки роду Anopheles. Розвиток плазмодіїв в їх організмі залежить від зовнішньої температури, яка повинна бути не нижче 16-19 ° C, а також адаптивності до переносники. Сезон передачі інфекції теж залежить від клімату – в Африці він круглогодічен, в субтропіках – в літні, осінні місяці. Комарі, що впали в зимову сплячку, навесні вже незаразних, так як в їх організмі в цей час гинуть спорозоїти – репродуктивна форма життєвого циклу малярійного плазмодія, здатна до безстатевого розмноження, яка при укусі зі слиною комара потрапляє в кров людини.
Джерело інфекції малярії – хворі і носії, в крові яких є гаметоцити – статеві клітини плазмодій готові до розмноження (спорогоніі) в організмі комара. І хворий, і носій заразні для комахи протягом усього періоду перебування гаметоцитов в їх крові. При триденної, чотириденної і овалі-малярії гаметоцити присутні в крові з початку хвороби і зникають одночасно з шизонтами – еритроцитарними формами плазмодія. При тропічній формі гаметоцити виявляються в крові на 7-10 дні від початку нападів і після зникнення шизонтів залишаються там ще 1,5-2 місяці. Людина для малярійного плазмодія є проміжним господарем, оскільки в його організмі паразит проходить тільки безстатеве розподіл. Основним господарем для плазмодія є комар, в організмі якого відбувається його статеве розмноження.
Провідне епідеміологічне значення мають хворі малярією – люди з вираженою паразітеміей і слабкою напруженістю імунітету. Паразитоносіїв відрізняються більш сформованим антипаразитарним імунітетом – в їх крові циркулюють антитіла, що блокують розвиток гаметоцитов.
Найбільш схильні до зараження діти, поверхня тіла яких доступна для укусу комара. У них тонка, м’яка шкіра, вони не використовують дезодоранти та інші засоби, що відлякують комах, багато часу проводять на вулиці.
ДІАГНОЗ І ЛІКУВАННЯ
Після обстеження хворого і збору анамнезу (даних історії хвороби) лікар призначає аналіз крові. В цьому випадку краплю розведеної крові наносять на скло у вигляді товстого мазка, фарбують і досліджують під мікроскопом. Якщо виявляються малярійні плазмодії, то їх досить легко підрахувати, знаючи число особин в поле зору і кратність розведення проби крові.
У тонкому мазку крові, пофарбованому за методом Гімза, можна ідентифікувати вид плазмодія, що з’явився причиною хвороби. При триденної малярії, спричиненої P. vivax
, В препаратах периферичної крові всередині еритроцитів видно шизонти в формі кільця і амебоподобний форми, а також гаметоцити. Крім того, виявляються окремі особини плазмодія, що піддаються поділу, а іноді і зруйновані еритроцити, оточені мерозоїтів. При чотириденної малярії в препаратах крові спостерігаються ті ж стадії розвитку плазмодія, але окремі особини у
P
.
malariae
більше, ніж у
P
.
vivax
, І відрізняються від останніх за формою і характером фарбування. Коли збудник малярії –
P
.
falciparum
, В забарвлених препаратах шизонти присутні лише в формі кільця, якщо тільки кров не була взята у хворого незадовго до його смерті. Інші стадії розвитку збудника в препаратах периферичної крові зазвичай не видно: їх вдається виявити лише в еритроцитах, прикріпилися до стінки капілярів.
Для лікування малярії використовують різні препарати, які можуть попереджати напади малярії, швидко купірувати симптоми розпочатого нападу або повністю знищити збудника. Серед них найбільш відомі хлорохин, хінін, мефлохин, примахин і хінакрін гідрохлорид, що випускається також під назвами атабрін і акрихін. Особам, які планують подорож або тривале проживання в ендемічних з малярії районах, рекомендується регулярно приймати протималярійні препарати, наприклад хлорохін.
Хлорохін (делагіл)
Хлорохін широко застосовується при лікуванні малярії. Будучи гематошізотропние препаратом, Хлорохін руйнує малярійні плазмодії, що проходять свій цикл розвитку в еритроцитах, купірує напад малярії.
У разі розвитку стійкості паразитів, що спостерігалося в ряді Африканських країн, замість хлорохіном лікування рекомендується проводити мефлохіну або хініном за схемою, яка застосовується при лікуванні неускладненій малярії.
Скоро на фармакологічний ринок надійде новий препарат Pyronaridine, клінічні випробування якого знаходяться на завершальному етапі. Їм планується замінити хлорохін, застосовуваний при лікуванні тропічної малярії з неускладненим перебігом і комбінований препарат Chlorproguanil / Dapsone в якості альтернативи препарату Sulphadoxine / Pyrimethamine.
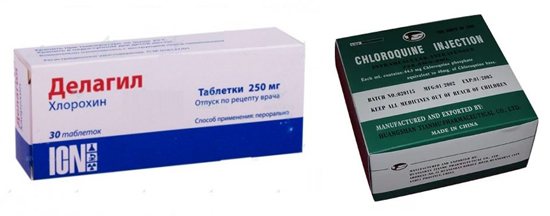
Рис. 7. Хлорохін є гематошізотропние препаратом. Він руйнує малярійні плазмодії, що проходять цикл розвитку в еритроцитах, купірує напад малярії.
Акрихин
Акрихин є синтетичним замінником хінін. За ефективністю Акрихин поступається хінін, але переноситься краще. При прийомі препарату шкіра і слизові оболонки набувають жовте забарвлення, яка зникає після припинення прийому цих ліків. У випадках передозування розвиваються «акрихін психози». Акрихин надає згубну дію не тільки на малярійні плазмодії, але і на лямблії і деякі види глистів.
Препарат впливає на шизонти і не робить помітного впливу на гаметоцити і тканинні форми паразита. Приймається всередину і внутрішньом’язово.
Особливості зараження людини
Анофелеси, до роду яких відноситься малярійний комар, живуть практично на всіх континентах, за винятком територій, клімат яких дуже суворий, – Антарктиди, Крайньої Півночі і Східного Скандинавії.
Проте, малярію викликають тільки ті представники роду анофелесов, які мешкають в південних широтах, оскільки переносяться ними плазмодії здатні вижити тільки в теплому кліматі.
За допомогою зображення ви дізнаєтеся, як виглядає малярійний комар.

«За даними ВООЗ, 90% випадків зараження зареєстровано в Африці».
Анофелеси відносяться до кровосисних комах. Тому малярія вважається захворюванням трансмісивною етіології, тобто інфекцією, яка передається кровососущими членистоногими.
Трансмісивний механізм передачі інфекції передбачає такі етапи:
- Під час укусу інфікованої людини малярійний комар разом з кров’ю отримує статеві форми паразита.
- Деякий час збудники інфекції знаходяться в шлунку комара, поступово перетворюючись в спорозоїти плазмодій.
- Нові паразитичні форми мігрують в слинні залози комара, після чого разом зі слиною передаються черговій жертві в момент укусу.
плазмоцід
Плазмоцід відноситься до групи гамонтотропних препаратів, надає згубну дію на гаметоцити все видів малярійних плазмодіїв. Застосовується в поєднанні з хініном, акрихін або Бігумаль. При передозуванні лікарського засобу виникає головний біль і біль в епігастрії, парестезії, поліневрит, мозочкова атаксія, невралгія трійчастого нерва і атрофія зорового нерва. Захворювання зорового нерва і сітківки ока, енцефаліт і менінгоенцефаліт, навіть перенесені в минулому, є основними протипоказаннями до призначення препарату.
Епідеміологічні відмінності
Життєвий цикл анофелесов проходить поблизу водойм, де комар відкладає яйця і з’являються личинки. З цієї причини малярія поширена в перезволожених і заболочених районах. Підйом захворюваності може спостерігатися в періоди сильних дощів, які прийшли на зміну посусі, а також в результаті міграції населення з епідеміологічно неблагополучних регіонів.
Ступінь інфікування визначається кількістю укусів заразних комарів на рік. У країнах Південно-Східної Азії цей показник рідко досягає одиниці, тоді як жителі тропічної Африки можуть піддаватися нападу комах-переносників понад 300 разів на рік.
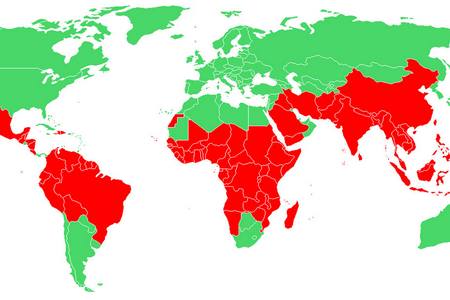
Як і багато інфекційних хвороб, епідемії і гострі спалахи малярії найчастіше фіксуються в ендемічних районах або у віддалених територіях, де у людей немає доступу до необхідних ліків.
Щоб знизити рівень захворюваності, сучасна епідеміологія рекомендує вакцинацію людей, які проживають в болотистій місцевості, де зазвичай поширена хвороба.
Періоди розвитку і симптоми
Існує чотири види захворювання і у кожного з них свої періоди розвитку.
триденна малярія
Інкубаційний період триває 10-12 днів, а при інфікуванні брадіспорозоітамі, тобто «сплячими» плазмодіями, – 6-12 місяців. Продромальний явища виникають в кінці інкубації у вигляді незначного ознобу, головного болю, розбитості, нудоти.
Клінічні картина – характерний гострий початок, 5-7 днів триває ініціальна (початкова) лихоманка. Далі, типові симптоми з чергуванням нападів через одну добу, які розвиваються в першій половині дня з чіткою зміною ознобу, поту і спека – від 2 до 12 годин. Після 2-3 нападів збільшується селезінка з печінкою. Помірна анемія розвивається на 2-3 тижні.
Характерні ближні і віддалені рецидиви. Тривалість хвороби – 2-3 роки.
Овалі-малярія
Клінічна картина схожа з триденної формою, але протікає легше. Інкубаційний період триває від 11 днів до 6-18 і більше місяців. Продромальний явища не характерні.
Клінічні симптоми – типові напади лихоманки, як і при триденної малярії, але у вечірній час. Вірогідні ближні і віддалені рецидиви.
Тривалість хвороби – 3-4 роки, можливі затяжні форми до 8 років.
чотириденна малярія
Інкубаційний період протікає 25-40 днів. Продромальний явища не характерні.
Клінічні симптоми – напади лихоманки через 2 дня. Печінка і селезінка збільшуються незначно. Анемія розвивається рідко, паразитемия низька. Плазмодії знаходяться в крові, йде неактивний процес еритроцитарної шизогонії. Формується нефротичнийсиндром з повільною, але має місце прогресією – набряки, гіпертонія, білок в сечі. Чотириденна малярія частіше виникає у дітей.
Характерні ближні і віддалені рецидиви. Тривалість хвороби – від 4 до 50 років – це хронічна малярія.
Тропічна малярія
Інкубаційний період складає від 7 до 16 діб. Продромальний явища виникають в кінці інкубації у вигляді головного, суглобового болю, нездужання, втоми, нудоти, втрати апетиту, незначного ознобу.
Спочатку лихоманка носить неправильний характер – немає типових симптомів нападу, мало виражений озноб. Гарячковий період затягується до 40 годин, температура знижується без явного потовиділення. Мають місце головні, суглобові болі, сплутаність свідомості, судомний синдром, безсоння. Часто розвивається гепатит з холем, відзначаються респіраторні явища – бронхіт, бронхопневмонія, виражені болі в животі, нудота, порушується робота нирок. Характерні ближні і віддалені рецидиви. Тривалість хвороби – від 6 місяців до 1 року.
При цій формі малярії, з огляду на нетиповою клінічної картини, часто ставлять помилкові діагнози.
наслідки
Існують численні наслідки малярії. Вони можуть виникати як в гострому періоді хвороби (тобто в стадії ранніх проявів), так і після.
Наслідками малярії є:
- Токсичний шок. При цьому відзначається ураження життєво важливих органів, таких як печінка, нирки, легені. При шоці в першу чергу падає артеріальний тиск, іноді доходячи до 50 – 40 міліметрів ртутного стовпа (при нормі від 90 до 120). Розвиток гіпотензії пов’язано як з порушенням судинного тонусу (судини розширюються і тиск падає), так і з порушенням серцевої діяльності. При шоці дихання у пацієнтів стає поверхневим і непостійним. Основною причиною летальності в цей період є розвивається ниркова недостатність. Через різке зниження артеріального тиск відбувається гипоперфузия (недостатнє кровопостачання) ниркової тканини, в результаті чого розвивається ішемія нирок. Оскільки нирки виводять з організму всі токсини, то коли вони втрачають свою функцію, всі продукти обміну залишаються в організмі. Відбувається явище аутоинтоксикации, яке означає, що організм отруюється своїми ж продуктами обміну (сечовиною, креатинином).
- Малярійна кома. Як правило, є ускладненням тропічної малярії, але також може бути і наслідком інших форм малярійної інвазії. Це ускладнення характеризується стадійним, але, в той же час, швидкою течією. Спочатку хворі скаржаться на сильний головний біль, що повторюється блювоту, запаморочення. У них відзначається млявість, апатія і виражена сонливість. Протягом декількох годин сонливість посилюється, розвивається сопорозное стан. У цей період іноді відзначаються судоми, менінгеальні симптоми (світлобоязнь і ригідність м’язів), свідомість стає закручений. Якщо відсутня лікування, то розвивається глибока кома, під час якої артеріальний тиск падає, рефлекси пропадають, дихання стає аритмічним. Під час коми відсутня реакція на зовнішні подразники, змінюється судинний тонус і порушується температурна регуляція. Цей стан є критичним і вимагає реанімаційних заходів.
- Гострий масивний гемоліз. Гемолізом називається передчасне руйнування еритроцитів. У нормі життєвий цикл еритроцита становить близько 120 діб. Однак при малярії, через те що в них розвивається малярійний плазмодій, руйнування еритроцитів відбувається набагато раніше. Гемоліз є основним патогенетичним ланкою при малярії. Він є причиною анемії і безлічі інших симптомів.
- Гостра ниркова недостатність. Це наслідок обумовлено масивним руйнуванням еритроцитів і виходом з них гемоглобіну. Гемоглобін починає з’являтися в сечі (цей феномен називається гемоглобинурией), надаючи їй темне забарвлення. Стан ускладнюється зниженим артеріальним тиском. Ниркова недостатність при малярії проявляється олігурією і анурією. У першому випадку добова кількість сечі зменшується до 400 мілілітрів, а в другому – до 50 – 100 мілілітрів. Симптомами гострої ниркової недостатності є швидке погіршення стану, зниження діурезу, темне забарвлення сечі. У крові відзначається порушення водно-електролітного балансу, зрушення лужної рівноваги, збільшення числа лейкоцитів.
Які причини прояви захворювання?
Їх може бути кілька, найчастіше на них впливають такі фактори, як:
- Зниження імунітету.
- Велика кількість випитої кави, алкоголю, куріння.
- Сильні харчові отруєння.
- Постійний стрес, сильна перевтома організму.
- Роль відіграє і застуда, а також віруси, які є в організмі.
- Охолодження і перегрівання організму.
Існує маса факторів, що впливають на прояв такої хвороби. Відзначимо, що малярія заразна, може передаватися за допомогою поцілунків, дотиків. Щоб уникнути такої передачі хвороби повністю або викорінити її, необхідно вдаватися до лікування відразу ж після появи перших симптомів. Бажано мінімізувати контакти із зараженими людьми.
Рекомендуємо почитати: Збільшення губ гіалуронової кислотою і не тільки
Симптоми опісторхозу у людей
Опісторхоз вважається найпоширенішим захворюванням у людини, і являє собою велику проблему для організму. Опісторхоз – це паразитарне захворювання, яке вражає печінку і підшлункову залозу. Що ж точно собою являє опісторхоз у дорослих, симптоми і лікування цього захворювання, і як уникнути зараження?
причини описторхоза
Опісторхоз або гельмінтоз – це захворювання, яке провокується попаданням в організм шкідливих паразитів, таких як котяча або скандинавська двуустка. Зараження паразитом відбувається від хворої людини або тварини. При спорожнення сечового міхура, паразити потрапляють в землю і воду, де ними харчуються равлики.
Організм равлики служить ідеальним середовищем для розмноження паразитів, тому з яєць паразитів з’являються личинки, які в формі церкариев потрапляють у водойми. Ці личинки проникають в організм риб сімейства коропових. І вже від риб може заразитися людина, вживаючи її в їжу. Це відбувається в разі поганої прожарювання або посол риби. А також зараження може статися через погане промивання обробних інструментів, і їх використання для оброблення продуктів, які не проходять термічну обробку (наприклад, хліб, фрукти).
Потрапляючи в кисле середовище шлункового соку, капсула личинки руйнується, а сама личинка потрапляє в дванадцятипалу кишку. Саме тут відбувається остаточний розрив гиалиновой оболонки і потрапляння в жовчовивідні протоки, печінку і підшлункову залозу.
Слід докладніше ознайомитися про те, які симптоми присутні і як лікувати опісторхоз у дорослих, що дозволить попрощатися з цим паразитних захворюванням.
Стадії опісторхозу і їх симптоми
Симптоми опісторхозу безпосередньо залежать від індивідуальних особливостей організму і стадії розвитку хвороби (гострий і хронічний).
- Ознаки описторхоза при гострій стадії тривають протягом одного, двох місяців. Симптоми опісторхозу на гострій стадії включають в себе підвищену температуру, ломоту в суглобах і м’язах, а також висип по типу кропив’янки по кожному покрову. Крім цього, хворий відчуває явні симптоми інтоксикації: підвищену пітливість, нудоту, блювоту і головний біль. При фіброгастроскопіческом обстеженні описторхоза, діагностика показує ерозивний гастродуоденіт, слизова шлунка, і дванадцятипала кишка покрита виразками. А також до ознаками описторхоза у дорослих додаються симптоми захворювання легеневої тканини.
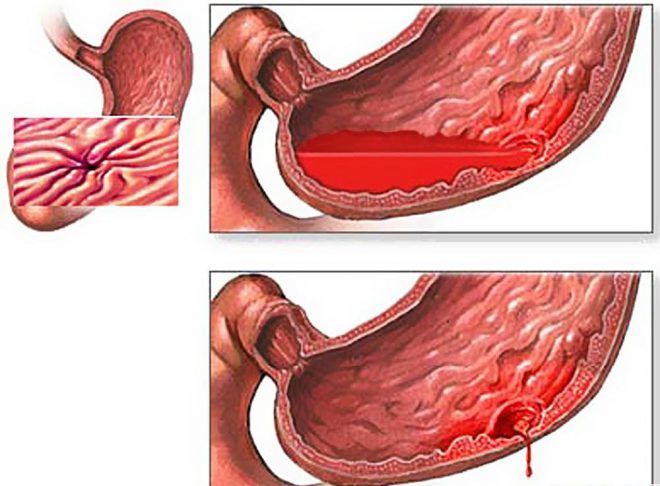
- Хронічний опісторхоз має велику тривалість, від 15 до 25 років. Люди, які страждають на опісторхоз, відчувають симптоми, які можуть проявлятися при захворюваннях хронічного холециститу, панкреатиту і гепатиту. Хворий скаржиться на посилені болю в правому підребер’ї, які схожі з жовчними коліками, при цьому біль може поширюватися на праву сторону грудної клітки.
При хронічному опісторхозу симптоми і ознаки, супроводжуються диспепсичним синдромом, больовими відчуттями при пальпації і дискінезією жовчного міхура.
діагностика опісторхозу
Опісторхоз у дорослих, симптоми і лікування допоможе визначити правильна діагностика хвороби. Вона заснована на вивченні причин захворювання і виявленні місця, де мешкають розповсюджувачі описторхоза (ендемічного вогнища). А також ретельний аналіз усіх лабораторних досліджень. Зрозуміти, як виглядає опісторхоз і які методи лікування він вимагає, можна за наведеними нижче даними.
- Проводження УЗД показують порушення функцій жовчовивідних шляхів, збільшення в розмірах жовчних проток і печінки.
- Загальний аналіз крові вказує на алергічні та запальні процеси, а біохімічний – на підвищену кількість білірубіну.
- Імуноферментний аналіз допомагає виявити антигени описторхоза.
- Аналіз фекалій допомагає виявити яйця паразитів.
Проведена вчасно діагностика, допоможе правильно визначити стадію захворювання і призначити раціональне лікування опісторхозу у дорослих.
Методи лікування паразитного захворювання
Щоб розуміти, як вилікувати опісторхоз, необхідно обов’язково пройти повне обстеження і здати всі необхідні аналізи, які допоможуть лікарю діагностувати захворювання і призначити необхідний курс лікування у жінок і чоловіків.
При лікуванні опісторхозу призначається певна схема лікування, що включає комплекс патогенетичної і етіотропної терапії. Вона ділиться на три етапи.
- Підготовчий етап включає в себе курс лікування, спрямований на купірування алергічних реакцій, зняття запального процесу жовчовивідних шляхів і шлунково-кишкового тракту, сприяє поліпшенню функціонування гепатоцитів і зняття інтоксикації.
- Другий етап – це прямий вплив на паразита, яке здійснюється за допомогою антигельмінтних засобів. Важливо в цей період не допустити передозування цими препаратами, так як масова загибель личинок провокує погіршення стану хворого. На другому етапі категорично забороняється застосовувати засоби народної медицини, що обумовлено посиленим навантаженням на печінку.
- Третій (реабілітаційний) етап включає в себе відновлювальні заходи, спрямовані на моторну і секретну функцію внутрішніх органів, які були вражені глистной інвазією.
Як при гострій стадії, так і в період хронічного перебігу хвороби, медики призначають антигістамінні препарати (супрастин, димедрол, тавегіл), хлористий кальцій і седативні ліки (препарати брому або валеріани). Крім цього, призначаються протизапальні препарати, такі як саліцилати, бутадіон, аскорутин. При відновному комплексі, призначаються препарати, які спрямовані на загальне зміцнення стану організму.
При затихання гострих проявів опісторхозу, доктор може призначити жовчогінні препарати. У їх список включаються: холензим, відвар кукурудзяних рилець і холосас.

При захворюванні на опісторхоз, симптоми і лікування повинні визначатися лікарем за допомогою медичних досліджень. В іншому випадку наявність гельмінтів в організмі можуть спричинити ускладнення, які проявляються наступними захворюваннями:
- жовтяниця;
- панкреатит;
- рак;
- гнійні запалення жовчовивідних шляхів;
- абсцес печінки.
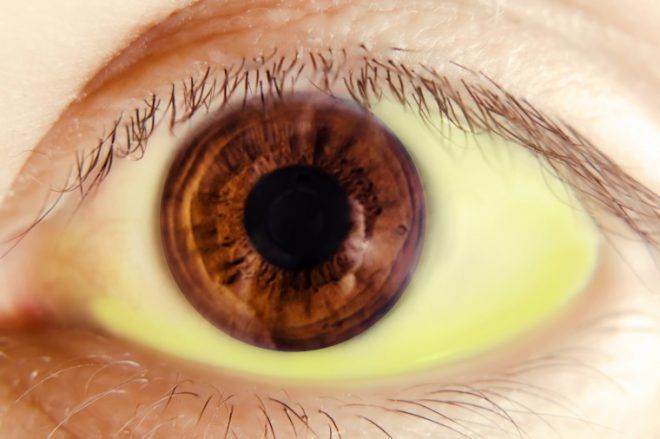
Вони рідкісні при гострій стадії опісторхозу, але при хронічній формі захворювання – це часте явище. Дуже важливо вчасно розпізнати ці ускладнення.
Усунення гельмінтів після лікування перевіряється при здачі повторних аналізів сечі і калу три або чотири рази. Одужання при такої хвороби, як гострий або хронічний опісторхоз, відбувається після повного виведення яєць паразита з організму людини.
Народні мудрості проти описторхоза
В курсі лікування опісторхозу, крім таблеток і різних терапій також використовуються народні засоби від опісторхозу. Вони повинні прописуватися в курсі спільно з медикаментозним лікуванням і суворо контролюватися лікарем. Лікування опісторхозу народними засобами відбувається за допомогою різних трав і продуктів, які мають лікарський вплив на організм людини.
- Квас з чистотілу послужить ефективним методом боротьби з паразитами. Для його приготування необхідно помістити склянку подрібненого чистотілу, загорнутого в марлю з шматочком кремнію, в трилітрову банку. Додати стакан цукру і столову ложку домашньої сметани, і залити вміст по вінця сироваткою. Квас настоюється протягом двох тижнів в темному місці кімнатної температури. Квас п’ється тричі на день.

- Ефективним природним компонентом також є кора осики. Водний екстракт цієї сировини використовується в складі фармакологічних препаратів, таких як популін і екорсол. Лікувальну настоянку також можна приготувати самостійно в домашніх умовах.

Необхідно подрібнити 20 грам молодої осикової кори і залити її двома склянками крутого окропу. Наполягати необхідно в посудині (термосі), що підтримує температуру протягом 12 годин. Перед прийомом вміст слід процідити і пити тричі на день за півгодини до їди. Курс лікування за допомогою осикової кори можна продовжувати дві, три тижні.
- У боротьбі з описторхозом також допомагає такий народний засіб, як лляне насіння в поєднанні з гвоздикою. Для приготування кошти необхідно перемолоти 500 грам лляного насіння і 50 грам харчової гвоздики в кавомолці. Отриманий порошок можна вживати як з їжею, так і окремо, запиваючи рідиною. Суміш приймається три дні по 25 грам, потім три дні перерва і т. Д.
- Реп’ях має сильні цілющими властивостями, які часто застосовуються в лікуванні опісторхозу. Для цього слід приймати по 30 мл свіжого реп’яхової соку вранці натщесерце.
- Позитивний вплив при описторхозе надають на організм соснові нирки, які заливаються в співвідношенні один до одного чистим спиртом. Засіб має настоюватися протягом десяти днів. Приймати потрібно до їжі по 50 мл щоранку. Термін прийняття необмежений, тому найчастіше приймається до повного одужання.

Різні трав’яні збори ефективно впливають на знищення паразитів, а також мають загальнозміцнюючу дію на весь організм.
- Звіробій. 10 грам сушеної трави заварюються склянкою окропу і настоюється півгодини. Проціджений настій п’ється по одній столовій ложці 4-6 разів на день.
- Кропива і кмин. Насіння кропиви і кмину приймають по одній чайній ложці 3-4 рази на день, запиваючи звичайною водою.
- Збір трав (полин, буркун, пижмо, кора жостеру). Чайну ложку суміші трав заварюється склянкою окропу протягом півгодини. Настоянка п’ється двічі в день після ранкового і вечірнього прийому їжі.
І також до народних методів відносять прийняття потрійного одеколону. В період лікування необхідно приймати по одній столовій ложці натщесерце. Деякі лікарі рекомендують цей метод при боротьбі з описторхозом, інші ж категорично забороняють, посилаючись на можливості нашкодити печінці і ниркам.
Дієта при описторхозе
Як лікувати опісторхоз також підкажуть дієтологи. Дієта є обов’язковим фактором при боротьбі з паразитами. Щоб прописати спеціальну дієту проти опісторхозу слід звернутися до фахівця, який врахує всі особливості організму.
Загальною умовою є виключення зі звичайного раціону жирного, смаженого, копченого, гострого, а також максимальне обмеження від солодкого і здобного. Слід віддати перевагу свіжим овочам і фруктам, а також їжі, приготовленої на пару.

Профілактичні методи від описторхоза
Профілактика, як і лікування опісторхозу в домашніх умовах вимагає особливої уваги. Щоб не заразитися цією хворобою потрібно уникати епідемічні осередки і дотримуватися всіх норм при обробці продуктів.
- Слід уникнути забруднених водойм, в яких можуть міститися яйця паразитів.
- Риба є першим джерелом зараження. Тому не слід пробувати або вживати сирої рибний фарш або цілу рибу. Але також не слід цим годувати домашніх тварин, так як вони також є переносниками яєць паразитів.
- Щоб не заразитися описторхозом слід дотримуватися правил термічної обробки при приготуванні риби.
- На погано оброблених інструментах можуть перебувати залишки паразитів. Тому потрібно мати окремі обробні інструменти для рибних продуктів.
- Необхідно суворо дотримуватися правил гігієни – мити руки з милом (краще всього господарським) після оброблення або іншої роботи з рибними продуктами.

Дотримуючись профілактичних заходів можна убезпечити від зараження паразитами організм і запобігти опісторхоз.
Будь-яке захворювання, особливо опісторхоз, може спричинити непоправні наслідки. Тому при найменших симптомах, необхідно відразу звернутися до лікаря. З підозрою на опісторхоз слід звернутися до терапевта, але найкраще допоможе з цією проблемою інфекціоніст.
Слід пам’ятати про всі профілактичні заходи, а також про своєчасне медичний огляд, який допоможе виявити хворобу на ранній стадії і спростити лікування хвороби.
хлоридин
Хлоридин (Піриметамін) виявляється крім противомалярийного антітоксоплазмоідное дію. Ефективний при малярії, викликаної Plasmodium falciparum, Plasmodium vivax і Plasmodium malariae. Володіє як гематошізотропние, так і гістошізотропние дією, позбавлений гамонтоцідно активності.
Препарат має цілу низку побічних дій: алергічний дерматит, нудота і болі в животі, блювота і діарея, безсоння, головний біль, депресія, епілептичні припадки, аритмія, гематурія, пригнічення кістково-кровообігу і ін. При тривалому застосуванні і отруєнні розвиваються більш грізні ускладнення.
діагностика
В ендемічних районах лікарі легко визначають малярію. Ознаки та симптоми яскраво виражаються, захворювання досить поширене. Щоб правильно поставити діагноз, доктору потрібно ретельно вивчити клінічну картину і підтвердити присутність інфекції в крові. Особливу увагу потрібно звертати на виникнення нападів під час ознобу, потовиділення і спека, а також збільшення внутрішніх органів.
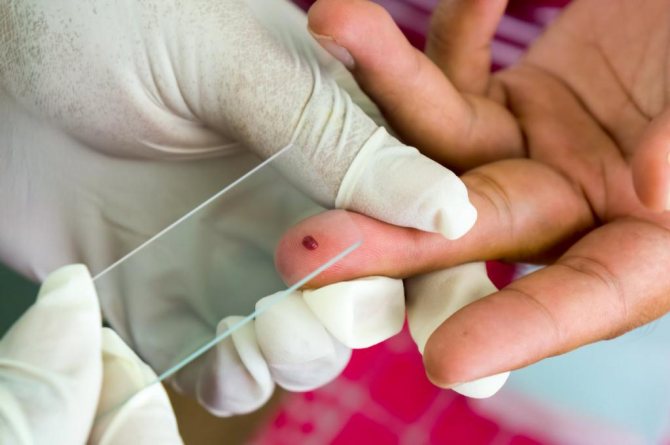
Варто відзначити, що після двох нападів, в крові спостерігається мало плазмодіїв, що ускладнює завдання їх виявлення. Після трьох таких ситуацій, кількість збудників значно збільшується. Для виявлення паразитів терапевт використовує метод мікроскопії краплі крові. Це робиться в інтервалі між нападами.
Аналіз крові ефективний в наступних випадках:
- якщо людина побувала в країні, де мешкають інфіковані комахи, за останні два роки;
- періодичне підвищення температури до тридцяти дев’яти градусів;
- у пацієнта виявляється лихоманка, разом з анемією;
- підвищується температура у людей, які пройшли через трансфузию.
Якщо цей метод в конкретній ситуації неефективний, фахівець вдається до інших способів, наприклад, діагностиці за імунологічними показниками крові. Методика добре себе проявила в якості додаткової. Іноді доводиться використовувати аналіз периферичної крові. Недоліком способу є той факт, що він здатний визначити тільки малярію тропічної форми за наявністю специфічних білків.
Малярія на губах
Це захворювання, по суті, не є малярією, так як причиною його виникнення є вірус простого герпесу. Однак в народі цю недугу прийнято називати саме так. Зовні він проявляється маленькими бульбашками, в яких є рідина. Симптоми малярії на губах носять, в основному, естетичний характер. Недуга проходить кілька стадій: спочатку з’являється пощипування, потім формуються бульбашки, після чого вони підсихають, утворюється кірка і відбувається загоєння. При тактильному дотику пацієнт відчуває несильно біль. Щоб впоратися з захворюванням, не обов’язково відвідувати фахівця.
Лікувати таку малярію рекомендується спеціальними мазями, наприклад, «ацикловір» або «Зовіракс». З народних засобів найбільш ефективними вважаються ялицеве масло і настоянка прополісу. Лікарські препарати в комплексі з нетрадиційною медициною значно прискорять процес відновлення. В цілому, на лікування малярії на губах йде близько тижня при правильному підході.
Відповіді на часті питання
- Чому малярія поширена в заболочених районах? У анофелогенних водоймах зі стоячою водою протікає одна з життєвих стадій малярійного комара роду Anopheles. Самки відкладають яйця у воду, які при сприятливих умовах дозрівають за 2-4 тижні.
- Які клітини крові людини уражаються при малярії? – еритроцити, що пояснює розвиток анемії.
- Чи можуть навколишні люди заразитися малярією? Це неконтагіозное захворювання, тобто при прямому і статевому контакті передача його неможлива.
- Чим пояснюється періодичність нападів малярії? Чергування лихоманки пов’язано з циклічністю і тривалістю еритроцитарної шизогонії – безстатевого розмноження плазмодіїв в еритроцитах з утворенням мерозоїтів – молодих форм паразита. Вони розривають еритроцитарні клітини, потрапляють в кров’яне русло разом зі своїми продуктами життєдіяльності та в цей час у людини починається напад лихоманки. Безстатеве розмноження плазмодіїв кожного виду відбувається через певний проміжок часу, циклічно. Паралельно йому розвивається лихоманка.
- Як проявляється хронічна малярія? – періодичними рецидивами, які змінюються тимчасової ремісії. Це пов’язано з активацією гіпнозоїти в печінці.
- Які види малярії в основному завозяться і реєструються на території? – тропічна і триденна.
- Які основні і другорядні переносники малярії в країнах СНД? З 100 видів малярійних комарів ендемічне значення мають кілька десятків. Найпоширеніший переносник малярії в усьому світі – Anopheles gambiae. У країнах СНД провідне епідеміологічне значення має вид комарів роду Anopheles – superpictus. Другорядне – maculipennis, messeae, melanoon, labranchiae, atroparvus, sacharovi, algeriensis, plumbeus, beklemishevi. Кілька видів комарів роду Anopheles поширене і в України – maculipennis, messeae, beklemishevi.
Що таке малярія в XXI столітті? – все ще серйозна і актуальна проблема людства. Діє кілька міжнаціональних програм ВООЗ, спрямованих на ліквідацію інфекції. Але глобальне потепління відкриває нові можливості для плазмодіїв і малярійних комарів. А також створює умови для поширення малярії по земній кулі активна міграція населення. Тому найкращий спосіб захисту від хвороби – це профілактика.
лікування
Всіх хворих з малярією госпіталізують в інфекційний стаціонар.
Етіотропне лікування малярії: «Хінгамін», «Хінін», «Хлоридин», «Хлорохін», «Акрихин», сульфаніламіди, антибіотики – «Тетрациклін», «Доксициклін».
- «Хінгамін» – широко застосовується протималярійних лікарський засіб, що викликає загибель плазмодіїв. Таблетки призначають хворим на малярію і використовують для профілактики інфекції. Приймати їх слід після їди протягом 5 днів. У важких випадках препарат вводять внутрішньовенно крапельно. Дітям «Хінгамін» призначають у вигляді внутрішньом’язових ін’єкцій дворазово з інтервалом в 6 годин. Щоб прискорити і посилити терапевтичний ефект препарату, його призначають разом з протизапальними і гормональними засобами.
- «Хлоридин» являє собою лікарський засіб, що надає шкідливу дію на різні форми плазмодіїв. Цей препарат є досить ефективним, але діє повільніше «Хінгамін». У важких випадках їх рекомендують приймати одночасно.
- «Хінін» – швидкодіючий протималярійний препарат, який впливає на всі штами плазмодіїв. Препарат вводять внутрішньовенно крапельно. Це необхідно для створення високої концентрації ліки в сироватки крові. Тривалість лікування «хінін» становить 7-10 днів. Якщо внутрішньовенне введення ліків стає неможливим, його вводять внутрішньом’язово або перорально. Лікування одним «хінін» часто буває недостатнім. У таких випадках його прийом поєднують з прийомом антибіотиків з групи тетрацикліну або інших протималярійних засобів.
Крім етіотропної терапії проводять симптоматичне і патогенетичне лікування, що включає дезінтоксикаційні заходи, відновлення мікроциркуляції, протинабрякову терапію, боротьбу з гіпоксією.
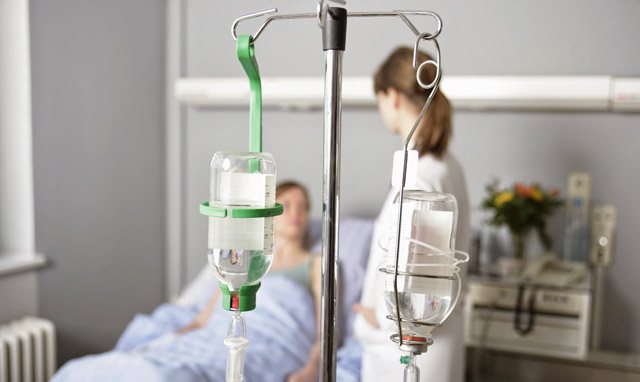
Внутрішньовенно вводять колоїдні, кристалоїдні, сложносолевие розчини, «Реополіглюкін», ізотонічний фізіологічний розчин, «Гемодез». Хворим призначають «Фуросемід», «Маннитол», «Еуфілін», проводять оксигенотерапію, гемосорбцію, гемодіаліз.
Для лікування ускладнень малярії використовують глюкокортикостероїди – внутрішньовенно «Преднізолон», «Дексаметазон». За свідченнями переливають плазму або еритроцитарної масу.
Хворим малярією слід зміцнювати імунітет. У щоденний раціон рекомендують додавати горіхи, сухофрукти, апельсини, лимони. Необхідно під час хвороби виключити вживання «важкої» їжі, а віддавати перевагу краще супів, овочевих салатів, каш. Слід пити якомога більше води. Вона знижує температуру тіла і виводить токсини з організму хворого.
Особи, які перенесли малярію, перебувають на диспансерному обліку у лікаря-інфекціоніста і протягом 2 років проходять періодичне обстеження на носійство плазмодіїв.
Народні засоби допоможуть прискорити процес одужання:
- Щоб знизити температуру, тіло хворого розтирають водою з додаванням оцту.
- У склянці з водою розчиняють чайну ложку меду і дрібку кориці, ретельно перемішують, кип’ятять, остуджують і п’ють. Це хороший засіб від малярії.
- Сухе листя базиліка заливають кип’яченою водою і настоюють три години. Отриманий настій проціджують і приймають двічі на день.
- Висушують кору верби, подрібнюють її і заливають окропом. Проціджують засіб через марлю і приймають тричі на день до їди.
- Заварюють висушену траву полину і приймають настій кілька разів на день.
- Для зміцнення імунітету готують засіб з води, соку лимона, цедри апельсина. Корисно пити натуральний сік граната, апельсина, абрикоса, грейпфрута.
Своєчасна діагностика і специфічна терапія скорочують тривалість хвороби і попереджають розвиток важких ускладнень.
Медикаментозне лікування
Конкретні лікарські препарати підбираються лікарем в кожному випадку індивідуально. Це залежить від перебігу захворювання, розвитку ускладнень, виду малярії і т. Д.
Найчастіше доктора виписують препарати наступних груп:
- Хінолілметаноли. Практично універсальне рішення, діє при малярії будь-якого виду, так як має ефективність у відношенні до збудника. Тобто препарати цієї групи позбавляють паразитів можливості руйнувати червоні клітини крові.
- Бігуаніди. Такі медикаменти призначаються зазвичай в тому випадку, якщо у збудника виробилася «звичка» до хініну. Досить ефективно діють на плазмодії тканинної стадії. Іноді ліки використовують для профілактики.
- Сульфони. При виявленні симптомів малярії виписують і ці лікарські препарати. Вони більше підходять для резерву. Коли застосування інших медикаментів неможливо, доцільно спробувати сульфони.

Дозування, поєднання медикаментів і інші тонкощі лікар визначає самостійно в залежності від конкретного випадку.
Форми і стадії малярії
Виділяють 4 види малярії у людини, і кожну з них викликають різні плазмодії.
- Триденна – збудник Plasmodium vivax.
- Чотириденна – Plasmodium malariae.
- Овалі-малярія – Plasmodium ovale.
- Тропічна – Plasmodium falciparum.
Кожна форма має особливості перебігу, але лихоманка, анемія, збільшення печінки і селезінки в різного ступеня вираженості характерні для всіх видів малярії.
Стадії розвитку малярії діляться на наступні:
- латентна або стадія інкубації;
- первинних гострих симптомів;
- вторинна;
- рецидивів.
Інкубаційний період малярії після укусу становить від 7 діб до півтора місяців. Перші ознаки виникають тільки на стадії еритроцитарної шизогонії.
Найяскравіший симптом малярії – це лихоманка, яка провокується викидом в кров чужорідних речовин із зруйнованих плазмодієм еритроцитів. Вона при малярії типова – повторювані з певною циклічністю напади з стадійним розвитком – озноб, жар, піт.
- Озноб триває від 30 хвилин до 2-3 годин. Хоча підвищується температура тіла людина не може зігрітися, кінцівки набувають синюшного відтінку, на дотик холодні. Пульс частішає, підвищується тиск, дихання поверхневе.
- При жарі температура тіла досягає 39-41 ° C, обличчя червоніє, на дотик шкіра стає гарячою і сухою. Людина неспокійний, відзначається марення, сплутаність свідомості, головний біль, можливі судоми.
- Швидке падіння температури при малярії супроводжується інтенсивним потовиділенням. Людина заспокоюється і засинає.
Після нападів збільшується розмір печінки і селезінки, в крові наростає анемія. Виникають дисфункції різних систем:
- серцево-судинної – явища міокардіодистрофії;
- кровотворної – лейкопенія, нейтропенія, гіпохромна анемія, лімфомоноцитоз, тромбоцитопенія;
- нервової – з’являються неврити, невралгії, мерзлякуватість, пітливість, мігрені;
- сечостатевої – нефрит, ниркова недостатність.
Інфекція загасає після 10-13 нападів, настає вторинний латентний період малярії. Якщо лікування було неефективним або неправильним, виникають рецидиви – ближні через 3 місяці, віддалені – через 6-9.
бігумаль
Бігумаль використовується як шизонтів-гамонтоцідно засіб при всіх формах малярії. Є малотоксичних препаратом, але до нього швидко розвивається лікарська стійкість. Бігумаль широко застосовується при лікуванні тропічної малярії. Рецидиви при його застосуванні зустрічаються не часто – у кожного десятого хворого. Препарат добре переноситься. Головний біль, нудота і поява в крові нейтрофільних мієлоцитів зустрічаються, але рідко. Бігумаль використовується як з лікувальною, так і профілактичною метою.
