ВІЛ, СНІД: ознаки, як передається, перебіг, діагностика, як лікувати
ВІЛ – це вірус, який атакує і руйнує імунну систему, відкриваючи ворота для інших інфекцій і хвороб.
Якщо ВІЛ-інфекцію не лікувати, то вона буде прогресувати до своєї останньої стадії – синдрому набутого імунодефіциту (СНІДу).
Але медицина не стоїть на місці і зараз є лікарські антиретровірусні препарати (АРВТ), які дозволяють людям з ВІЛ вести нормальне життя запобігаючи наступ СНІДу. З АРВТ ВІЛ-інфікований може жити так наче й немає у нього ніякого ВІЛ, правда, доводиться щодня приймати таблетки.
Згідно Kaiser Permanente дослідження, в період з 1996 до 2016 року розрив очікуваної тривалості життя ВІЛ-позитивних і ВІЛ-негативних скоротився з 44 до 12 років!
Всесвітня організація охорони здоров’я (ВООЗ) рекомендує, щоб людина, яка живе з ВІЛ, отримував лікування з початку постановки діагнозу для забезпечення висого якості життя. З середини 2017 року 20,9 мільйона чоловік у всьому світі отримували АРТ.
Що таке ВІЛ?
Вірус імунодефіциту людини (ВІЛ) – це вірус, який атакує тип T-імунних клітин, які називаються CD4-клітинами.
Ці білі кров’яні тільця рухаються по всьому тілу шукаючи помилки, аномалії і інфекції в клітинах. Коли ВІЛ вражає і впроваджується в клітини, він знижує здатність організму до боротьби з іншими хворобами.
Це підвищує ризик розвитку опортуністичних інфекцій і раку.
Однак, ВІЛ може себе і не проявляти в організмі ВІЛ-інфікованого дуже довго.
ВІЛ-інфекція – це довічна інфекція. Але, якщо людина регулярно приймає лікування від ВІЛ, то ризик розвитку супутніх хвороб, ускладнень, передачі ВІЛ іншим людям різко знижується.
Що таке СНІД?
СНІД – це остання стадія ВІЛ-інфекції. Як тільки ВІЛ-інфекція переходить в стадію СНІД, інфекції і рак обростають людини як гірлянди.
Без лікування, ВІЛ-інфекція переходить в стадію СНІД, тому що ВІЛ поступово руйнує імунну систему. Але, завдяки використанню АРВТ число випадків СНІДу в світі зменшується.
На 01 січня 2019 року загальна кількість заражених ВІЛ в України становить 1,3 млн. (1 326 239) осіб, проживають живих ВІЛ-інфікованих на території України 1. 007 369 чол.
У 2019 році в Українській померло від усіх причин 36 868 хворих на ВІЛ-інфекцію, що на 15,6% більше, ніж в 2019 р У 2000 році померли від СНІДу 208 осіб, в 2005 році – 1529, у 2010 році – 6784, в 2019 році – 12 540, в 2019 році – 15 520, в 2019 році – 18 577, в 2019 році – 31 898, в 2019 році – 36 868. (Росстат, довідка МФСЦ).
До кінця 2019 року в США близько 1 122 900 чоловік були інфіковані ВІЛ. СНІД було діагностовано у 18 160 чол.
Як бачимо, з кожним роком число померлих від СНІДу в збільшується. У той же час в світі в цілому число померлих від СНІДу знижується!
причини
ВІЛ передається через такі біологічні рідини:
- кров,
- сперма,
- вагінальна рідина,
- анальні секрети,
- грудне молоко.
Головними шляхами передачі ВІЛ є:
- анальний або вагінальне злягання з ВІЛ-інфікованим без бар’єрної захисту або без доконтактной профілактики (ДКП).
- використання спільно з ВІЛ-інфікованим шприців для введення психоактивних речовин, гормонів, стероїдів.
ВІЛ-інфікована жінка може передати ВІЛ своїй дитині під час вагітності, пологів і годування грудним молоком.
Ризик передачі ВІЛ через переливання крові надзвичайно низький в країнах, де вся кров перевіряється на ВІЛ і піддається карантинізації (використання крові тільки через 6 місяців після повторного негативного результату на ВІЛ).
Невизначених = Непередаваний
Для передачі ВІЛ біологічні рідини повинні містити достатню концентрацію вірусу. Якщо у ВІЛ-інфікованого невизначених рівень концентрації ВІЛ, то він нікого не може заразити навіть після потрапляння його біологічної рідини ВІЛ-негативного людині.
Невизначених – означає такий рівень концентрації ВІЛ, що діагностичні тести не можуть його визначити, «побачити». ВІЛ-інфікований може досягти невизначуваного рівня ВІЛ тільки, якщо він строго дотримується правильно призначеної лікарем схеми лікування.
Важливо підтвердження і регулярний моніторинг невизначуваного статусу, тому що даний статус не означає, що ВІЛ повністю зник з організму ВІЛ-позитивного.
Невизначених рівень залежить не тільки від дотримання режиму прийому препаратів, а й їх ефективність (адекватна, сучасна схема лікування).

Невизначених = Непередаваний
Прогресування до стадії СНІДу
Імовірність переходу ВІЛ-інфекції в СНІД у кожної людини індивідуальна і залежить від багатьох факторів:
- віку,
- опірності організму до ВІЛ,
- доступ до високоякісної медичної допомоги,
- присутність в організмі інших інфекцій,
- індивідуальна генетична стійкість до деяких штамів ВІЛ,
- лікарська стійкість ВІЛ (мутації, які роблять ВІЛ нечутливим до деяких ліків).
симптоми
У більшості випадків додаткове інфікування іншими бактеріями, вірусами, грибами або паразитами викликає більш важкі симптоми ВІЛ-інфекції, які схильні до прогресування в порівнянні з людьми зі здоровою імунною системою.
Правильна робота імунної системи захищає організм від важких наслідків інфекцій, ВІЛ порушує цю роботу.
Перші симптоми ВІЛ-інфекції
У частині ВІЛ-інфікованих симптоми можуть не з’являтися місяцями і навіть роками після зараження.
Однак, у приблизно 80% інфікованих ВІЛ людей розвиваються симптоми як при грипі, цей стан називається гострим ретровірусних синдромом. Він триває близько 2-6 тижнів після проникнення вірусу в організм.
Ранні сімпотми ВІЛ-інфекції:
- лихоманка,
- озноб,
- болю в суглобах,
- болю в м’язи,
- запалення горла,
- сильна пітливість, переважно вночі,
- збільшені гланди,
- червоний висип,
- безпричинно втома, втрата сил, стомлюваність,
- безпричинно втрата ваги,
- молочниця.

Нічна пітливість – один з ранніх ознак ВІЛ, але люди роками не звертають на це уваги.
Але ці симптоми також можуть з’являтися і при ураженні організму іншими вірусами, не тільки ВІЛ, тому що вони показують, що організм бореться з якимсь вірусом, але не показує яким.
Якщо у тебе з’явилися ці симптоми – це не означає, що у тебе ВІЛ, просто треба звернутися до лікаря-інфекціоніста для отримання медичної допомоги та здачі аналізів на ВІЛ та інші інфекції.
Безсимптомна ВІЛ-інфекція
У багатьох випадках, після гострого ретровирусного (гріпподобного) синдрому симптоми можуть не з’являтися дуже довгий час.
Але за цей час вірус не спить, а робить свою руйнівну роботу пошкоджуючи імунну систему і органи.
Без лікування перешкоджає множенню вірусу цей процес може тривати близько 10 років.
ВІЛ-інфікований нерідко не відчуває ніяких симптомів, відчуває себе добре і виглядає здоровим.
При належному і правильному лікуванні курсом АРВТ можна повністю придушити активність вірусу і запобігти катастрофічному ослаблення імунної системи.
Пізня стадія ВІЛ-інфекції
Без лікування ВІЛ неумалімо послаблює здатність організму боротися з інфекцією. Врешті-решт людина стає вразливим для широкого спектра серйозних захворювань. Настає остання стадія ВІЛ-інфекції – СНІД.
Симптоми пізній стадії ВІЛ-інфекції:
- затуманений зір,
- постійний пронос,
- сухий кашель,
- температура понад 37 ° C триває тижнями,
- нічні поти,
- постійна втома,
- утруднене дихання, задишка,
- тижнями запалені гланди,
- безпричинна втрата ваги,
- білі плями на мові або в ротовій порожнині.
У пізню стадію ВІЛ-інфекції в рази зростає ризик розвитку загрозливих для життя станів. Для запобігання, контролю і лікування цих серйозних станів використовуються додаткові до основного лікування ВІЛ-інфекції медикаменти.
Як можна заразитися ВІЛ?
При незахищених статевих контактах можливість заразитися ВІЛ збільшується, якщо є запалення, мікротравми шкіри або слизових геніталій, ануса. При єдиному статевому акті зараження відбувається рідко, але при кожному наступному ймовірність підвищується. Під час будь-яких видів зносин приймає сексуальний партнер більше ризикує отримати ВІЛ (від 1 до 50 на 10 000 епізодів з незахищеним сексом), ніж передавальний (0,5 – 6,5). Тому до групи ризику відносять повій з їх клієнтами і «barebackers» – геїв, свідомо не використовують презервативи.
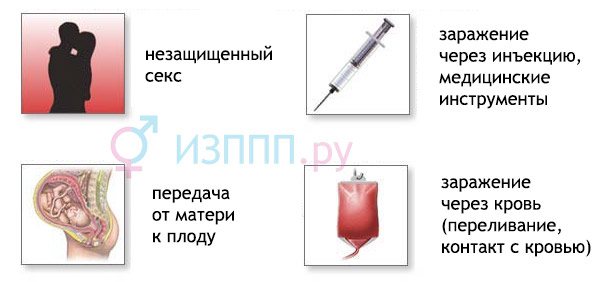
шляхи передачі ВІЛ
Дитина може заразитися ВІЛ внутрішньоутробно від інфікованої матері, якщо є дефекти плаценти і вірус проникає в кров плода. У пологах зараження відбувається через травмовані родові шляхи, пізніше – через грудне молоко. Від 25 до 35% дітей, народжених інфікованими ВІЛ матерями, можуть стати носіями вірусу або захворіти на СНІД.
З медичних причин: переливання пацієнтам цільної крові і клітинної маси (тромбоцити, еритроцити), свіжої або замороженої плазми. Серед медперсоналу випадкові уколи зараженої голкою складають 0,3-0,5% від усіх випадків інфікування ВІЛ, тому медики відносяться до групи ризику.
При внутрішньовенних ін’єкціях «громадськими» голкою або шприцом ризики зараження ВІЛ більше 95%, тому на даний момент більшість носіїв вірусу і невичерпне джерело інфекції – наркомани, що становлять основну групу ризику по ВІЛ.
ВІЛ НЕ МОЖНА заразитися побутовим шляхом, як і через воду в басейнах і лазнях, укуси комах, повітря.
поширеність захворювання
Епідеміологія активно займається вивченням такої інформації про ВІЛ-інфекції, як потенційні шляхи передачі та джерела зараження. Було виявлено, що джерелом інфекції є виключно людина – ніякі інші живі істоти не можуть переносити інфекцію. Також експериментальним шляхом було доведено швидка загибель вірусу- збудника інфекції в умовах зовнішнього середовища, вне.человеческого організму.
Перші офіційно зареєстровані випадки зараження почали з’являтися в США з 1979 року серед чоловіків нетрадиційної сексуальної орієнтації з саркомою Капоші і зі дивно протікає пневмонією. Саме з тих пір в лабораторіях стали вивчати вірус імунодефіциту. У наступні роки число хворих і інфікованих зростала в геометричній прогресії.
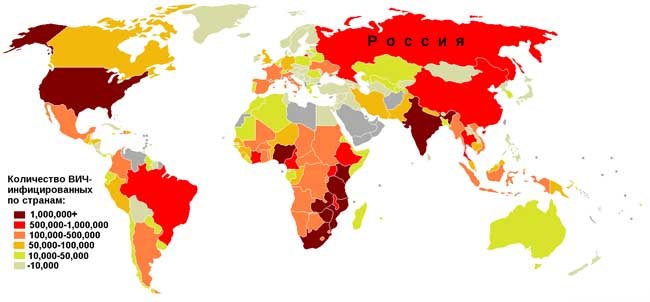
Статистика:
- на кінець 2019 роки кількість інфікованих склало 36,7 мільйона чоловік, серед яких було більше 2 мільйонів дітей;
- приріст заражених склав 1,8 мільйона чоловік за рік;
- в 2019 році число загиблих від захворювання становила 1 мільйон чоловік, майже в 2 рази менше, ніж у 2005 році (пік смертності);
- в України на початок 2019 року, за офіційними даними, заражені 1,1 мільйона чоловік – це становить 3% всіх відомих випадків зараження в світі;
- за темпами зростання зараження ВІЛ-інфекцією Україна займає 3-е місце в світі.
Наука розглядає ВІЛ як медико-соціальну проблему. До сих пір не знайдено відповідь на питання про походження захворювання, тому сучасній медицині все ще не вдалося розробити вакцину для боротьби з ВІЛ-інфекцією
поширення ВІЛ
Особливості – варіабельний інкубаційний період, неоднакова швидкість появи і сила симптомів, що прямо залежать від стану здоров’я людини. Люди ослаблені (асоціальний, наркомани, жителі бідних країн) або з супутніми хронічними або гострими ЗПСШ (сифіліс, гепатит С, В і т. Д.), Хворіють частіше і важче, симптоми ВІЛ з’являються швидше, а тривалість життя становить 10-11 років від моменту інфікування.
У благополучній соціальному середовищі, у практично здорових людей, інкубаційний період може розтягнутися на 10-20 років, симптоматика буває стертою і прогресує дуже повільно. При адекватному лікуванні такі пацієнти живуть довго, а смерть настає через природні причини – в силу віку.
Статистика:
- На початок 2019 року в світі – 35 млн. Чоловік з діагностованим ВІЛ;
- Приріст інфікованих за 2013 рік 2,1 млн., Померлих від СНІДу – 1,5 млн;
- Кількість зареєстрованих носіїв ВІЛ серед всього населення Землі наближається до 1%;
- У в 2013 р налічувалося 800 тис. Заражених і хворих, тобто близько 0,6% населення уражено ВІЛ;
- 90% всіх випадків СНІДу в Європі припадає на Україну (70%) і (20%).
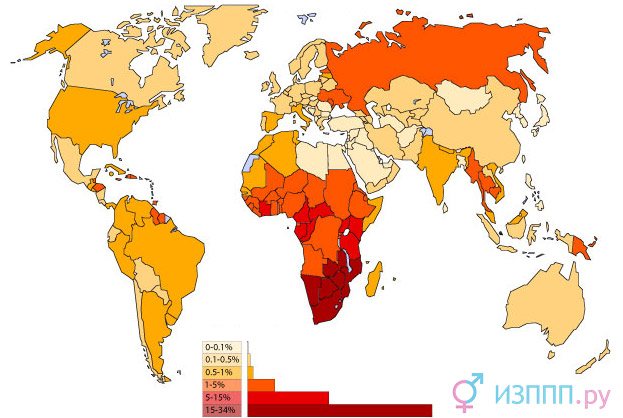
поширеність ВІЛ по країнам світу (відсоток носіїв вірусу серед дорослого населення)
факти:
- ВІЛ частіше визначається у чоловіків, ніж у жінок;
- В останні 5 років почастішали випадки виявлення ВІЛ у вагітних;
- Жителі країн півночі Європи заражаються і хворіють на СНІД набагато рідше, ніж жителі півдня;
- Африканці найбільш сприйнятливі до вірусу імунодефіциту, приблизно 2/3 всіх хворих і заражених – саме в Африці;
- Заразилися вірусом у віці старше 35 захворюють СНІД в 2 рази швидше, ніж молоді.
мутації ВІЛ
- ВІЛ є патогенним і поширеним серед всіх вірусів. Незначні зміни в його геномі призводять до появи великої кількості нових штамів, що дозволяє збудника вислизати від імунної системи хворого і купувати лікарську стійкість до противірусних препаратів. Антигенна мінливість ВІЛ в рази перевищує мінливість вірусів грипу та атипової пневмонії, частота мутацій яких становить 10-5 нуклеотидів в день. Його швидкість транскрипції вище, ніж у інших вірусів і становить близько 20 млн. Вірусних частинок на добу. Все це ускладнює як діагностику, так і пошук методів специфічної профілактики цього грізного захворювання.
- В організмі інфікованого хворого відбувається жорстока боротьба між його імунною системою і ВІЛ. Під впливом імунітету вірус мутує. Але, як встановили вчені, постійні мутації призводять до ослаблення мікроорганізму: знижується його вражаюча здатність, подовжуються терміни розвитку СНІД.
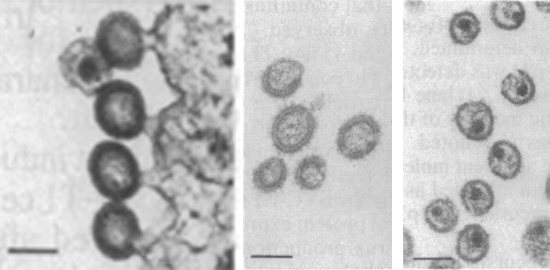
Рис. 17. На фото «В» нормальні віріони: 4 відгалужується (на ніжці) та 1 дозрілий. На фото «С» і «Е» мутував віріони. На фото «С» несозревшіе віріони, причиною чого є мутації ферменту протеази. На фото «Е» дозрілий віріон, але зібрати нормальний капсид він не може.
характеристика вірусу
ВІЛ відноситься до групи ретровірусів групи HTLV і роду лентивирусов ( «повільних» вірусів). Має вигляд сферичних частинок, за розмірами в 60 разів менше еритроцита. Швидко гине в кислому середовищі, під впливом 70% етанолу, 3% перекису водню або 0,5% формальдегіду. Чутливий до температурній обробці – стає неактивним через 10 хв. вже при + 560 ° C, при 1000 ° C – протягом хвилини. Стійкий до ультрафіолету, радіації, заморожування і висушування.
Кров з ВІЛ, що потрапила на різні предмети, залишається заразною до 1-2 тижнів.
ВІЛ постійно змінює геном, кожний наступний вірус відрізняється від попереднього на один крок ланцюжка РНК – нуклеотид. ВІЛ-геном має довжину в 104 нуклеотиду, а кількість помилок при відтворенні таке, що приблизно через 5 років від вихідних комбінацій нічого не залишається: ВІЛ мутує повністю. Отже, застосовувані раніше ліки стають неефективними, і доводиться винаходити нові.
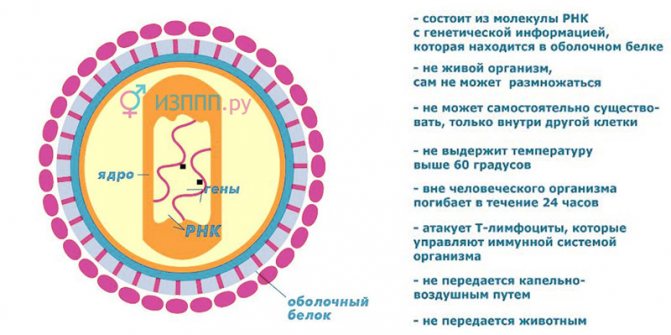
схема і характеристика вірусу імунодефіциту людини
Хоча в природі не існує навіть двох абсолютно однакових геномів ВІЛ, деякі групи вірусів мають типові ознаки. На їх основі все ВІЛ класифіковані на групи, пронумеровані від 1 до 4.
- ВІЛ-1: найбільш поширений, саме цю групу відкрили першої (1983).
- ВІЛ-2: заразитися ним менш імовірно, ніж ВІЛ-1. У інфікованих 2 видом немає імунітету до 1 виду вірусу.
- ВІЛ-3 і 4: рідкісні варіації, особливо не впливають на поширення ВІЛ. У формуванні пандемії (загальної епідемії, що охоплює країни на різних континентах) основне значення мають ВІЛ-1 і 2, причому ВІЛ-2 частіше зустрічається в країнах Західної Африки.
реплікація ВІЛ
Реплікація (відтворення) ВІЛ відбувається в клітці господаря поетапно.
- Зустріч з кліткою. Віріони в організмі людини присутні у всіх біологічних рідинах, але в епідеміологічному плані найбільшу небезпеку становлять кров, вагінальний секрет і сперма, що мають в достатній для зараження концентрацію інфекційного матеріалу.
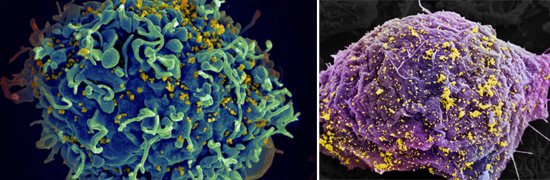
Рис. 12. ВІЛ заражають імунну клітину (позначено жовтим). - Злиття з кліткою-мішенню. Після здійснення пошуку клітини-мішені віріони за допомогою рецепторів СD4 з’єднуються з мембраною клітини і проникають всередину клітини.
- Зворотній транскрипція. Усередині клітини РНК вірусу вивільняється з капсида. За участю зворотної транскриптази відбувається синтез ДНК на основі одноцепочечной РНК.
- Інтеграція ДНК в геном клітини хазяїна. Синтезована ДНК переміщається всередину ядра клітини-мішені, де вона вбудовується в хромосому. Вірусна ДНК, вбудована в хромосому клітини називається провіруси.
- Синтез білкових молекул. Далі за допомогою ферментів на матриці провірусів синтезуються нові молекули РНК вірусу, а також структурні та регуляторні білки, які здійснюють збірку і брунькування віріонів.
- Збірка віріонів і отпочковиваніе. Віріони збираються в цитоплазмі клітини і спочатку не є інфекційними, так як сформовані з поліпротеідов-попередників. У міру дозрівання віріона білки-попередники під впливом вірусних протеаз розщеплюються до функціональних компонентів. Дозрілий вирион відгалужується від клітини, захоплюючи частину білків мембрани клітини для побудови своєї зовнішньої оболонки.
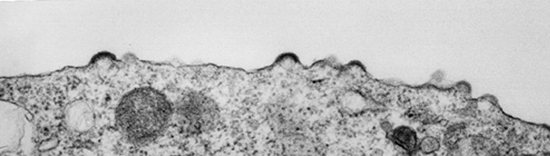
Рис. 13. Віріони збираються під зовнішньою мембраною клітини. Видно незвичайні випинання – місця виходу віріонів.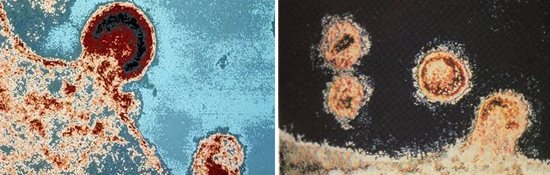
Рис. 14. На фото показаний процес брунькування ВІЛ (освіта віріонів).При виході з клітки віріони захоплюють частину зовнішньої оболонки клітини (видно «ніжка» віріона). У несозревшіх віріонів нуклеокапсид неструктурованих (має вид чорного півкола). Капсид у дозрілого віріона конусоподібної форми.
- Життя віріона після виходу з інфікованої клітини господаря. Віріон в плазмі крові живе не більше 8 годин. Половина всіх віріонів гине протягом 6 годин. В інших біологічних рідинах тривалість життя віріонів значно коротше. Віруси інфікують CD4 + лімфоцити, моноцити, макрофаги, клітини Лангерганса (шкіра), альвеолярнімакрофаги (легкі), епітеліальні клітини товстого кишечника і нирок, клітини шийки матки, клітини олігодендроглії і астроцити (мозок). Т-лімфоцити є основним резервуаром вірусів імунодефіциту людини.
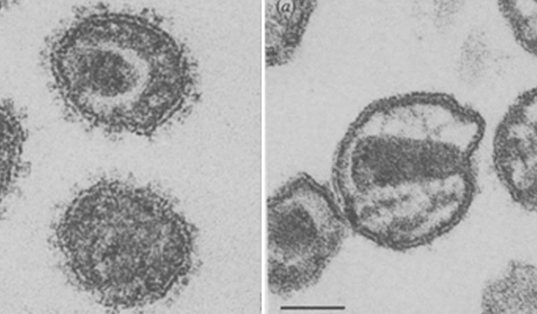
Рис. 15. На малюнку «b» (фото зліва) незрілі віріони. Нуклеокапсид знаходиться в стадії формування (округлої форми), білки оболонки виступають назовні у вигляді протуберанців. На малюнку «а» (фото праворуч) зрілий віріон. Оболонка нуклеокапсида втратила більшу частину білків і истончилась і ущільнився, а нуклеокапсид придбав форму усіченого конуса, що відрізняє його від безлічі інших вірусів.
Рис. 16. На поверхні зараженої клітини видно множинні бульбашки, між якими з’явилися новостворені віруси. Бульбашки значно більше за розміром і менш щільні, ніж ВІЛ.
розвиток СНІДу
У нормі організм захищений зсередини: головна роль відводиться клітинному імунітету, зокрема лімфоцитів. Т-лімфоцити продукує тимус (вилочкова залоза), за функціональними обов’язками вони діляться на Т-хелпери, Т-кілери і Т-супресори. Хелпери «дізнаються» пухлинні і пошкоджені вірусами клітини, і активують Т-кілери, які займаються знищенням атипових утворень. Т-супресори регулюють напрям імунної відповіді, не дозволяючи запускати реакцію проти власних здорових тканин.
Віруси – це внутрішньоклітинні паразити, у них немає власної системи відтворення. Щоб розмножитися, ВІЛ впроваджується в Т-хелперів, вводить свій геном в ядро лимфоцита, і воно починає відтворення (реплікації) вірусної РНК. Утворюється вірусний капсид – безліч ВІЛ-РНК, захищених протеїнової мембраною.
Вражений вірусом Т-лімфоцит стає атиповим, імунна система реагує на нього як на чужорідне освіту і «посилає на допомогу» Т-кілери. Вони руйнують колишній Т-хелперів, капсиди звільняються і прихоплюють з собою частину ліпідної мембрани лімфоцита, стаючи невпізнанними для імунної системи. Далі капсиди розпадаються, і нові віріони впроваджуються всередину інших Т-хелперів.
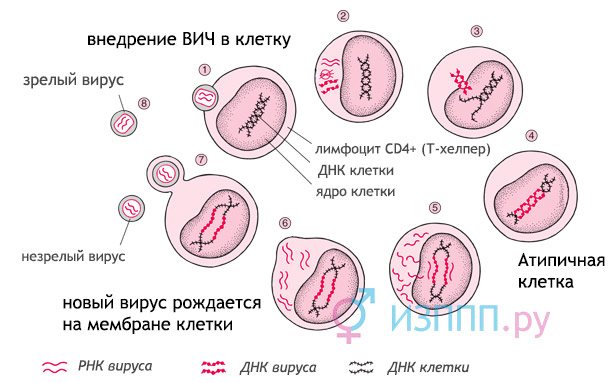
Поступово кількість клітин-хелперів знижується, і всередині організму людини система розпізнавання «свій-чужий» перестає діяти. На додаток до цього ВІЛ активує механізм масового апоптозу (запрограмованої смерті) всіх видів Т-лімфоцитів. Підсумок – активні запальні реакції на резидентную (нормальну, постійну) і умовно-патогенну мікрофлору, і в той же час неадекватне реагування імунної системи на дійсно небезпечні грибки і пухлинні клітини. Розвивається синдром імунодефіциту, з’являються характерні симптоми СНІДу.
діагностика
Сьогодні медики застосовують багато різних способів діагностики захворювань. Експрес-тестування на ВІЛ регулярно проводиться в торгових центрах і навчальних закладах. Всі українці можуть безкоштовно здати кров на аналіз в муніципальних поліклініках за місцем проживання або за додаткову плату пройти діагностику в комерційних медичних установах.
- Як передається ВІЛ
- Ознаки ВІЛ у чоловіків
- Ознаки ВІЛ у жінок
Важливо відзначити, що позитивна реакція на скринінгу не є підставою для постановки діагнозу. Пацієнта після цього додатково відправляють в спеціалізовані центри ВІЛ. Обстеження проводяться добровільно і анонімно. У України для виявлення ВІЛ-інфекції крім експрес-тестів проводиться стандартна процедура, дворівнева процедура, яка включає наступне:
- ІФА тест-система (імуноферментний скринінговий аналіз);
- ІБ (імунний блот) аналіз з перенесенням вірусних агентів на нітроцелюлозну смужку (стрип).
Клінічні прояви
Симптоми ВІЛ залежать від періоду і стадії хвороби, а також від форми, в якій переважно проявляється вплив вірусу. Періоди ВІЛ поділяють на інкубаційний, коли в крові немає антитіл до вірусу, і клінічний – антитіла визначаються, з’являються перші ознаки хвороби. У клінічному розрізняють стадії ВІЛ:
- Первинна, що включає дві форми – безсимптомну і гостра інфекцію без вторинних проявів, з супутніми хворобами;
- латентна;
- СНІД з вторинними захворюваннями;
- Термінальна стадія.
I. Інкубаційний період, час від моменту зараження ВІЛ до появи симптоматики, називають серологічним вікном. Сироваткові реакції на вірус імунодефіциту негативні: специфічні антитіла ще не визначаються. Середня тривалість інкубації становить 12 тижнів; терміни можуть скорочуватися до 14 днів при супутніх ЗПСШ, туберкульозі, загальної астенії, або збільшуватися до 10-20 років. Протягом всього періоду пацієнт небезпечний як джерело ВІЛ-інфекції.
II. Стадія первинних проявів ВІЛ характеризується сероконверсією – появою специфічних антитіл, серологічні реакції стають позитивними. Безсимптомна форма діагностується лише за аналізом крові. Гостра ВІЛ-інфекція спостерігається 12 тижнів після зараження (50-90% випадків).
Перші ознаки проявляються лихоманкою, різними видами висипу, лімфаденітом, запаленням горла (фарингіт). Можливо розлад кишечника – пронос і різь в животі, збільшення печінки і селезінки. Типовий лабораторний ознака: лімфоцити-мононуклеари, які виявляються в крові на цій стадії ВІЛ.
Вторинні захворювання проявляються в 10-15% випадків на тлі того, що минає зменшення числа лімфоцитів Т-хелперів. Тяжкість захворювань – середня, вони піддаються лікуванню. Тривалість стадії в середньому 2-3 тижні, у більшої частини пацієнтів вона переходить в латентну.
Форми гострої ВІЛ-інфекції:
- Легенева, симптоматика запалення легенів (пневмонії) – кашель, задишка і брак повітря, постійний біль в грудях. Температура піднімається до 38-40 ° C, наростає інтоксикація (спрага, слабкість, зниження маси тіла, болю в м’язах, порушення свідомості до абсурду). Збудники часто незвичайні, це цитомегаловіруси і простий герпес-вірус, бацили туберкульозу, легіонелли, грибки (пневмоцисти, кандиди і аспергілли), найпростіші (токсоплазми). Стандартна для запалення легенів мікрофлора (стафило-, пневмококи) і аденовіруси також виявляються незвичайно, замість сегментів легких вражаючи цілі частки – Лобарная пневмонії, і поєднуючись із запаленням бронхів – бронхопневмонії. Саркома Капоші також може вражати легеневу тканину, часто стаючи єдиною причиною розвитку пневмонії.
симптоми гострої фази ВІЛ, СНІДу
Неврологічна. Уражаються спинний і головний мозок, прояви – енцефаліт (запалення мозку) і менінгіт (запалення оболонок мозку), парези (часткові паралічі), двосторонній радикуліт і запалення м’язів – поліміозит, випадання чутливості на ділянках шкіри. Синдром Гійенна-Барре вважається раннім проявом неврологічної форми ВІЛ. Виражається в симетричному ослабленні м’язів, яке розвивається за кілька годин або днів і часто піднімається від низу до верху, від ступень до рук. Супроводжується віражами артеріального тиску, аритмією, затримкою сечовиділення. Симптоми поступово наростають, досягаючи максимуму (плато 2-4 тижні), а потім переходячи в фазу відновлення (від 3-4 тижнів до декількох років). Без лікування смерть настає від паралічу дихальних м’язів або серця, інтенсивна терапія знижує летальність до 5%.- Шлунково-кишкова. Симптоми ВІЛ при цій формі – постійна або рецидивуюча діарея (пронос) з рідким смердючим стільцем і домішкою крові, що призводить до зневоднення і швидкого схуднення. Втрата рідини може становити 10-15 літрів на добу, як при холері, а за рахунок виведення іонів калію закінчитися зупинкою серця. Мікроскопія і посів виявляють збудників, ними можуть бути ентамёби і лямблії, сальмонели, але в основному визначаються кокцидии. Шлунково-кишковий синдром також викликають саркома Капоши і лімфома.
- Гарячкова – періодичне або постійне підвищення температури до 37,3-38,0 без видимих причин. Супроводжується симптомами інтоксикації – слабкістю, болями в м’язах, спрагою, зменшенням кількості сечі і рідкісним сечовипусканням, сухістю і свербінням шкіри, зменшенням маси тіла. Погіршується пам’ять, порушується сон.
III. Латентна стадія ВІЛ, триває до 2-20 років і більше. Імунодефіцит прогресує повільно, симптоми ВІЛ виражаються лимфаденитом – збільшенням лімфовузлів. Вони еластичні і безболісні, рухливі, шкіра зберігає свій звичайний колір. При діагностиці латентної ВІЛ-інфекції враховують кількість збільшених вузлів – не менше двох, і їх локалізацію – не менш 2 груп, не пов’язаних загальним лімфотоку (виняток – пахові вузли). Лімфа рухається в одному напрямку з венозною кров’ю, від периферії до серця. Якщо збільшено по 2 лімфовузла в області голови та шиї, то це не вважають ознакою латентної стадії ВІЛ. Одночасне збільшення груп вузлів, розташованих у верхніх і нижніх частинах тіла, плюс прогресуюче зниження кількості Т-лімфоцитів (хелперів) свідчать на користь ВІЛ.
IV. Вторинних захворювань, з періодами прогресування і ремісії, в залежності від тяжкості проявів ділиться на стадії (4 А-В). Розвивається стійкий імунодефіцит на фоні масованої загибелі Т-хелперів і виснаження лимфоцитарних популяцій. Прояви – різні вісцеральні (внутрішні) і шкірні прояви, саркома Капоші.
V. Термінальній стадії притаманні незворотні зміни, лікування неефективне. Кількість Т-хелперів (СD4-клітини) падає нижче 0,05х109 / л, пацієнти вмирають через тижні або місяці від початку стадії. У наркоманів, які використовують психоактивні речовини вже протягом декількох років, рівень СD4 може залишатися майже в межах норми, але важкі інфекційні ускладнення (абсцеси, пневмонії тощо) розвиваються дуже швидко і приводять до летального результату.
саркома Капоші
Саркома (ангіосаркома) Капоші – пухлина, яка виходить із сполучної тканини і вражає шкіру, слизові і внутрішні органи. Провокується вірусом герпесу HHV-8; частіше зустрічається у чоловіків, інфікованих ВІЛ. Епідемічний тип – один з достовірних ознак СНІДу. Саркома Капоші розвивається за стадіями: починається з появи плям розміром 1-5 мм, неправильної форми, яскравого синювато-червоного або бурого кольору, з гладкою поверхнею. При СНІДі вони яскраві, локалізовані на кінчику носа, руках, слизових оболонках і на твердому піднебінні.

Потім утворюються горбки – папули, круглі або напівкруглі, діаметром до 10 мм, на дотик еластичні, можуть зливатися в бляшки з поверхнею, схожою на апельсинову корочку. Горбки і бляшки трансформуються в вузлуваті пухлини величиною 1-5 см, які зливаються між собою і покриваються виразками. На цьому етапі саркому можна сплутати з сифилитическими гуммами. Сифіліс часто поєднується з вірусом імунодефіциту, як і гепатит С, скорочуючи інкубаційний період і провокуючи швидке розвиток гострих симптомів СНІД – лімфаденіт, ураження внутрішніх органів.
Саркому Капоші клінічно поділяють на форми – гостру, підгостру і хронічну. Для кожної характерна швидкість розвитку пухлини, ускладнення і прогноз щодо тривалості хвороби. При гострій формі процес швидко поширюється, причиною смерті стають інтоксикація і позамежне виснаження (кахексія), час життя від 2 місяців максимум до 2 років. При підгострому перебігу симптоматика наростає повільніше, прогноз тривалості життя 2-3 роки; для хронічної форми саркоми – 10 років, можливо більше.
патогенез розвитку
Після проникнення збудника в організм, він фіксується на CD4 клітинах і починає активно розмножуватися. Розмноження вірусів стримується интерферонами і трансформують факторами зростання.
Збудники ВІЛ здатні вражати:
- Т-лімфоцитарні і макрофагальні клітини крові,
- клітини Лангерганса в шкірі,
- клітини лімфоїдних тканин,
- альвеолярні легеневі макрофаги,
- епітеліальні клітини нирок і кишечника,
- тканини репродуктивної системи головного мозку.
Довідково. Висока тропность до багатьох тканин організму обумовлює різноманітність клінічних ознак ВІЛ – інфекції.
Поразка клітин імунної системи супроводжується дефіцитом Т- і В-лімфоцитарного ланки, зниженням кількості комплементу фагоцитарних клітин, а також зменшенням факторів неспецифічного імунного захисту.
За рахунок цього, клітини імунної системи не здатні в достатній кількості синтезувати вируснейтрализующие антитіла. Також знижується кількість циркулюючих імунних комплексів, антитіл, СD4-лімфоцитарні клітин і відбувається формування функціональних порушень в роботі нейтрофільних клітин і NK-кілерів.
Довідково. Прогноз захворювання безпосередньо залежить від кількості СD4-лімфоцитарні клітин.
На перших стадіях ВІЛ-інфекцій розмноження вірусних частинок стримується вируснейтрализующие антитілами. Однак, при зниженні імунного захисту відбувається розвиток інфекційних, алергічних, аутоімунних ускладнень.
Як правило, виснаження компенсаторних імунних можливостей після зараження спостерігається протягом п’яти-шести (іноді до 10-ти) років. Протягом цього часу віруси продовжують активно накопичуються в крові.
Стадії ВІЛ-інфекції
За стадіями імунодефіцитну інфекцію поділяють на:
- инкубационную стадію (1 клінічна стадія, 2КС), яка виявляється безсимптомним перебігом ВІЛ або персистуючої генералізованої лімфаденопатією;
- стадію первинних клин. проявів (2КС), що протікає безсимптомно, без вторинних захворювань або з вторинними захворюваннями (себорейний дерматит, оперізувальний лишай, оніхомікози, рецидивуючими виразками в ротовій порожнині, що зудить висипом, нез’ясовним виснаженням);
- субклиническую стадію (3КС), що протікає з втратою більше 10% маси тіла, розвитком хронічної діареї, лихоманки, кандидозних стоматитів, гострих виразково-некротичних стоматитів, легеневого туберкульозу, миозитов, важких пневмоній;
- стадію клінічних проявів (4КС), яка виявляється саркомою Капоші, кандидозний езофагітами, хронічними герпетическими інфекціями, рецидивуючими бактеріальними та грибковими пневмоніями, ВІЛ-енцефалопатія, прогресуюче многоочаговое лейкоенцефалопатії, криптококозом, менінгітом.
ВІЛ у дітей
Інкубаційний період триває близько року, якщо ВІЛ був переданий від матері плоду. При інфікуванні через кров (парентерально) – до 3,5 років; після переливання зараженої крові інкубація коротка, 2-4 тижні, а симптоматика – важка. ВІЛ-інфекція у дітей протікає з переважним ураженням нервової системи (до 80% випадків); тривалими, протяжністю до 2-3 років, бактеріальними запаленнями; з пошкодженням нирок, печінки і серця.
Дуже часто розвивається пневмоцистна або лимфоцитарная пневмонія, запалення привушних слинних залоз (паротит, він же свинка). ВІЛ проявляється вродженим дісморфним синдромом – порушеним розвитком органів і систем, зокрема мікроцефалією – зменшеними розмірами голови та мозку. Зниження в крові рівня білків фракції гамма-глобулінів відмічається у половини заражених ВІЛ. Дуже рідкісні саркома Капоши і гепатит С, В.
Дісморфний синдром або ВІЛ-ембріонопатія визначається у дітей, заражених в ранні терміни вагітності. Прояви: мікроцефалія, ніс без перетинок, відстань між очима збільшено. Лоб плоский, верхня губа розщеплена і виступає вперед. Косоокість, очні яблука висунуті назовні (екзофтальм), рогівка блакитного кольору. Спостерігається затримка росту, розвиток не відповідає нормам. Прогноз для життя в основному негативний, смертність висока протягом 4-9 місяців життя.
Прояви нейро-СНІДу: хронічний менінгіт, енцефалопатія (пошкодження тканин головного мозку) з розвитком недоумства, ураження периферичних нервів з симетричними розладами чутливості і трофіки в руках і ногах. Діти значно відстають у розвитку від однолітків, схильні до судом і м’язовому гіпертонусу, може розвинутися параліч кінцівок. Діагностика нейро-симптомів ВІЛ заснована на клінічних ознаках, даних аналізів крові і результатах комп’ютерної томографії. Пошарові знімки виявляють атрофію (зменшення) кори півкуль мозку, розширення мозкових шлуночків. При ВІЛ-інфікуванні характерні відкладення кальцію в базальних нервових вузлах (гангліях) головного мозку. Прогресування енцефалопатії призводить до летального результату протягом 12-15 місяців.
Пневмоцистна пневмонія: у дітей 1-го року життя спостерігається в 75% випадків, старше року – в 38%. Часто запалення легенів розвивається до піврічного віку, прояви – висока температура, дихання прискорене, кашель сухий і постійний. Підвищена пітливість, особливо в нічні години; слабкість, яка з часом тільки посилюється. Діагностують пневмонію після аускультації (за стадіями розвитку вислуховується спочатку ослаблене дихання, потім дрібні сухі хрипи, в стадії вирішення – крепітація, звук чути в кінці вдиху); рентгена (посилення малюнка, інфільтрація легеневих полів) і мікроскопії біоматеріалу (виявляють пневмоцисти).
Лімфоцитарна інтерстиціальна пневмонія: унікальне захворювання, пов’язане саме з дитячим СНІДом, супутніх інфекцій немає. Ущільнюються перегородки між альвеолами і тканину навколо бронхів, де визначаються лімфоцити і інші імунні клітини. Пневмонія починається непомітно, розвивається повільно, серед початкових симптомів типові тривалий сухий кашель і сухість слизових. Потім з’являється задишка і різко наростає дихальна недостатність. На рентген-знімку видно ущільнення легеневих полів, збільшені лімфовузли в середостінні – просторі між легкими.
ВІЛ – симптоми
Ознаки інфекції залежать від стадії захворювання. Період інкубації збудника може займати від двох тижнів до шести місяців.
Довідково. Розвиток гострої фази протікає приховано або з появою неспецифічної симптоматики.
Близько сімдесяти відсотків пацієнтів відзначає:
- розвиток помірної тривалої лихоманки,
- збільшення лімфовузлів,
- поява еритематозно-макулопапулезной зудить,
- болів в м’язах і суглобах,
- нудоти.
Лабораторні тести на ВІЛ
Найпоширеніший метод діагностики ВІЛ – імуноферментний аналіз (ІФА або ELISA-тест), за допомогою його виявляються специфічні антитіла до вірусу імунодефіциту. Антитіла до ВІЛ утворюються в період від трьох тижнів до 3 місяців після зараження, виявляються в 95% випадків. Через півроку ВІЛ-антитіла знаходять у 9% пацієнтів, пізніше – лише у 0,5-1%.
Як біоматеріалу використовують сироватку крові, взятої з вени. Можна отримати помилково-позитивний результат ІФА, якщо зараження ВІЛ супроводжують аутоімунні (вовчак, ревматоїдний артрит), онкологічні або хронічні інфекційні хвороби (туберкульоз, сифіліс). Хибно-негативним відповідь буває в період т.зв. серонегативного вікна, коли антитіла в крові ще не з’явилися. У такому випадку для контролю кров на ВІЛ потрібно здати ще раз, після паузи від 1 до 3 місяців.
Якщо ІФА оцінюється позитивно, тест на ВІЛ дублюють за допомогою ПЛР, полімеразної ланцюгової реакції, визначаючи наявність РНК вірусу в крові. Методика високочутлива і специфічна, не залежить від наявності антитіл до вірусу імунодефіциту. Також використовують імунний блот, що дозволяє знаходити антитіла до частинкам білка ВІЛ з точною молекулярною масою (41, 120 і 160 тис.). Їх виявлення дає право поставити остаточний діагноз без підтвердження додатковими методиками.
Аналіз на ВІЛ обов’язково робиться тільки при вагітності, в інших випадках аналогічне обстеження – справа добровільна. Лікарі не мають права розголошувати діагноз, вся інформація про хворих і заражених ВІЛ конфіденційна. Пацієнти мають ті ж права, що і здорові люди. За свідоме поширення ВІЛ передбачено кримінальне покарання (ст. 122 КК).
будова ВІЛ
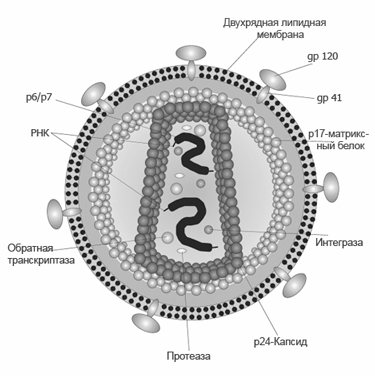
Рис. 5. Будова ВІЛ.
Вірус, який перебуває поза клітиною, називається вирионом. Віріони є кінцевою фазою розвитку вірусів. Саме на цих представників мікросвіту заснована класифікація і систематизація вірусів.
ВІЛ-1 і ВІЛ-2 мають ядро (пулевідной нуклеокапсид), що складається з РНК і ферментів і оболонку (мембрану або суперкапсид). Зрілі віріони містять до декількох тисяч різного типу білкових молекул, мають сферичну форму діаметром від 100 до 180 нм.
Будова нуклеокапсида ВІЛ
- Усередині ВІЛ розташовуються 2 одноцепочечниє вірусні РНК і 3 ферменту: зворотна транскриптаза (ревертаза), інтеграли і протеаза, міцно пов’язані (упаковані) з капсидних білків р24, р7 і р9.
- Зовні капсида знаходиться 2000 молекул матриксного р17-білка товщиною 5 – 7 нм. Вони розташовується між капсидом вірусу і зовнішньою оболонкою.
- Нуклеокапсідний білок р7 і р9 забезпечує зв’язок з геномної РНК.
- З капсидом ВІЛ-1 пов’язано 200 копій циклофіліном А, який бере участь в складанні віріона.
- Всередині (або за межами?) Капсида віріона знаходиться білок Vhr.
Розшифровка деяких позначень
Геном вірусу являє собою сукупність генів, що містять біологічну інформацію, яка необхідна для побудови і підтримки життєдіяльності мікроорганізму. Геномна нуклеїнова кислота сама по собі не є інфекційним фактором.
Зворотній транскриптаза (ревертаза) – це фермент, який бере участь в синтезі ДНК на матриці РНК. Назва «зворотна» отримала від того, що більшість подібних процесів проходить в іншому напрямку, коли РНК синтезується з матриці ДНК.
Інтеграза – це фермент, що прискорює (каталізує) включення (інтеграцію) ДНК ВІЛ в хромосому хазяїна. ДНК вірусу перед інтеграцією замикаються в кільце.
Протеаза – це фермент, який розщеплює пептидні зв’язки між амінокислотами в білках.
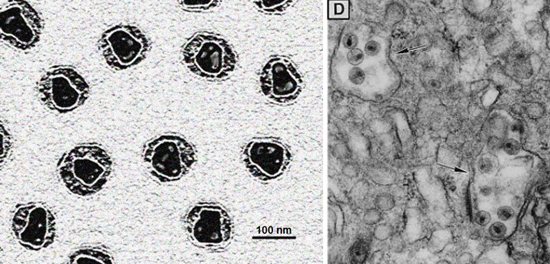
Рис. 6. На електронній мікрофотографії чітко видно нуклеокапсиди вже дозрілих віріонів (фото зліва). На фото «D» видно віруси, захоплені макрофагами.
Будова оболонки ВІЛ
- Оболонки ВІЛ (капсидний і суперкапсідная) захищають генетичний матеріал від хімічних, фізичних і механічних пошкоджень. Зовнішня оболонка допомагає вірусу взаємодіяти з рецепторами клітини-мішені.
- Оболонка утворюється в період брунькування і складається з шару фосфоліпідів, пронизаного 72-я глікопротеїновими комплексами і мембранних клітин господаря.
- Завдяки глікопротеїну оболонки віруси прагнуть тільки до певних клітин господаря, що несуть на своїй поверхні спеціальні рецептори СD4 + – Т-лімфоцитам, моноцитам, тканинним макрофагам, фолікулярним дендритних клітин, нейроглії, клітинам Лангерганса, епітеліальних клітин кишечника і шийки матки, що і визначає розвиток проявів ВІЛ -інфекції.
- При зустрічі з клітинами господаря в їх оболонки вставляються трансмембранні глікопротеїни gp41 і поверхневі глікопротеїни gp120. Віруси, позбавлені цих білків, не здатні проникати в клітини-мішені.
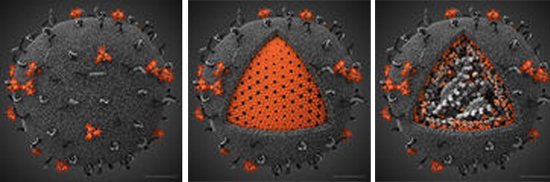
Рис. 7. На фото 3D-модель ВІЛ.
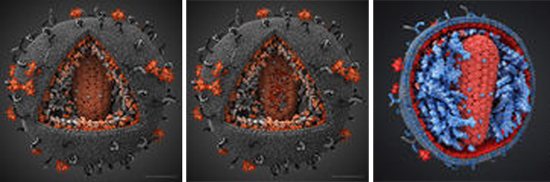
Рис. 8. На фото праворуч ВІЛ в розрізі.
принципи лікування
Лікування ВІЛ призначають після клінічного обстеження і лабораторного підтвердження діагнозу. Пацієнт постійно знаходиться під наглядом, повторні аналізи крові проводяться протягом противірусної терапії і після лікування проявів ВІЛ.
Ліки від ВІЛ поки не винайшли, вакцина не існує. Видалити вірус з організму неможливо, і це в даний час – факт. Однак не варто втрачати надії: активна антиретровірусна терапія (ВААРТ) дозволяє достовірно уповільнити і навіть практично зупинити розвиток ВІЛ-інфекції та її ускладнень.
Тривалість життя пацієнтів, які отримували сучасне лікування, становить 38 років (для чоловіків) і 41 рік (жінки). Виняток – комбінація ВІЛ з гепатитом С, коли 5-річного порогу виживання досягає менше половини хворих.
ВААРТ – методика, заснована на використанні відразу декількох фармпрепаратів, які впливають на різні механізми розвитку симптоматики ВІЛ. Терапія об’єднує відразу кілька цілей.
- Вірусологічна: блокувати розмноження вірусу, щоб зменшити вірусне навантаження (чисельність копій ВІЛ в 1 мл3 плазми крові) і фіксувати її на низькому рівні.
- Імунологічна: стабілізувати імунну систему, щоб підняти рівень Т-лімфоцитів і відновити захист організму від інфекцій.
- Клінічна: збільшити термін повноцінного життя інфікованих ВІЛ, попередити розвиток СНІДу та його проявів.
вірусологічне лікування
На вірус імунодефіциту людини впливають препаратами, які не дозволяють йому прикріплятися до Т-лімфоцити і проникнути всередину – це інгібітори (подавители) проникнення. Препарат Целзентрі.
Другу групу ліків складають інгібітори вірусної протеази, яка відповідає за освіту повноцінних вірусів. При її інактивації нові віруси утворюються, але вони не можуть заражати нові лімфоцити. Препарати Калетра, Вірасепт, РЕАТАЗ і ін.
Третя група – інгібітори зворотної транскриптази, ферменту, який допомагає відтворення вірусної РНК в ядрі лимфоцита. Препарати Зіновудін, Діданозін.Также використовують комбіновані ліки проти ВІЛ, які потрібно приймати тільки 1 раз в день – Трізівір, Комбівір, Ламивудин, Абакавір.
При одночасному впливі препаратів, вірус не може потрапити всередину лімфоцитів і «розмножитися». При призначенні тритерапії враховується здатність ВІЛ до мутацій і розвитку нечутливості до ліків: навіть якщо до одного препарату вірус стане несприйнятливий, то інші два будуть діяти. Дозування розраховують для кожного пацієнта, з урахуванням стану здоров’я і можливих побічних ефектів. Окрема схема застосовується для вагітних, причому після застосування ВААРТ частота передачі ВІЛ від матері дитині снізіжается з 20-35% до 1-1,2%.
Важливо приймати ліки в один і той же час, все життя: при порушенні графіка або переривання курсу лікування абсолютно втрачає сенс. Віруси швидко змінюють геном, стаючи несприйнятливими (резистентними) до терапії, і утворюють численні резистентні штами. При такому розвитку хвороби підібрати антивірусне лікування дуже проблематично, а іноді просто неможливо. Випадки розвитку резистентності частіше спостерігаються в середовищі ВІЛ-інфікованих наркоманів і алкоголіків, для яких точне дотримання графіка терапії нереально.
Препарати результативні, але ціни на них високі. Наприклад, вартість річного лікування «Фузеон» (група інгібіторів проникнення) досягає 25 тис. $, А витрати на місяць при використанні «Трізівіра» складають від 1000 $.
Зверніть увагу, що фарм. кошти майже завжди мають дві назви – за діючою речовиною і комерційне найменування препарату, яке дав йому виробник. Рецепт має виписувати саме за діючою речовиною, із зазначенням його кількості в таблетці (капсулі, ампулі і т.д.). Однакові за дією речовини часто представлені під різними комерційними назвами і можуть значно відрізнятися за ціною. Справа аптекаря – запропонувати пацієнту на вибір кілька варіантів і зорієнтувати щодо вартості. Дженерики – аналоги оригінальних розробок, завжди коштують набагато дешевше, ніж «фірмові» ліки.
Імунологічне та клінічне лікування
Застосовують препарат-імуностимулятор Инозин пранобекс, завдяки якому підвищується рівень лімфоцитів, стимулюється активність деяких фракцій лейкоцитів. Антивірусна дія, позначене в анотації, не стосується ВІЛ. Показання, актуальні для ВІЛ-інфікованих: вірусний гепатит С, В; імунодефіцитні стани; цитомегаловірус; вірус простого герпесу тип 1; паротит. Дозування: дорослим і дітям 3-4 рази / добу. з розрахунку 50-100 мг / кг. Курс 5-15 днів, може багаторазово повторюватися, але тільки під контролем інфекціоніста. Протипоказання: підвищений вміст сечової кислоти в крові (гіперурикемія), камені в нирках, системні хвороби, вагітність і грудне вигодовування.
Препарат групи інтерферонів Віферон має противірусну та імуномодулюючу активність. У разі ВІЛ (або СНІДу) його застосовують при саркомі Капоші, мікозах і волосатоклеточном лейкозі. Дія ліків – комплексне: інтерферон підсилює діяльність Т-хелперів і підвищує вироблення лімфоцитів, декількома шляхами блокує розмноження вірусів. Додаткові компоненти – витий.З, Е – захищають клітини, а ефективність інтерферону зростає в 12-15 разів (синергічна дія). Віферон можна приймати тривалими курсами, його активність не знижується з часом. Крім ВІЛ, показаннями є будь-які вірусні інфекції, хламідіоз, мікози (у тому числі внутрішніх органів), гепатит С, В або D. При введенні ректально препарат використовують двічі на добу курсом від 5-10 днів, мазь при ВІЛ не застосовується. Вагітним призначають починаючи з 14 тижня.
Лікування легеневих проявів
Основне раніше прояв ВІЛ-інфекції – це запалення ліг ких, викликане пневмоцистами (Pneumocystis carina), одноклітинні організми, схожими на гриби і найпростіші одночасно. У пацієнтів зі СНІД не ліковані пневмоцистної пневмонії в 40% закінчуються летально, а правильні і вчасно призначені терапевтичні схеми допомагають знизити показник смертності до 25%. При розвитку рецидиву прогноз погіршується, повторна пневмонія менш чутлива до лікування, і летальність досягає 60%.
Лікування: основні препарати – бісептол (бактрим) або пентамидин. Діють вони різноспрямовано, але в підсумку призводять до загибелі пневмоцист. Бісептол приймають всередину, пентамідин вводять в м’язи або у вену. Курс від 14 до 30 днів, при СНІДі краще використовувати пентамидин. Разом препарати не призначають, тому що посилюється їх токсична дія без відчутного підвищення терапевтичного ефекту.
Малотоксичний препарат ДФМО (альфа-діфторметілорнітін) діє на пневмоцисти і одночасно блокує відтворення ретро-вірусів, до яких належить ВІЛ, а також благотворно впливає на лімфоцити. Курс 2 місяці, добове дозування розраховують виходячи з 6 г на 1 кв. метр поверхні тіла і розбивають її на 3 прийоми.
При адекватному лікуванні пневмонії поліпшення помітно вже на 4-5 день від початку терапії, через місяць у чверті хворих пневмоцисти взагалі не виявляються.
опортуністичні інфекції
На сьогодні лікування від ВІЛ досить ефективно, щоб тримати в страху багато інфекцій, які приєднуються через зруйнованого імунітету.
ВІЛ знижуючи активність імунної системи, позбавляє організм здатності боротися з широким спектром інфекцій, хвороб, різних видів раку.
Інфекції, які прекрасно співіснує з організмом до стадії СНІДу, в момент розвитку синдрому набутого імунодефіциту представляють серйозний ризик для здоров’я через нездатність ослаблі імунної системи стримувати їх вплив.
Лікарі називають ці інфекції опортуністичними. Якщо лікар діагностує хоча б одну із зазначених нижче інфекцій у зараженої ВІЛ, він ставить СНІД.
Кандидоз бронхів, трахеї, стравоходу і легенів: Грибок зазвичай з’являється на шкірі і нігтях і не представляє особливої небезпеки для життя. Але при СНІДі він пояляться в стравоході і нижніх відділах респіраторного тракту, що може серйозно відбитися на стані здоров’я хворого.
Інвазивний цервікальний рак: Цей тип раку починається в шийці матки і поширюється на інші частини тіла. Тому необхідно регулярно обстежуватися на рак, щоб не допустити його поширення.
Кокцидіомікоз: Він викликає так званий «долинну лихоманку». Вона виникає при вдиханні Coccidioides immitis.
Криптококоз: Cryptococcus neoformans – це грибок, який може вражати будь-яку частину тіла, але найбільш часто він вражає легені, провокуючи розвиток пневмонії або мозок, провокуючи його набряк.
Криптоспоридіоз: Це захворювання викликає протозойний паразит Cryptosporidium. Воно проявляється сильними спазмами в животі і водянистою діареєю (проносом).
Цитомегаловірусна інфекція (ЦМВІ): Цитомегаловірус (CMV) може викликати широкий спектр хвороб, наприклад пневмонію, гастроентериту, енцефаліти. Але знаковим захворюванням для людей в пізній стадії ВІЛ є ЦМВ-ретиніт – ураження сітківки ока призводить до сліпоти. Воно вимагає термінового медичного втручання.
ВІЛ-асоційована енцефалопатія: Гостра або хронічна ВІЛ-інфекція може бути тригером для розвитку дегенеративних змін в тканинах головного мозку. Причина цих змін поки не зовсім зрозуміла. Передбачається, що вони можуть бути пов’язані з постінфекційний запаленням в головному мозку.
Простий герпес: Зазвичай вірус простого герпесу (ВПГ) передається через інтимний контакт або під час пологів. Він дуже поширений і рідко викликає великі проблеми у людей із здоровою імунною системою. Але у людей з ослабленим імунітетом, як у ВІЛ-інфікованих, ВПГ реактивується і викликає хворобливий герпес навколо рота і виразки на статевих органах і навколо ануса. Саме ці ранки, а не герпес на губах свідчать про перехід в стадію СНІД. У людей зі СНІДом ВПГ може вражати бронхи, легені або стравохід.
Гістоплазмоз: Грибок Histoplasma capsulatum викликає дуже важкі, пневмонія-подібні симптоми у людей з пізньою стадією ВІЛ-інфекції. Цей стан може перейти в погрессірующій дисемінований гістоплазмоз і пошкоджувати органи за межами дихальної системи.
Хронічний кишковий ізоспоріаз: Паразит Isospora belli проникає в організм через заражену їжу і воду. Викликає діарею (рідкий стілець), підвищення температури (лихоманка), блювоту, втрату ваги, головні болі і болі в животі.
Саркома Капоші: Герпесвірус саркоми Капоші (вірус герпесу 8-го типу (HHV-8)) викликає рак, який призводить до зростання аномальних кровоносних судин в різних частинах тіла. Особливо небезпечно, коли саркома Капоші добирається до кишечника або лімфатичних вузлів. Саркома Капоші проявляється у вигляді плоских або піднімаються суцільних фіолетових або рожевих плям.
Лімфома: Рак лімфатичних вузлів і лімфоїдної тканини називається лімфомою. ВІЛ-інфекція дуже сильно асоціюється з лімфомою Ходжкіна і неходжкінські лімфоми.
Туберкульоз: Туберкульоз викликає бактерія Mycobacterium tuberculosis. Передається аерозольно (через мікрокапелькі від хворого, коли він чхає, кашляє або говорить. Туберкульоз викликає серйозну хворобу легенів, а також втрату ваги, лихоманку, слабкість. Мікобактерія туберкульозу також може вражає мозок, лімфовузли, кістки або нирки.
Мікобактеріоз: Викликається Mycobacterium avium і Mycobacterium kansasii. Ці бактерії природним чином мешкають в навколишньому середовищі і не викликають особливих проблем у людей з повнофункціональної імунною системою. Але для людини з ВІЛ ці мікобактерії поширюючись по його організму представляють серйозну небезпеку для його життя.
Пневмоцистна пневмонія: дріжджоподібні гриби Pneumocystis jirovecii служить причиною для порушення дихання, сухого кашлю і високої температури у людей з пригніченим імунітетом, включаючи хворих на ВІЛ-інфекцію.
Поворотна пневмонія: Багато різних збудників можуть бути причиною пневмоній, але бактерія Streptococcus pneumoniae – одна з найнебезпечніших для людей що живуть з ВІЛ. Але для неї розроблена вакцина. Тому вакцинація від Streptococcus pneumoniae для ВІЛ + обов’язкове. (І не треба слухати ніяких байкою від антиПРО).
Прогресивна мультифокальна лейкоенцефалопатія (ПМЛ): Вірус Джона Куннінгама (ДК) зустрічається у багатьох людей в пасивному стані в нирках. Але у людей з пошкодженим вірусом ВІЛ імунітетом вірус ДК атакує мозок, що призводить до жахливих станом: прогресивної мультифокальної лейкоенцефалопатії. У людини починаються паралічі і конгітівние (пізнавальні) порушення (пам’яті, інтелекту, уваги, мови, пам’яті, Гнозис, праксису, сприйняття).
Поворотна сальмонельозна септицемія: Сальмонели можуть потрапляти в організм людини через забруднену їжу і воду. Потім вони поширюються по всьому організму і обрушуються на імунну систему, викликаючи нудоту, блювоту і діарею.
Токсоплазмоз: Toxoplasma gondii – це паразит, який живе у теплокровних тварин, наприклад таких як кішки і гризуни і виділяється в навколишнє середовище через їх випорожнення. Людина може заразитися, коли він вдихає заражену пил або є заражену їжу, але також сальмонели знаходять в м’ясі на ринках, кафе, шавермой і ін. Харчових підприємствах. T. gondii викликає важкі ураження легенів, сітківки, серця, печінки, підшлункової залози, мозку, яєчок і товстої кишки. Тому обов’язково одягайте рукавички при чищенні котячого туалету і обов’язково після цього мийте руки з милом!
Кахексія (виснаження): Воно виникає, коли людина безпричинно втрачає понад 10% м’язової маси (може підключатися і жирова тканина) через проносу, слабкості або лихоманки.
профілактика
Попередження розвитку опортуністичних інфекцій – це ключ до збільшення тривалості життя при пізній стадії ВІЛ. Тому крім зниження вірусного навантаження за допомогою АРВТ необхідно ще:
- Використовувати кошти бар’єрної захисту для профілактики венеричних хвороб.
- Вакцинуватися від потенційних опортуністів згідно з приписом лікаря.
- Розуміти які збудники опортуністичних інфекцій оточують Вас. Наприклад, домашній кіт може бути джерелом токсоплазмозу. Обмежте їх вплив і прийміть запобіжні заходи, такі як носіння захисних рукавичок при чищенні котячого туалету.
- Уникати їжі, яка може бути потенційно забруднена збудником, наприклад яйця всмятку, непастеризоване молоко, сік, пророщене зерно.
- Не пийте сиру воду з озера, річки, крана. Пийте очищену бутильовану воду або використовуйте фільтр для води.
- Проконсультуйся з лікарем як знизити ризик опортуністичних інфекцій на роботі, вдома і в відпустці.
Для лікування опортуністичних інфекцій використовуються антибіотики, антигрибкові та антіпаразітіческіе препарати, але тільки за призначенням лікаря.
Міфи і факти
У нашому суспільстві циркулює безліч міфів і упереджень щодо ВІЛ, СНІДу, ВІЛ-інфікованих, передачі вірусу.
ВІЛ НЕ передається через:
- рукостискання,
- обійми,
- поцілунки (крім «в засос»),
- чхання,
- дотик неушкодженою шкіри,
- користування туалетом,
- загальне рушник,
- ложки, вилки в їдальні, кафе,
- штучне дихання «рот в рот» і інші форми «випадкового» контакту,
- слину, сльози, кал, сеча ВІЛ-інфікованого.

Як можна заразитися ВІЛ, СНІД
діагностика
Згідно з інформацією центру з контролю і попередження хвороб (CDC) кожен 7-ий ВІЛ-інфікований американець не знає про свій статус.
Знання свого позитивного ВІЛ-статусу дозволить вчасно звернутися за медичною допомогою для призначення лікування і дозволяє уникнути переходу ВІЛ-інфекції в СНІД та інших імунних ускладнень, розвитку опортуністичних інфекцій.
Аналізи на ВІЛ та результати
Для визначення наявності ВІЛ використовують спеціальні тести. Для їх проведення у людини беруть порцію крові. Позитивний результат ІФА говорить про те, що в крові найімовірніше є антитіла до ВІЛ. Для підтвердження проводиться повторний аналіз.
Після потенційного зараження ранній аналіз і діагностика мають вирішальне значення і значно підвищують шанси на успішне лікування. Також для експрес-діагностики існують домашні тести.
При використанні тестів 4-го покоління достовірний результат вже можна отримати після 6 тижнів від ризикованого контакту. У рідкісних випадках для цього буде потрібно 3-6 місяців для визначення остаточного діагнозу.

Коли з’являються маркери ВІЛ, «період вікна».
Це велика і серйозна тема і в ній багато нюансів, тому раджу ознайомитися з повною інформацією: «Аналіз на ВІЛ. Коли здавати. Достовірність «.
лікування
Поки не існує ліків, яке б повністю вилікував людину від ВІЛ. Хоча метод позбавлення організму від ВІЛ вже існує: пересадка кісткового мозку від людини у якого є вроджена несприйнятливість до ВІЛ. Але сама процедура дуже ризикована і відповідних донорів дуже мало. У Північній Європі таких людей 1%. Вони ще й Согас повинні на це. Докладно про ці чудове одужання: «Випадки позбавлення від ВІЛ«.
Але вже сьогодні є ліки, які дозволяють ВІЛ-інфікованій людині вести повноцінне життя наче й немає у нього ніякого ВІЛ.
Згідно з рекомендаціями ВООЗ дуже важливо почати курс АРВТ відразу після постановки діагнозу. Це дозволити уникнути подальших ускладнень, зараження ВІЛ інших людей.
Сучасні ліки від ВІЛ дозволяють приймати тільки одну таблетку в день, щоб підтримати здоров’я і якість життя і зберегти концентрацію вірусу на неопределяемом рівні. CDC був зроблений висновок, що ВІЛ-інфікована з невизначуваним вірусним навантаженням «не має ризику передачі вірусу статевим шляхом ВІЛ-негативного партнера«: невизначених = Непередаваний (Н = Н).
Екстрені таблетки від ВІЛ або постконтактна профілактика
Якщо у людини був ризик інфікування ВІЛ, протягом 3 днів у нього є можливість уникнути зараження за допомогою прийому курсу постконтактної профілактики (ПКП). Чим раніше буде пройдений цей курс, тим вище його ефективність, тим менше ймовірність розвитку ВІЛ-інфекції.
Курс ВКП триває близько 28 днів. Лікар повинен і далі моніторити наявність ВІЛ після повного лікування, тому що пройдений курс не гарантує 100% результату.
антиретровірусні препарати
Курс лікування від ВІЛ-інфекції включає в себе антиретровірусні препарати, які борються з ВІЛ і уповільнюють поширення вірусу в організмі. Люди, що живуть з ВІЛ, зазвичай приймають комбінацію ліків, званих високоактивної антиретровірусної терапією (ВААРТ) або комбінованої антиретровірусної терапією (карта).
Антиретровірусні препарати поділяються на такі субгрупп:
протеазні інгібітори
Протеази – це ферменти в яких ВІЛ потребує для своєї реплікації (множення). Протеазні інгібітори зв’язуються з протеазами і перешкоджають їх дії, не дозволяючи ВІЛ копіювати себе.
Вони включають себе:
- атазанавір / кобіцістат (Evotaz)
- лопінавір / ритонавір (Kaletra)
- дарунавір / кобіцістат (Prezcobix)
інгібітори інтегрази
Вичу потрібна інтеграли – фермент для зараження Т-клітин. Інгібітори інтегрази блокують інтеграцію ВІЛ в Т-клітини. Вони високо ефективні і у них мало побічних ефектів, тому часто їх використовують як перша лінія при лікуванні.
Інгібітори інтегрази включають себе:
- елвітегравіра (Vitekta)
- долутегравір (Tivicay)
- ралтегравір (Isentress)
Нуклеозидні і нуклеотидні інгібітори зворотної транскриптази (НІЗТ)
Нуклеозидні і нуклеотидні інгібітори зворотної транскриптази – це як ядерна зброя для ВІЛ, тому що вони позбавляють його можливості реплицироваться.
Цей клас препаратів включає:
- абакавір (Ziagen)
- зидовудин / ламівудин (Combivir)
- емтрицитабін (Emtriva)
- тенофовіру дизопроксилу (Viread)
Ненуклеозидні інгібітори зворотної транскриптази (ННІЗТ)
ННІЗТ працює подібно НІЗТ ускладнюючи реплікацію ВІЛ.
Антагоністи хемокінових ко-рецепторів
Антагоністи хемокінових ко-рецепторів блокують проникнення ВІЛ у клітини. Однак, лікарі не часто призначають їх, тому що інші препарати більш ефективні.
інгібітори входу
Інгібітори входу запобігають проникненню ВІЛ в Т-клітини. Без доступу до цих клітин ВІЛ не може розмножуватися. Як і у випадку з антагоністами хемокінових ко-рецепторів, їх рідко призначають.
У практиці часто використовують комбінацію препаратів для придушення ВІЛ.
Лікар повинен підібрати підходящу схему індивідуально для кожного хворого, так як лікування постійне, довічне і вимагає точного розрахунку дози. Ліки потрібно приймати регулярно, по годинах. Кожен клас антиретровірусних препаратів має різні побічні ефекти. Спільними побічними ефектами для всіх груп препаратів є:
- нудота,
- слабкість,
- діарея,
- головний біль,
- висип.
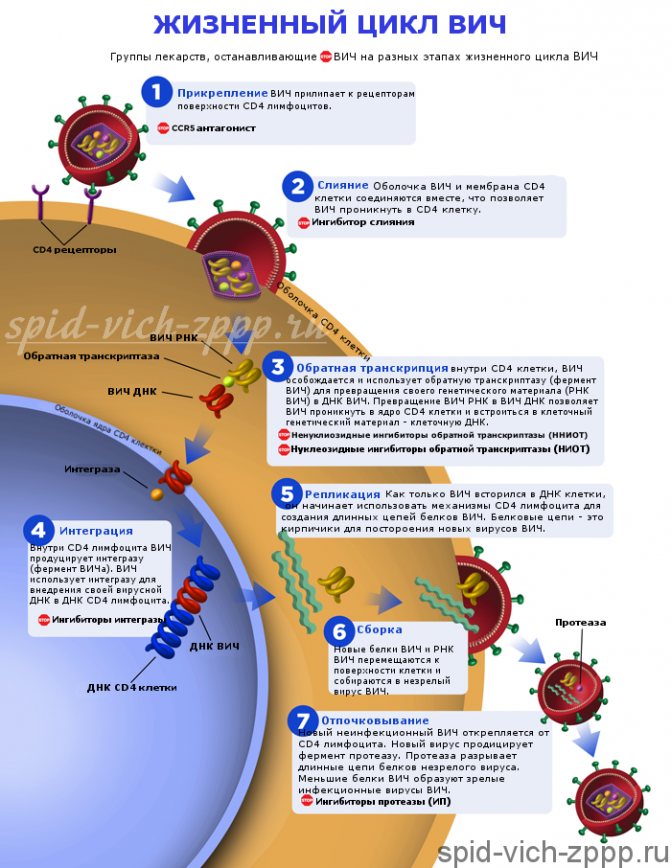
Життєвий цикл ВІЛ (докладно) з точками впливу антиретровірусних препаратів.
Додаткова або альтернативна медицина
Нерідко ВІЛ-інфіковані використовують альтернативні методи лікування, як наприклад трав’яні збори, але ніяких доказів їх ефективності не існує.
Згідно з деякими вузьким дослідженням, мінеральні або вітамінні біодобавки можуть принести користь для здоров’я в цілому. Важливо обговорити ці варіанти лікування з Вашим лікуючим лікарем, тому що навіть вітамінні добавки можуть взаємодіяти з АРВ-препаратами.
профілактика
Для того, щоб не заразитися ВІЛ, рекомендуються строго виконувати наступні рекомендації.
Завжди використовувати бар’єрну захист і предконтактную (доконтактную) профілактику (ДКП): Поєднання з партнером з неуставновленним достовірно ВІЛ-негативним статусом без використання бар’єрної захисту або інших методів профілактики, як наприклад ДКП, дуже серйозно підвищує ризик зараження ВІЛ та іншими захворюваннями передаються статевим шляхом.
Американська робоча група з профілактики хвороб в своєму керівництві від 2019 року рекомендує, щоб лікарі розглядали можливість призначення щоденного одноразового прийому ДКП (комбінацію тенофовіру дісопроксіл фумарата і емтрицитабіну) навіть для людей з недавніми негативними результатами тесту на ВІЛ, якщо мав місце високий ризик інфікування ВІЛ.
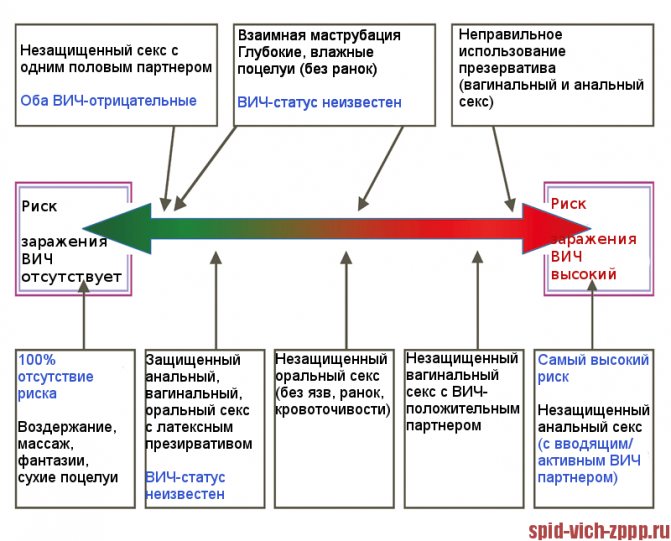
Схема. Ризик зараження ВІЛ.
Вживання ін’єкційних наркотиків та використання чужих голок: Внутрішньовенне вживання наркотиків є ключовим фактором передачі ВІЛ в країнах, що розвиваються. Через спільне використання голок і шприців можна заразитися не тільки ВІЛ, але й іншими інфекціями, наприклад гепатитами B і С.
Певні соціальні програми, такі як обмін голок, можуть допомогти знизити рівень інфікування в результаті зловживання наркотиками. Лікування від наркоманії допомагає не тільки поліпшити здоров’я і якість життя, але і значно знизити потенційний ризик зараження ВІЛ.
Шприци й голки для введення ліків повинні бути одноразовими (без повторного використання) або простерилізовані.
Біологічні рідини: Необхідно використовувати запобіжні заходи при контакті з біологічними рідинами, наприклад кров’ю, щоб не заразитися.
Медичні працівники повинні обов’язково використовувати рукавички, маски, захисні окуляри, щитки і халати при наданні медичної допомоги.
У разі потрапляння біологічної рідини на шкіру необхідно відразу ж вимити шкіру водою з милом. Медпрацівники повинні дотримуватися інструкції по безпечній роботі з біологічними рідинами, щоб запобігти передачі вірусу.
Більш докладно про всілякі ризикованих ситуаціях і що робити в разі їх виникнення.
Вагітність: Деякі антиретровірусні препарати можуть завдати шкоди дитині під час вагітності.
Але добре продуманий, правильно підібраний план лікування може запобігти передачі ВІЛ від матері до плоду. Можливо буде потрібно проведення кесаревого розтину.
ВІЛ-інфікована жінка може заразити дитину через грудне молоко. Тому для запобігання зараження використовують або штучне вигодовування або здорову годувальницю.
Всі нюанси догляду за дитиною необхідно обговорити з Вашим лікуючим лікарем.
Просвітництво: Коли люди знають, як можна заразитися і як можна уникнути зараження, то ймовірність інфікування знижується в багато разів.
Життя з ВІЛ
З моменту оголошення діагнозу «ВІЛ-інфекція» життя не закінчується, а тільки починається нове життя. І в це життя потрібно внести корективи, щоб захистити знижений імунітет.
Прихильність: прийом ліків проти ВІЛ відповідно до призначення лікаря абсолютно необхідний для ефективного лікування. Пропуск навіть декількох доз може поставити під загрозу ефективність всього лікування.
Розплануйте свій день так, щоб він відповідала плану лікування у відповідності з Вашим способом життя і графіком роботи. План лікування може бути різним у різних людей.
Препарати проти ВІЛ можуть викликати дуже серйозні побічні ефекти, що нерідко послаблює їх прихильність до лікування.
Якщо Ви відчуваєте побічні ефекти обов’язково повідомте про це Вашого лікаря, а не просто припиняйте прийом ліків. Лікар повинен підібрати підходящу схему, яку Ви будете добре переносити.
Загальний стан здоров’я: Ключовим моментом є вжиття заходів щодо запобігання хвороб і інших інфекцій. Люди, що живуть з ВІЛ, повинні прагнути до поліпшення загального стану здоров’я за допомогою регулярних фізичних вправ, збалансованої, живильної дієти і відмови від будь-яких шкідливих звичок, включаючи паління.
Додаткові заходи безпеки: Люди, які живуть з ВІЛ, повинні вживати додаткових заходів обережності, щоб запобігти будь-яку можливість додаткового зараження, наприклад від тварин. Уникайте контакту з фекаліями тварин і домашнім сміттям, використовуйте захисні рукавички.
Не втрачайте контакт з лікарями: майже у всіх випадках ВІЛ-інфекція є довічною інфекцією, тому дуже важливо постійно підтримувати регулярний контакт з лікарем для своєчасної корекції і перегляду схеми лікування відповідно до віку та іншими особливостями конкретної людини.
Психологічні ефекти: поширені помилки і упередження про ВІЛ / СНІД скорочуються в міру того, як зростає інформованість суспільства про цю хворобу.
Проте, стигма (навішування ярликів) навколо цього стану зберігається в багатьох частинах світу. Люди, що живуть з ВІЛ, можуть відчувати себе обділеними, ізольованими, їх навіть можуть переслідувати.
Знання того, що у тебе ВІЛ завдає дуже глибоку психологічну травму і служить постійних джерелом тривоги і депресії. Якщо Ви відчуваєте постійну тривожність або депресію, негайно зверніться за медичною допомогою до кваліфікованого фахівця.
Імунітет до ВІЛ
Статистика підтвердженої стійкості до ВІЛ: серед європейців 1% повністю несприйнятливі до вірусу імунодефіциту, до 15% – частково. В обох випадках механізми не ясні. Вчені пов’язують цей феномен з епідеміями бубонної чуми в Європі ХIV і ХVIII століть (Скандинавія), коли, можливо, у деяких людей ранні генетичні мутації закріпилися в спадковості. Також існує група т.зв. «Непрогрессоров», що становлять близько 10% від заражених ВІЛ, у яких симптоми СНІДу довгий час не проявляються. Загалом імунітет до ВІЛ не існує.

Людина несприйнятливий до серотипу ВІЛ-1, якщо в його організмі виробляється білок TRIM5a, який здатний «дізнатися» вірусний капсид і блокувати розмноження ВІЛ. Білок CD317 може утримувати віруси на поверхні клітин, не дозволяючи їм вражати здорові лімфоцити, а CAML ускладнює виділення нових вірусів в кров. Корисну діяльність обох білків порушують віруси гепатиту С і простого герпесу, тому при даних супутніх захворюваннях ризики зараження ВІЛ вище.
геном ВІЛ
Геном ВІЛ представлений двома ідентичними нитками РНК. Довжина кожної нитки становить близько 10 тис. Нуклеотидів. У геном входять 3 основних структурних і 7 регуляторних і функціональних генів, що кодують 15 різних білків.
- Структурні (капсидних і суперкапсідние) білки ВІЛ кодуються геном Gag.
- Неструктурні білки кодуються геном Pol.
- Гени Tat, Nef, Vif, Rev, Vpu і Vpr кодують білки, що регулюють процеси розмноження і збірки вірусів, пригнічують активність клітинних противірусних систем.
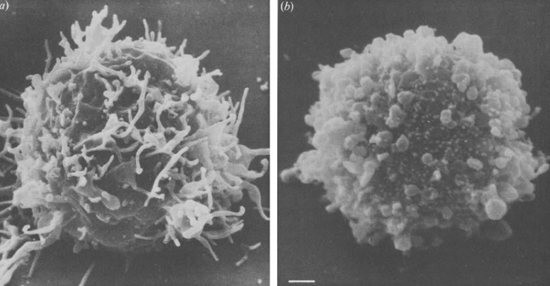
Рис. 9. Нормальний лімфоцит (фото зліва), заражений ВІЛ (фото праворуч). На поверхні зараженої клітини утворюються множинні пухирці.
профілактика
Боротьба зі СНІД-епідемією і її наслідками декларована ВООЗ:
- Профілактика статевого шляху зараження ВІЛ – лікування ЗПСШ, захищений секс, доступні навчальні програми (статева поведінка, свідоме ставлення до лікування), розповсюдження презервативів.
- Профілактика зараження через препарати крові – перевірка донорів, антивірусна обробка.
- Хіміопрофілактика для ВІЛ-інфікованих вагітних, професійне консультування та лікування.
- Медична, соціальна допомога пацієнтам та їх сім’ям.
Профілактика ВІЛ в середовищі наркоманів – це роз’яснення небезпеки зараження через ін’єкції, надання одноразових шприців і обмін використаних на стерильні. Останні заходи здаються дивними і асоціюються з поширенням наркоманії, але в даному випадку легше хоча б частково припинити шляхи зараження ВІЛ, ніж відучити величезна кількість залежних від наркотиків.
ВІЛ-аптечка пригодиться в побуті всім, на робочому місці – медикам і рятувальникам, а також людям, які мають контакти з зараженими ВІЛ. Медикаменти доступні і прості, але їх використання реально знижує небезпеку інфікування вірусом імунодефіциту:
- Спиртовий розчин йоду 5%;
- Етанол 70%;
- Засоби для перев’язки (упаковка стерильних марлевих тампонів, бинт, пластир) і ножиці;
- Стерильна дистильована вода – 500 мл;
- Кристали перманганату калію (марганцівки) або перекис водню 3%;
- Піпетки для очей (стерильні, в упаковці або в футлярі);
- Специфічні препарати передбачені тільки для медиків, які працюють на станціях по забору крові і в прийомних відділеннях лікарень.
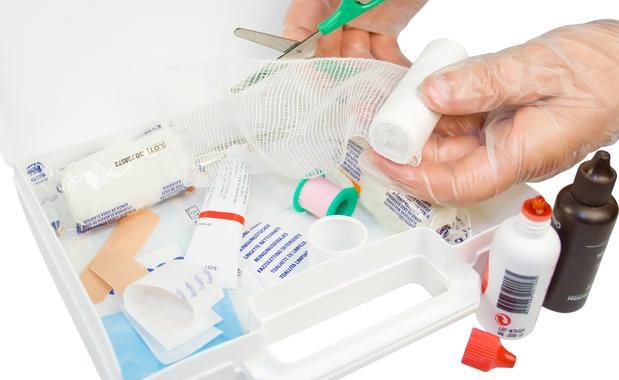
Кров, що потрапила на шкіру від ВІЛ-інфікованого, потрібно відразу змити водою і милом, потім обробити тампоном, змоченим в спирті. При уколі або порізі через рукавички їх потрібно зняти, видавити кров, на ранку – перекис водню; потім піну промокнути, а краї рани припекти йодом і при необхідності накласти пов’язку. Попадання в очі: промивання спочатку водою, потім розчином перманганату калію (слабо-рожевим). Порожнина рота: прополоскати бідно-рожевої марганцівкою, потім 70% етанолом. Після незахищеного статевого акту: по можливості – душ, потім обробка (спринцювання, промивання) статевих органів насичено-рожевим розчином марганцівки.
Профілактика СНІДу буде ефективніше, якщо кожна людина умотивовано ставитися до свого здоров’я. Набагато простіше використовувати при статевих контактах презерватив і уникати небажаних знайомств (повії, наркомани), ніж потім довго і дорого лікуватися. Для з’ясування картини небезпеки ВІЛ просто порівняйте цифри статистики: за рік від лихоманки Ебола померло близько 8000 чоловік, а від ВІЛ – більше 1,5 мільйонів! Висновки очевидні і невтішні – в сучасному світі вірус імунодефіциту став реальною загрозою для всього людства.
Перші ознаки СНІДу у чоловіків і жінок
Після стадії первинних проявів ВІЛ, які можуть тривати близько трьох тижнів, у хворого часто спостерігається тривала субфебрильна температура. Деякі інфіковані здатні не здогадуватися про захворювання на протязі багатьох років. Далі у них розвивається імунодефіцит, який призводить до тривалого перебігу будь-якого захворювання.
Перші ознаки СНІДу однакові і для чоловіків, і для жінок. Різні можуть бути тільки симптоми захворювань статевої системи. Першою ознакою його початку можуть бути довгостроково незагойні порізи і рани. У таких пацієнтів навіть легка подряпина може довго кровоточити і гноїтися.
Далі СНІД може протікати в таких формах:
- легеневої – у хворого розвивається пневмоцистна пневмонія, яка характеризується тривалим і важким перебігом;
- кишкової – спочатку у хворого з’являється діарея, ознаки зневоднення, швидка і суттєва втрата ваги;
- з ураженням шкіри, слизових оболонок і тканин організму – у хворого з’являються виразки і ерозії на слизових або на шкірі, які прогресують, інфікуються і проростають в м’язову тканину;
- з ураженням нервової системи – у хворого погіршується пам’ять, з’являється постійна апатія, розвиваються атрофія мозку і епілептичні припадки, стан може ускладнюватися злоякісними пухлинами мозку, менінгіт або енцефаліт.
СНІД триває близько півроку або двох років і закінчується летальним результатом (три роки живуть деякі хворі).
Швидке виявлення СНІДу ускладнюється тим, що перші ознаки ВІЛ-інфікування неспецифічні і можуть підписуватися багатьом іншим недугам. Часте і нічим не обгрунтоване поява температури і збільшення лімфатичних вузлів обов’язково повинно насторожувати хворого і його лікаря. У таких випадках єдино правильним рішенням може стати тільки проведення тесту на ВІЛ в спеціалізованому центрі. Необхідність своєчасної діагностики цієї смертельної хвороби не викликає сумнівів, т. К. Ранній початок антиретровірусної терапії здатне відсунути перехід ВІЛ в СНІД, а значить, і продовжити життя зараженому людині.
Альтернативні методи лікування в домашніх умовах
Будь-яке нетрадиційне лікування ВІЛ в домашніх умовах вимагає консультації у фахівця. Знання того, як і якими засобами лікувати вірус народними засобами буде мало.
Терапію такого роду повинен контролювати лікуючий лікар.
Харчування і добавки
Деякі жінки в домашніх умовах роблять квас, приготовлений з бананової шкірки. Щоб приготувати такий засіб:
- буде потрібно нарізати шкірку фрукта дрібними кубиками;
- далі за допомогою серветки їх просушують і перекладають в банку ємністю 3 літри;
- потім додають 1 склянку цукру;
- слідом кладуть 1 чайну ложку сметани (бажано натуральної).
Інгредієнти змішують і заливають теплою кип’яченою водою. Банку накривають марлею і щільно зав’язують шийку. Майбутній квас залишають в теплому місці на 14 днів. Після закінчення часу 1 літр кошти відливають, щоб зробити ще напою. Решта приймають не більше 50 мілілітрів перед їжею.
Трави (народні засоби)

Використання відвару звіробою вважається одним з ефективних народних способів в лікуванні ВІЛ.
Щоб приготувати цей засіб знадобиться:
- 100 г подрібненого рослини;
- 50 г обліпихової олії;
- 1 літр води.
Насамперед кип’ятять воду і додають звіробій в зазначеній кількості. Відвар варять не більш години.
Отриману суміш проціджують і додають масло обліпихи. Відвар добре розмішують і дають настоятися протягом декількох днів.
Приймати засіб слід не більше 4 разів на добу. Кожен раз випивати по половині склянки.
психологічні симптоми
Не можна не розглянути і психологічні симптоми СНІДу у жінок. Про що ж в даному випадку йде мова? Тут потрібно відзначити, що у представниць прекрасної статі дуже часто виникають на тлі інфікування різні психологічні проблеми. Так, у жінок спостерігається депресивний стан, тривога, нервозність. Також спостерігається порушення сну, безсоння, неможливість довго заснути. Величезну проблему становлять зміни, які відбуваються в тілі. Дівчата на них дуже болісно реагують. Однак це вже, скоріше, пізній, ніж ранній симптом прояви СНІДу.
Основна симптоматика захворювання
Потрапивши в організм людини, вірус імунодефіциту може протягом тривалого часу залишатися в латентному стані. Тому необхідно знати про те, як проявляється СНІД, і використовувати для боротьби з ним всі наявні в розпорядженні сучасної медицини кошти. Ознаки розвитку СНІДу у жінок можуть бути такими:
- Часті і протікають з різними ускладненнями захворювання горла і воздуховодних шляхів, а також легеневі патології, запалення і інфекції, що вражають дихальний апарат.
- Утворення виразок на слизових оболонках різних органів.
- Важке протікання звичайних хвороб, причиною яких є віруси, наприклад, ГРВІ.
- Розвиток остеохондрозу та інших уражень суглобів.
- Часті необгрунтовані кровотечі з носа.

- Формування різного генезу пухлин: як доброякісних, так і злоякісних.
- Постійна відсутність апетиту, зміни харчової поведінки і виникнення розладів аж до розвитку анорексії і булімії.
- Нез’ясовне зниження ваги під час відсутності змін харчових звичок і надмірних фізичних навантажень.
- Хронічне незадовільний стан організму, відсутність бадьорості при наявності повноцінного відпочинку.
- М’язові і суглобові болі.
- Порушення координації і рівноваги тіла.
- Часті загострення герпесу, алергічні реакції на незначні подразники.
- Зміни психіки, деструкція поведінки, депресії, апатичність.
Ознаки розвитку СНІДу у жінок часто виявляються порушеннями роботи репродуктивної системи. Збивається цикл, менструація супроводжується гострими болями, часто спостерігаються рясні виділення. За відсутності можливості боротися з зовнішніми експансіями організм жінки піддається розвитку інфекцій бактеріального, грибкового, вірусного генезу.

До якого лікаря звернутися?
Через те, що на ранніх стадіях ознаки зараження при ВІЛ нагадують звичайну застуду, хворі зазвичай звертаються за першої консультацією до терапевта.

У разі виявлення перших симптомів негайно звертайтеся до лікаря
При підозрі на вірус імунодефіциту видається направлення до інфекціоніста, який призначає необхідні діагностичні заходи і в разі підтвердження діагнозу підбирає лікування.
Життєвий цикл ВІЛ
Розглянемо життєвий цикл ВІЛ (див. Відео). Перша стадія – це проникнення вірусу. Спочатку будь-який вірус повинен як-небудь «зачепитися» за клітку, і у різних вірусів для цієї мети є різні «якоря». Є такий і у ВІЛ – білок gp120, який здатний взаємодіяти з білком СD4 поверхні людської клітини. Це рецептор, присутній на багатьох клітинах організму, але найбільше його на Т-хелперах (інша їх назва – СD4 + T-лімфоцити), – саме на них і спрямований ВІЛ в першу чергу. При первинному зв’язуванні gp120 з CD4 вірусний білок змінює свою форму і зв’язується з іншими білками поверхні клітини – СХСR4 і ССR5, після чого відбувається занурення іншого вірусного білка – gp41 – в мембрану клітини. Слідом за цим оболонки клітини і вірусу зливаються, і спадковий матеріал вірусу потрапляє в цитоплазму клітини.
Відео. Життєвий цикл ВІЛ.
Нормальна функція СХСR4 і ССR5 – рецепція цитокінів (невеликих розчинних молекул імунної системи, за допомогою яких клітини імунітету «спілкуються» один з одним і іншими клітинами організму). Саме з мутацією ССR5 (Δ32 CCR5) пов’язана вроджена стійкість деяких людей, гомозиготних (що мають 2 копії мутованого CCR5) з цього гену, до ВІЛ [12], [18] (таких людей до 2% в Європі, Індії та країнах Близького Сходу [ 13]). На жаль, ця стійкість не є повною [3]; є штами, що заражають і таких людей. Зате вона в якійсь мірі проявляється навіть у гетерозигот (мають одну копію мутованого і одну копію звичайного ССR5) [12], [18].
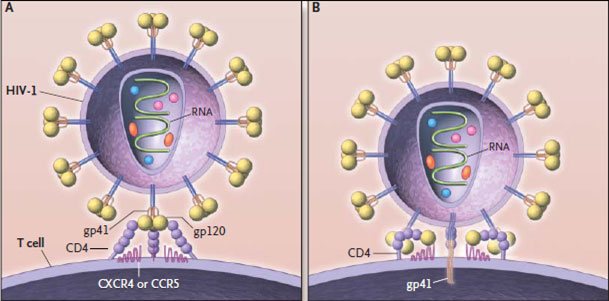
Малюнок 2. Проникнення вірусу в клітину. А – початкове «зачеплення» вірусу з клітиною; В – початковий етап злиття вірусу з клітиною. Умовні позначення: HIV-1 – поверхня капсида найбільш поширеною різновиди вірусу – ВІЛ-1; Т-cell – поверхню Т-хелпери; gp120 – вірусний рецептор до до людського білку CD4; CD4 -корецептор у взаємодії Т-лімфоцитів і антиген-презентірующих клітин; одночасно є рецептором до gp120; gp41 – вірусний білок, за який закріплений gp120; крім цього грає важливу роль в злитті мембран вірусу і клітини; CXCR4 або ССR5 – рецептори хемокінів; корецептор для білка gp120; RNA – вірусний геном.
[11]
Після проникнення спадкового матеріалу ВІЛ у клітину відбувається процес зворотної транскрипції, тобто перенесення інформації з вірусної РНК на ДНК. Відбувається це тому, що вірусний геном записаний у вигляді РНК, а геном людини – у вигляді ДНК. Вірусу ж «хочеться» записати себе в геном клітини, адже саме він керує останньої. До того ж, якщо імунітет має кошти для розпізнавання вірусних білків і РНК, то ДНК, інтегровану в геном клітини, імунітет розпізнати не може.
Зворотній транскрипція здійснюється вірусним білком зворотного транскриптазой [31]. Зворотній вона тому, що зазвичай в клітці все навпаки – інформація переноситься з ДНК на РНК (а з РНК – в послідовність амінокислот білків). РНК у порівнянні з ДНК дуже нестабільна, і тому для ВІЛ характерна величезна швидкість мутації – в десятки тисяч разів швидше, ніж для людини. Якщо швидкість нейтральних мутацій для ДНК становить у різних видів і для різних генів в середньому менше 10-9 замін на сайт в рік, то швидкість мутації генетичного матеріалу РНК-вірусів – близько 10-3 замін на сайт в рік (у гена env ВІЛ: 10-2-10-3 замін на сайт в рік [21]). Це одна з причин, чому імунна система не може впоратися з ВІЛ – він занадто швидко змінюється.
Після зворотної транскрипції геном вірусу вставляється в геном людини вірусним білком інтегразою. Проникнувши в геном, вірус може «сидіти» в ньому кілька років, ніяк себе не проявляючи. В основному, вірус починає розмножуватися в активованих (діляться) T-лімфоцитах, хоча по немногу він може працювати і в клітці, що не [17]. Це головна причина, чому ВІЛ невиліковний (але є робота, в якій повністю вдалося вилікувати від ВІЛ клітинну культуру [32]) – в людині завжди є «дрімаючі» копії вірусу, невизначені для імунної системи, але здатні до «пробудженню» в будь-який момент (та ж історія і з герпесом – його як і ВІЛ неможливо повністю видалити з організму).
«Будильником» для вірусу служить активація клітини: промотор вірусу містить послідовність, гомологичную послідовності NF-κB [10], [15], якась є у багатьох генів імунітету. (Промотор регулює роботу гена і визначає, як, коли і в яких кількостях буде з’являтися білок в тій чи іншій клітці.) Згадуючи про те, що ВІЛ заражає в основному Т-хелпери, ми отримуємо цікаву картину: поки клітина не активована, вірус « спить »; як тільки клітина починає виконувати свою функцію (імунітет) – вірус «прокидається» і вбиває цю клітку. Можна також додати, що при ВІЛ-інфекції активуються в першу чергу ті клони Т-клітин, які специфічні для ВІЛ-білків.
Таким чином, після того як копія вірусу в геномі клітини починає діяти, на її поверхні з’являються знайомі нам білки gp41 і gp120, в цитоплазмі – інші вірусні білки і вірусна РНК. І через деякий час від зараженої клітини починають відбруньковуватися все нові і нові копії ВІЛ.
Як виглядає ВІЛ-інфікований
Дуже тривалий період після інфікування людина нічим не відрізняється від ВІЛ-негативних людей. Відрізнити носіїв вірусу до появи перших ознак неможливо. Але навіть з настанням перших проявів сказати точно, що у людини ВІЛ неможливо. Наприклад, збільшені лімфовузли зустрічаються при десятках інших захворювань. Висип на тілі у вигляді псоріазу, позбавляючи, герпесу і т. Д. Може бути самостійною інфекцією.
На більш пізніх стадіях у пацієнтів часто спостерігаються:
- грибкові інфекції;
- зниження ваги;
- слабкість;
- збільшені лімфовузли;
- задишка і / або кашель;
- порушення психічних процесів: забудькуватість, замішання, порушення в координації;
- герпетичного висип.
За зовнішніми ознаками лікар може припустити наявність інфекції. Але лише за зовнішніми ознаками діагноз не ставлять. Точно виділити з натовпу інфікованої людини також неможливо, так як всі прояви можуть ставитися до інших хвороб. У багатьох випадках ніяких особливостей у ВІЛ-позитивної людини немає.
Сприятливі терміни для діагностики ВІЛ
Факт можливого інфікування і погане самопочуття без видимих причин – два вагомих підстави для звернення до фахівців. Але негативний результат тестування на антитіла не завжди означає, що людина не інфікована, так як існує період “серонегативного вікна” (час між зараженням і появою антитіл), який становить близько трьох місяців. Тому краще повторити їх через 3 місяці з моменту можливого інфікування. Якщо ж відповідь знову буде негативним, але ваша тривога не проходить, і ви впевнені в зараженні ВІЛ, тоді лабораторну діагностику необхідно повторити через 6 місяців після факту зараження.
Що стосується поганого самопочуття, то приводом перевіритися на ВІЛ може бути поєднання наступних симптомів:
- збільшення лімфатичних вузлів на шиї, в паху, в області пахв;
- лихоманка;
- м’язові або головні болі;
- молочниця та грибкові ураження, в тому числі кандидоз порожнини рота;
- запалення слизової носа, рота або глотки;
- нічна пітливість;
- ломота в суглобах;
- тривала діарея;
- нудота блювота;
- різке зниження маси тіла;
- висипання на шкірі.
Важливо розуміти, що з моменту, коли виявляються перші ознаки ВІЛ-інфекції та до моменту, коли захворювання переходить у латентну стадію, проходить дуже мало часу – близько 3-6 тижнів з факту інфікування. Не можна випускати з виду цей проміжок часу. Оскільки наступні 8-10 років ви буде жити, нормально себе почувати і навіть не підозрювати про те, що хворі на ВІЛ-інфекцією. Дорогоцінний час буде згаяно.
ВІЛ і вагітність
- Всі вагітні проходять в першому і в другому триместрі тестування на ВІЛ. У разі позитивного аналізу на ВІЛ жінку направляють на консультацію в центр СНІДу, де повторно виконується тест і проводиться консультація лікаря-інфекціоніста.
- Дитина може заразитися ВІЛ від матері декількома шляхами: на пізніх термінах вагітності, при проходженні через родові шляхи, при грудному вигодовуванні.
- Сучасні антиретровірусні препарати, які жінка приймає під час вагітності, знижують до мінімуму ризик передачі вірусу дитині. Всі препарати, призначені фахівцем центру, видаються в аптеці безкоштовно при наявності рецепта.
- При відсутності лікування кожна друга дитина народжується з ВІЛ.
- Всі діти, народжені від ВІЛ-позитивних матерів або батьків, обстежуються тричі за допомогою ПЛР.
лікування ВІЛ
Лікування ВІЛ полягає в систематичному прийомі антиретровірусних препаратів, симптоматичної терапії та профілактики супутніх захворювань.
Найефективнішими препаратами проти ВІЛ сьогодні є Зидовудин, Невірапін і Діданозін.
Всі антиретровірусні препарати видаються безкоштовно в аптеці центру боротьби з ВІЛ / СНІД при пред’явленні рецепта від лікаря-інфекціоніста.
На жаль, незважаючи на високий рівень розвитку світової медицини, поки не вдалося знайти ефективних ліків, яке змогло б повністю вилікувати ВІЛ. Але раннє виявлення ВІЛ суттєво впливає на прогноз хвороби, оскільки сучасні антиретровірусні препарати при своєчасному призначенні здатні призупинити прогресування захворювання.
Вторинні захворювання і термальна стадія
Далі ж, коли організм вже порядком слабшає, починають розвиватися різного роду вторинні хвороби. Найчастіше вони носять онкологічний або ж інфекційний характер.
Ну і остання стадія хвороби називається в медицині термальною. В цьому випадку у пацієнтів вторинні хвороби набувають незворотного характеру, вилікувати їх уже не виходить. Тривалість її вельми коротка: складає кілька місяців, але не більше півроку. Після пацієнт помирає.
Шляхи передачі ВІЛ-інфекції
В силу того, що жінки більш емоційні, ніж чоловіки, їм цікаво знати, як передається і як проявляється ВІЛ у жінок. ВІЛ не передається по повітрю і при тактильному контакті. Неможливо заразитися через побутові предмети, посуд, постільна білизна та рушники. Під впливом повітря вірус гине миттєво. Єдиним шляхом передачі є обмін природними рідинами організму. Вірус передається за допомогою крові, сперми, вагінального секрету, грудного молока. Однак слина, слізна рідина не містять в собі віруси імунодефіциту. Через укуси комах заразитися також неможливо, так як вони не є переносниками інфекції. У шкірних покривах людини відсутні клітини, в яких може закріпитися вірус.
Вірус імунодефіциту може потрапити в організм при незахищеному сексуальному контакті, при переливанні крові, через недостатньо якісно стерилізовані медичні інструменти, зокрема, шприци для ін’єкцій, через інструменти нанесення татуювань, декоративних шрамів і проколів, через молоко від матері до дитини. Також вірус може проникнути в організм, потрапивши в кров через відкриті рани.

прогноз
Інфікована жінка може прожити більше 20 років з вірусом імунодефіциту. Терміни у кожної жінки індивідуальні. Фахівці намагаються допомогти на будь-якому етапі розвитку хвороби. Вони допомагають визначити, через який час проявляється ВІЛ.
Між першою і п’ятої стадією є безліч варіантів розвитку різних вторинних захворювань. Вони здатні протікати безсимптомно або затриматися на одному етапі. Довгий час лікарі діагностують це захворювання, яке все одно вбиває своє носія.
Перебіг вірусу залежить від імунітету організму. Лікарі лише допомагають сповільнити процес розвитку хвороби.
Як лікувати ВІЛ?
Ефективного препарату для повного лікування від цього захворювання до цих пір не створено. Однак є чимало дієвих ліків, що знижують вірусне навантаження, що поліпшують якість життя пацієнтів з ВІЛ. При точному дотриманні рекомендацій по їх прийому відзначається зростання CD4-клітин і реєструється мінімальний титр ВІЛ при найчутливіших методи діагностики.
Цього результату легко досягти при розвиненою самодисципліни пацієнта: своєчасному і безперервному прийомі ліків, дотриманні правильного дозування.
Основні напрямки терапії:
- Збереження якості життя ВІЛ-інфікованих;
- Запобігання і тимчасова відстрочка станів, що загрожують життю хворого;
- Досягнення ремісії за допомогою ВААРТ і профілактики вторинних інфекцій;
- Практична і психологічна підтримка хворих;
- Забезпечення безкоштовними ліками.
Принципи призначення ВААРТ за стадіями захворювання:
- На першій стадії лікування не проводиться, при контакті з ВІЛ проводять хіміопрофілактику;
- На другій стадії лікування проводиться в залежності від наявного рівня CD4-лімфоцитів;
- На третій стадії призначається ВААРТ при активному бажанні хворого або при перевищенні рівня РНК в 10 тисяч копій і при рівні CD4-лімфоцитів менше 200 CD4 / мм3;
- На четвертій стадії лікування призначається при рівні РНК понад 100 тисяч копій і рівні CD4-лімфоцитів менше 200 CD4 / мм3;
- П’ята стадія завжди супроводжується лікуванням.
Сучасні стандарти лікування ВІЛ, можливо, будуть змінені відповідно до результатів останніх досліджень, які свідчать про те, що раннє призначення ВААРТ призводить до кращих результатів.
В даний момент терапія включає в себе комбінацію з наступних груп препаратів:
- Інгібітори протеази ВІЛ,
- Нуклеозидні інгібітори зворотної транскриптази ВІЛ,
- Ненуклеозидні інгібітори зворотної транскриптази ВІЛ.
Є дані про розробку нового препарату для лікування ВІЛ-інфекції – Quad, більш ефективного і володіє меншою кількістю побічних ефектів. Препарат приймається одноразово протягом доби і замінює кілька ліків.

білки вірусу
Склад вірусу (ВІЛ) включає в себе наступні білки:
- Суперкапсид. Будівлі вірусу (ВІЛ) обов’язково включає ці компоненти до свого складу, оскільки вони допомагають виконувати якірну (за допомогою суперкапсиду вірус прикріплюється до клітини) і адресну (пошук мішеней) функції. Вони відносяться до складних гликопротеидам.
- Структурні білки допомагають формувати зовнішню оболонку вірусу і його капсиди.
- Неструктурні білки відповідають за гени POL. Завдяки цьому виду білка відбуваються репродуктивні функції вірусу.
- Капсидних білки утворюють нішу для нуклеїнової кислоти, а також допомагають створити ферменти і присутні в геномі вірусу.
Загальні відомості про лікування
Перш ніж перейти до переліку препаратів, задіяних в антиретровірусної терапії, варто сказати, що сучасна медицина не здатна повністю вилікувати таке серйозне захворювання, як ВІЛ. І все ж люди, які страждають недугою, не повинні впадати у відчай, тому що можуть продовжити собі життя за допомогою комплексної терапії.
Медикаментозне лікування вірусу імунодефіциту людини направлено на запобігання розвитку небезпечних для життя станів, забезпечення щодо тривалого поліпшення в самопочутті пацієнта, продовження періоду ремісії. Однак тут багато що залежить і від самої людини.
По-перше, ВІЛ-інфікованим слід налаштувати себе на тривалий (часом довічне лікування), регулярний прийом медикаментів (бажано в один і той же час) і ведення здорового способу життя.
Перш за все слід відмовитися від шкідливих звичок, уникати стресових ситуацій, дивитися на все в позитивному ключі. Також важливо дотримуватися здорової збалансованої дієти і не забувати про помірних фізичних вправах.
Останнім часом в нашій країні велике значення приділяється моральній підтримці ВІЛ-інфікованих та їхніх родичів. Проводяться психологічні тренінги та бесіди, в життя впроваджуються спеціальні державні програми щодо забезпечення хворих на ВІЛ / СНІД нормальними соціальними умовами.
Інфіковані пацієнти мають право на працю і медичне обслуговування, отримання освіти і свободу реалізації своїх талантів, особисте життя і так далі. Хворим повинна надаватися не тільки медична допомога, але психологічна, яка допомагає людині стати соціально адаптованої особистістю.
Гостра рання стадія хвороби
Окремо також треба розглянути симптоми СНІДу у жінок в початковій стадії, якщо мова йде про гострій формі захворювання. В такому випадку ознаки хвороби будуть дещо іншими:
- У пацієнтів спостерігаються найсильніші м’язові болі.
- Один із симптомів – сильна і постійний головний біль.
- Проблемним виявляється ще й шлунково-кишковий тракт. Так, буває діарея, блювота, спостерігаються ще й сильні болі в животі.
- Також в роті утворюються численні виразки.
Тут же варто відзначити, що ці показники можуть бути свідченням і будь-яких статевих інфекцій.
Наслідки зараження вірусом імунодефіциту людини
При підтвердженні діагнозу підбирають антиретровірусна терапія. Вона включає в себе постійний прийом препаратів (зазвичай призначаються Невірапін, Діданозін, Зидовудин). Ці препарати запобігають потраплянню вірусу в клітини, зберігаючи імунну систему від руйнування. Пити таблетки доведеться протягом усього життя.
Якщо хворіють люди не приймають медикаментозні препарати, руйнування імунної системи триває.
Поступово ВІЛ переходить у СНІД – синдром набутого імунодефіциту. На цій стадії організм не в змозі чинити опір будь-яким хворобам, і вбити може навіть легка застуда. Жити хворому залишається кілька місяців, лікарська терапія не діє.
фармакологічні препарати
Лікування ВІЛ-інфекції включає в себе використання антиретровірусних засобів, які призначає лікар суто індивідуально, виходячи з аналізів пацієнта, його віку та супутніх недуг.
До таких препаратів відносять:
- НІОД. До складу даних інгібіторів входять такі діючі речовини, як абакавір ( “Олітід”, “Зіаген”), зидовудин ( “азидотимидин”, “Тімазід”, “Ретровір”, “Зидовудин-Ферейн”, “Віро-Зет” та інші), ламивудин ( “Зеффікс”, “Амівірен”, “Епівір ТріТіСі”, “ВІРОЛ”), ставудін ( “Вудістав”, “Веро-ставудин”, “Актастав” і так далі), фосфазіт ( “Нікавір”) і багато інших.
- НтІОД. До складу даних інгібіторів входять такі діючі речовини, як невірапін ( “Вірамун”), елсульфавірін ( “Елліда”), ефавіренз ( “Сустіва”, “Стокрін”, “Регаст”) та інші.
- Інгібітори протеази. На фармакологічному ринку ці кошти представлені такими препаратами, як “Агенераза”, “Ритонавір”, “Фортоваза”, “Кріксіван” і багатьма іншими.
- Інгібітори інтегрази. Препарати “Ісентресс”, “Вітекта” і “Тівікай”.
Дані медикаменти коштують дуже дорого, особливо якщо врахувати, що їх необхідно приймати по кілька разів на день протягом усього життя. У Українській лікування ВІЛ-інфекції безкоштовне, тобто проходить за рахунок державних коштів. Однак, на жаль, не всім пацієнтам завжди вистачає бюджетних препаратів. Тому деякі змушені купувати медикаменти самостійно, за рахунок власних коштів.
ВІЛ: групи ризику
З огляду на всілякі шляхи передачі ВІЛ, можна сформувати такі групи високого ризику:
- ін’єкційні наркозалежні особи;
- статеві партнери наркозалежних осіб;
- особи з невпорядкованою інтимним життям, які вважають за краще сексуальний акт без використання бар’єрних контрацептивів;
- пацієнти, яким переливалася кров без попереднього тесту на ВІЛ;
- медичні працівники (медсестри, лікарі-хірурги, лікарі-стоматологи, лікарі акушери-гінекологи та інші);
- чоловіки і жінки, які надають інтимні послуги за гроші, а також особи, які користуються такими послугами.
Причини виникнення у жінок ВІЛ
Представниці слабкої статі більш схильні до захворювань. Їх імунітет слабкіше. Жінки не завжди можуть підозрювати про наявність ВІЛ у себе. Поки вірус не виявлений, жінка може заражати інших людей.
Необхідно регулярно проходити профілактичне медичне обстеження кілька разів на рік.
Щоб виявити вірус у себе слід знати, які причини виникнення і провокуючі фактори захворювання здатні вплинути на її подальший розвиток.
Існують наступні фактори, через які жінка може заразитися ВІЛ:
- Нестерильні медичне обладнання;
- Статевий контакт з носієм інфекції;
- При вагітності передається дитині;
- Вагінальні і анальні контакти;
Інфекція імунодефіциту починає свій розвиток в організмі жінки після зараження вірусом. Інфікування відбувається з «допомогою» крові або після статевих контактів з носієм ВІЛ.
Причиною зараження може бути нестерильні медичне обладнання, «завдяки» якому, в кровотік здорової жінки потрапляють патогени.
Вірус здатний потрапити і в слизову оболонку кишки, порожнини рота (рідко), і часто через статеві органи. Високий ризик зараження виникає, якщо є на таких тканинах виразки, тріщини або невеликі ранки.
Якщо жінка вагітна і заражена вірусом імунодефіциту, то він передасться майбутній дитині. Це може статися внутрішньоутробно, під час пологів і під час процесу вигодовування грудним молоком.
У побуті заразитися ВІЛ неможливо. Вірус поза організмом людини живе тільки пару хвилин. Потім він гине, але може показати живучість у використаному шприці. У медичному обладнанні він може зберігатися протягом декількох днів.
Основними і єдиними переносниками ВІЛ-інфекції вважають:
- кров;
- сперму;
- жіночі виділення з піхви;
- грудне молоко.
перші ознаки
Отже, розглядаємо таку проблему, як ВІЛ / СНІД, симптоми у жінок. Перші ознаки, які свідчать про існування в організмі цього страшного захворювання:
- Часто відзначаються симптоми сильної застуди. Так, у пацієнтів буває лихоманка, температура тіла піднімається до 39 ° С і вище, сильний головний біль.
- Також буває почуття здавленості в грудях, кашель, утруднене дихання.
- Виникають проблеми і в роботі шлунково-кишкового тракту. Може бути діарея, блювота.
- У роті виникають виразки, лімфовузли запалюються, набухають. Також жінка відчуває біль в м’язах, суглобах.
