Характеристика синусової брадикардії: складне простими словами
Брадикардія – це зниження серцевого ритму на 10 і більше відсотків від вікової норми. Стан може бути викликано фізіологічними (сон, відпочинок) і патологічними причинами.
На тлі патологічної брадикардії людина відчуває слабкість, біль у грудях, недолік кисню. Хвороба викликає безліч ускладнень і може привести до летального результату, тому лікування патології відкладати не можна.
Ми вже розповідали про причини цього захворювання і уповільненні ритму серця в дитячому віці, в даному матеріалі розглянемо симптоми і лікування синусової брадикардії серця у дорослих, а також можливі наслідки і що робити в разі нападу.
Синусова брадикардія серця – що це таке?
При порушенні функціональності синусового вузла відбувається розвиток брадикардії.
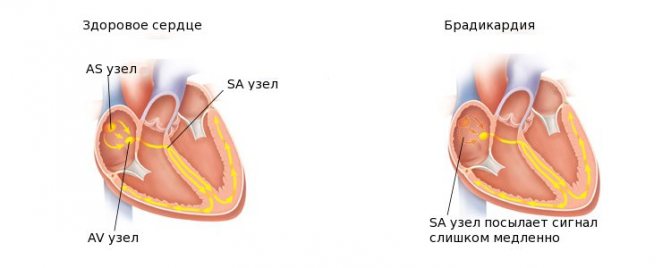
Крім нього, на цій ділянці розташовуються і інші другорядні вузли, що відповідають за генерацію імпульсів. Незважаючи на це, їх робота знаходиться в підпорядкуванні головного синусового вузла. Вони в змозі частково виконувати його функції в разі пошкодження, але в силу особливостей фізіологічної будови серця не можуть повністю його замінити. Через це відбувається розвиток патології.
Якщо другорядні вузли будуть заміщати синусовий, то виникне ускладнення, несумісне з життям.
Знижений пульс може виникнути і природним шляхом:
- під час спокійного сну;
- при довгому знаходженні на холоді;
- при постійних фізичних навантаженнях у спортсменів.
Але при відсутності природних факторів рідкісний пульс – наслідок патологій серцево-судинної системи та інших органів.
Синусова (або синусная) брадикардія серця – що це означає і чому у дорослого або дитини буває уповільнений серцевий ритм, дивіться на відео:
Частота пульсу в нормі і при брадикардії
У спокійному стані пульс у здорової людини знаходиться в межах 60-90 уд. / Хв. У літньому і дитячому віці він може відрізнятися від норми. При брадикардії ЧСС нижче 60 уд. / Хв.
У таблиці відображені нормальні показники ЧСС для різних вікових категорій.
| вік людини | Число серцевих скорочень (Уд. / Хв) |
| Від народження до 2-х років | 140-135 |
| 2 роки – 6 років | 135-105 |
| 6-10 років | 106-88 |
| 10-15 років | 89-75 |
| 15-30 років | 76-60 |
| 30-50 років | 60-80 |
| 50-60 років | 62-84 |
| 60-80 років | 75-90 |
| Більше 80 років | 78-95 |
Відмінності від аритмії і брадиаритмии
Брадіарітмія є один з видів порушення серцевого ритму. При цій патології зниження ЧСС нижче норми відбувається час від часу.
Брадикардія є різновидом брадиаритмии. І для неї характерні постійно знижені показники ЧСС.
Незважаючи на загальну симптоматику, ці дві патології відрізняються один від одного.
Чим відрізняється від тахікардії?
Людина, якій довелося перенести сильну емоційну або фізичне навантаження, знає, що собою являє прискорене биття серця. У медицині це явище носить назву – тахікардія. Брадикардія – поняття протилежне, з уповільненим серцебиттям.
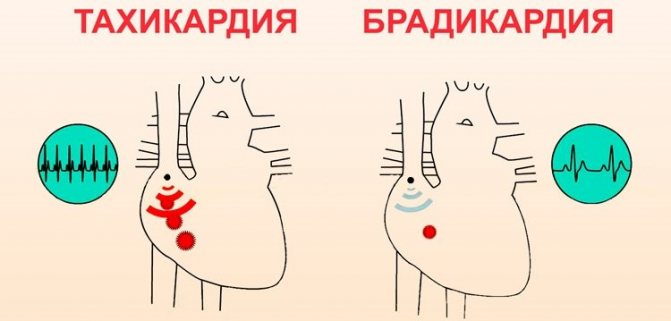
Незважаючи на відмінності і та, і інша аритмія свідчать про неблагополучної роботі серця. Найбільш небезпечним для життя є синдром, при якому спостерігається поєднання цих двох видів аритмії.
симптоми
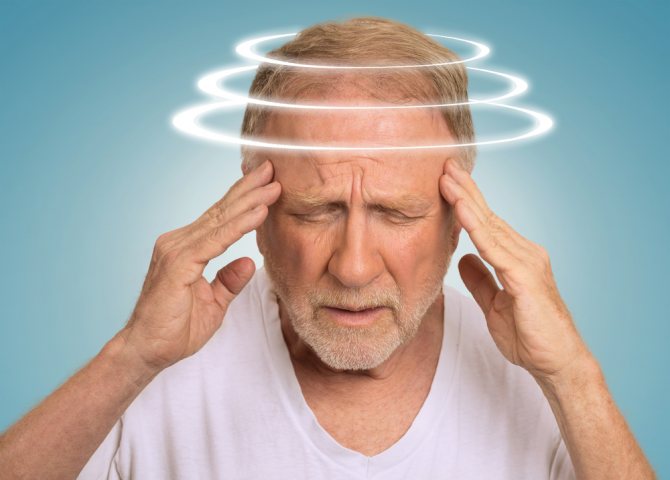
Одним з проявів брадикардії є запаморочення
Уповільнення пульсу позначається на загальному самопочутті тільки при патологічної брадикардії. Крім ознак основного захворювання, у хворого з’являються симптоми, які вказують на зниження частоти серцевих скорочень, і їх вираженість буде залежати від частоти пульсу.
Майже всі ознаки брадикардії виникають через кисневе голодування органів і тканин організму. Зазвичай вони виникають епізодично, але навіть їх періодичну появу істотно відбивається на якості життя і вказує на наявність захворювання, що потребує лікування.
запаморочення
Значне уповільнення пульсу призводить до того, що серце не може підтримувати артеріальний тиск на належному рівні. Через його зниження порушується кровопостачання багатьох систем і органів. В першу чергу від ішемії і кисневого голодування починає страждати головний мозок і саме тому одним з перших ознак брадикардії стає запаморочення. Зазвичай цей симптом проявляється епізодично і після стабілізації кількості серцевих скорочень усувається.
непритомність
Поява такого симптому брадикардії викликається такою ж причиною, як і запаморочення. Ступінь його вираженості залежить від рівня зниження артеріального тиску. При вираженій гіпотонії мозок як би тимчасово відключається, що і проявляється у вигляді предобморочного стану або непритомності. Особливо часто такі симптоми виникають на тлі розумового або фізичної перевтоми.
Слабкість і підвищена стомлюваність
Ці симптоми викликаються погіршенням кровопостачання скелетних м’язів, що виникає при уповільненні серцевого ритму. М’язові клітини через нестачу кисню не здатні скорочуватися зі звичною силою, і хворий відчуває слабкість або зниження толерантності до фізичних навантажень.
блідість шкіри
При уповільненні пульсу знижується артеріальний тиск, і до шкіри надходить недостатня кількість крові. Крім цього, саме шкірні покриви є своєрідним «депо» крові, і при її недостатній кількості організм мобілізує її зі шкіри в кров’яне русло. Незважаючи на таке поповнення судин, шкіра через гіпотонії та уражень пульсу продовжує страждати від недостатності кровообігу і стає блідою.
задишка
При брадикардії кров в організмі перекачується повільніше і може спостерігатися її застій в легенях. При фізичному навантаженні у хворого з’являється задишка, тому що судини малого кола кровообігу не можуть забезпечувати повноцінний газообмін. У деяких випадках паралельно з порушенням дихання може з’являтися сухий кашель.
Болі в грудях
Виражена брадикардія завжди супроводжується порушеннями в роботі серця і погіршенням кровопостачання міокарда. При значному уповільненні пульсу тканини серцевого м’яза не отримують достатньої кількості кисню, і у хворого розвивається стенокардія. Болі в грудях при брадикардії виникають після фізичних, психоемоційних навантажень або уповільнені пульсу до 40 і менш ударів в хвилину.
Причини виникнення
Існує кілька класифікацій патології, які враховують причини, що спровокували зниження ЧСС і її етіології.
Залежно від причин брадикардія буває:
- Фізіологічна. Спостерігається у спортсменів, а також під час сну.
- Медикаментозна або фармакологічна. Виникає в якості побічного ефекту при прийомі лікарських препаратів.
- Патологічна. Розвиток цього виду патології відбувається при наявності серцевих захворювань.
За етіології брадикардія підрозділяється на наступні види:
- Стареча. Розвиток патології спостерігається у осіб похилого віку на тлі старіння організму.
- Дегенеративна. Патологія розвивається через дегенеративних змін синусового вузла.
- Центральна. Може розвинутися на тлі психічної патології, при пухлинах головного мозку, а також після перенесеного менінгіту.
- Токсична. До цього виду брадикардії може привести сильне отруєння.
Причинами можуть виступати різні фактори:
- прийом лікарських препаратів (антагоністів кальцію, бета-блокаторів та інших);
- підвищення внутрішньочерепного тиску внаслідок травм, набряків, менінгіту, інсульту або пухлин (екстракардіальні);
- дегенеративні зміни синусового вузла, атеросклероз коронарних судин, міокардит (органічна);
- виникнення сепсису, дифтерії, черевного тифу, менінгіту, жовтяниці, уремії або при отруєнні важкими металами (свинцем), нікотином, фосфороорганічні нейротоксинами (токсична).
Також синоатріальний вузол може втрачати автоматизм внаслідок сильних переохолоджень, тривалих голодувань, гіпотиреозу або патологій вегетативної нервової системи.
Як лікувати порушення ритму серця (НРС)?
Лікування захворювання включає 2 основні фази:
- надання термінової допомоги при наявності гострої форми хвороби і усунення ускладнень;
- лікування захворювань, які спровокували розвиток синусової брадикардії.
Медикаментозне лікування
При наявності у хворого синусової брадикардії можуть застосовуватися таблетки з групи холіноблокаторів. При частих непритомності і різкому погіршенні стану хворого встановлюють електрокардіостимулятор.
Якщо причиною виникнення патології стала отруєння токсичними речовинами, можуть проводити дезінтоксикаційну терапію.
Важливо! Якщо серцевий ритм став більш рідкісним через прийом препаратів, рекомендується зменшити дозування відповідних ліків.

Лікування народними засобами
При наявності синусової брадикардії можна скористатися перерахованими нижче рецептами:
- Лимони промивають і обдають їх окропом. З цитрусових фруктів вичавлюють сік. Після цього потрібно очистити 10 головок часнику, які подрібнюють до консистенції кашки. Отриману масу змішують з соком лимона до однорідної маси. Після цього потрібно додати 1 літр меду. Засіб рекомендується наполягати в холодильнику протягом 10 днів. Рекомендується приймати по 40 мл тричі на день перед їжею. Тривалість лікування встановлюється індивідуально.
- При приготуванні відвару деревію рекомендується залити 50 грамів рослинної сировини 450 мл теплої води. Отриману суміш рекомендується довести до кипіння на повільному вогні. Засіб кип’ятять на слабкому вогні 10 хвилин. Після цього напій настоюють протягом 60 хвилин. Лікарський відвар рекомендується процідити за допомогою сита. Рекомендується вживати по 10 мл кошти тричі на день. Середня тривалість лікування становить 30 днів.
Групи ризику, схильність до хвороби
У групі ризику по схильності до розвитку брадикардії знаходяться люди, які:

- Хропуть уві сні. Так як це призводить до кисневого голодування мозку, недосипання, впливає на підвищення артеріального тиску.
- Уже мають серцеві патології
- Приймають лікарські препарати, такі як дигіталіс, хінідин, морфін, серцеві глікозиди і бета-блокатори.
- Знаходяться в стані стресу, депресії.
- Перенесли важку черепно-мозкову травму.
- Приймають наркотичні речовини.
- Курять і приймають алкоголь.
- Мають проблеми зі щитовидною залозою.
- Старше 65 років.
Спочатку прояви брадикардії спостерігається рідко, але з часом вона може набрати обертів і увійти в ранг постійної патології.
Лікування синусової брадикардії
Помірна синусова брадикардія, яка супроводжується появою будь-яких клінічних симптомів, а також фізіологічна форма даного стану терапії не вимагають.
При лікарській формі синусової брадикардії необхідно переглянути проведену терапію (відміна препарату, що викликав порушення серцевого ритму, зміна його дози або кратності прийому).
При Екстракардіальні, органічної або токсичній формі синусової брадикардії лікування спрямоване на основну патологію, що викликала порушення серцевого ритму.
Стійка виражена синусова брадикардія може стати причиною втрати хворим працездатності.
У тих випадках, коли помірна синусова брадикардія супроводжується запамороченням і / або загальною слабкістю, рекомендують препарати беладони (Белласпон, Беллатаминал, краплі Зеленіна), кофеїн, ефедрин, екстракт елеутерококу або настоянку кореня женьшеню.

Якщо синусова брадикардія супроводжується запамороченням, хворому показані препарати беладони
Сполучення синусової брадикардії зі стенокардією, шлуночкової аритмією, серцевою недостатністю, артеріальною гіпотонією і непритомний стан є показанням до активної терапії (внутрішньовенне введення атропіну або ізадріна). При її неефективності, а також неодноразове появі у хворого нападів Морганьї – Адамса – Стокса вирішують питання про тимчасову або постійну кардиостимуляции, тобто імплантації штучного водія ритму (електрокардіостимулятора). Після установки кардіостимулятор бере на себе функцію синусового вузла і генерує електричні імпульси з заданою частотою. В результаті частота серцевих скорочень приводиться у відповідність фізіологічним параметрам, і стан пацієнта значно поліпшується.
Коду по МКБ-10, локалізація і ступеня
Згідно МКБ-10: R00.1, клас XVIII по локалізації брадикардія буває:
- синусова (відома як синусоїдальна брадикардія серця або синусоїдна);
- брадикардія при блокадах (атріовентрикулярна).
Розвиток синусовой патології відбувається при багатьох екстракардіальних і органічних захворюваннях. Може розглядатися як варіант норми, але тільки в тому випадку, якщо хвороба не заважає нормальній життєдіяльності людини.
При легкої і помірної брадикардії синусового типу відсутня необхідність медикаментозного лікування. Але при складному перебігу може лікуватися консервативним або хірургічним шляхом.
Блокада серця може відбуватися в провідних тканинах або в передсердно-шлуночкової вузлі (атриовентрикулярном).
Можна виділити три ступені блокад.
| ступінь блокади | клінічна картина | лікування |
| I ступінь | Клінічні прояви відсутні | Лікування не потрібно |
| II ступінь 1 тип | Клінічні прояви відсутні | Лікування не потрібно |
| II ступінь 2 тип | Людина схильна до непритомності, запаморочення, слабкість і підвищену стомлюваність. | Необхідна тимчасова, а потім і постійна електрокардіостимуляція. |
| III ступінь | Потребує постійної електрокардіостимуляції незалежно від симптомів патології. |
Як проявляється: симптоми

Іноді при такій патології у людей може бути задишка.
Помірна синусова брадикардія може тривалий час не виявлятися, оскільки не має яскраво вираженої клінічної картини. На ранніх етапах патологічні зміни виражаються не настільки яскраво, а ЧСС скорочується незначно. Симптоми у кожного хворого можуть відрізнятися, що залежить від виду і тяжкості синусової брадикардії. У таблиці представлені особливості порушення.
| ознаки | ЧСС, уд. / Хв. | ||
| 50-59 | 39-49 | менш 39 | |
| відчуття слабості | Чи не виявляються або виявляються помірно | Часто турбують з інтенсивним характером | Яскраво виражені, через що пацієнт не може встати з ліжка |
| Запаморочення і болю в голові | |||
| задишка | |||
| Хворобливість в грудині | |||
| загальне самопочуття | Без змін | Відчуття нездужання і безпідставна слабкість | критичне |
| стан свідомості | Регулярне бажання спати і загальмованість | Стан передкома або коми | |
| Показники артеріального тиску | Нижче нормальної кордону | Різке зниження або повна відсутність | |
| дихання | Прискорене, що супроводжується задишкою | Поверхневе або не спостерігається | |
| прослуховування пульсу | незначно уповільнений | істотно повільний | Чи не прощупується |

Зупинка серця може бути наслідком його раптово сповільненій роботи.
Збільшитися тиск на каротидний синус і проявитися синусоїдальна брадикардія може раптово. Напади патології можуть спостерігатися протягом кількох хвилин, а часом патологічний стан турбує 2-3 дня. Якщо захворювання набуває хронічної форми, симптоми виражаються не настільки яскраво, але мають постійний характер. Така синусова брадикардія менш небезпечна, оскільки людський організм з часом пристосовується до цього стану. При різких приступах уповільненої серцебиття у людини може зупинитися серце.
Види по ЧСС і проявам
За вираженості ЧСС патологія може бути:
- Легка. Виштовхування крові серцем здійснюється з достатньою силою. ЧСС становить 50-60 уд. / Хв.
- Помірна. Частота серцевих скорочень від 40 до 50 уд. / Хв.
- Виражена. Спостерігаються яскраво виражені ознаки синусової брадикардії, порушення кровообігу, особливо судин головного мозку. Пульс менше 40 уд. / Хв.
По відношенню до фізичного навантаження буває:
- Відносна брадикардія. Спостерігається після виконання ряду фізичних вправ.
- Абсолютна. Уповільнення ЧСС спостерігається постійно, незалежно від заняття.
За клінічного прояву патологія може бути:
- Хронічна. Захворювання може тривати кілька років. Спровокувати клінічні прояви хвороби можуть будь-які патології внутрішніх органів.
- Гостра. Брадикардія може виникнути раптово через інфаркт або отруєння.
Клінічні рекомендації
Існує ряд рекомендацій, які допоможуть повноцінно жити з захворюванням і мінімізувати кількість нападів:

- регулярно приймати вітаміни для підтримки здоров’я серця;
- обмежити жирну їжу в раціоні;
- займатися легкими фізичними навантаженнями для тренування серця: плаванням, ходьбою;
- чітко знати необхідні дози препаратів і завжди мати ліки при собі;
- регулярно проходити обстеження у кардіолога;
- зберігати спокій в стресових ситуаціях.
Необхідно також суворо контролювати ЧСС і тиск, записувати всі показники в щоденник і відзначати самопочуття. Ця інформація допоможе лікаря побудувати правильну тактику лікування.
Вибрати правильне лікування – це, звичайно, завдання лікаря, а ось самостійний і регулярний контроль тиску допоможе вам вчасно помітити і запобігти багатьом наслідків і ускладнень. Для цього ми підготували статті, які допоможуть вибрати тонометр для домашнього користування, правильно виміряти тиск, а також розібратися, які прилади краще – на зап’ясті або на палець.
опис нападу
Пульс людини при брадикардії може сповільнюватися до 20 уд. / Хв. На самому початку епізоду може не спостерігатися ніяких симптомів. Але в міру погіршення ситуації, почнуть проявлятися ознаки патології:
- погане промацування пульсу;
- короткочасна втрата свідомості на початковому етапі, пізніше – тривала;
- зниження чутливості кінцівок;
- посиніння губ;
- темні кола перед очима;
- тривожність;
- шум у вухах;
- швидка стомлюваність;
- холодний піт.
Приступ брадикардії іноді супроводжується синдромом Морганьї-Адамса-Стокса. Людина може раптово втратити свідомість, після чого по його тілу пройдуть судоми і на кілька секунд зупиниться дихання. Наслідком такого нападу може бути смертельний результат.
Невідкладна допомога
При різкому уповільненні пульсу і артеріальної гіпотонії у хворого може з’являтися переднепритомний стан або наступати непритомність. У таких випадках йому необхідно надати першу допомогу:
- Укласти хворого на спину і підняти ноги, спершись їх на валик або подушку.
- Викликати «швидку».
- Зняти або розстебнути що стискує подих одяг.
- Забезпечити приплив свіжого повітря і оптимальний температурний режим.
- Спробувати привести хворого до тями: скропити обличчя прохолодною водою, потерти вушні раковини і особа змоченим у холодній воді рушником, злегка поплескати його по щоках. Якщо наданих заходів недостатньо, то дати хворому вдихнути засіб з різким запахом: цибулевий сік, змочену в оцті або нашатирному спирті вату. Пам’ятайте, що при різкому вдиханні парів нашатирного спирту може розвинутися бронхоспазм або зупинка дихання. Для попередження такого ускладнення підносити вату з нашатирем слід на відстані від дихальних шляхів.
- Якщо хворий прийшов до тями, то слід виміряти пульс і дати йому випити теплого чаю або кави з цукром. Спробувати дізнатися, які ліки він приймає і при можливості дати їх.
- Після прибуття бригади «Швидкої» розповісти лікаря про всі обставини непритомності і виконані дії.
Чи відрізняється у дітей і дорослих чоловіків і жінок?
Брадикардія може виникнути у людини в будь-якому віці.
Самий ранній період можливого розвитку патології – під час вагітності, коли плід знаходиться в утробі. Кордон ЧСС становить 110 уд. / Хв. При показниках нижче допустимої норми можна говорити про порушення кровообігу в мозку, про гіпоксії плода і інших патологіях.
У народжених дітей брадикардія проявляється так само, як у дорослих. Але в дитячому віці розвиток патології найбільш небезпечно. Дитячий організм не до кінця сформувався, тому уповільнення серцевого ритму буде перешкоджати гармонійному розвитку всіх систем у малюка.

Зниження ЧСС у підлітків – явище досить поширене. Найчастіше патологія носить тимчасовий характер і її наявність пов’язано з активним ростом і гормональними змінами в організмі підлітків.
У літньому віці брадикардія може спровокувати ішемічний інсульт. Також рідкісний пульс стає причиною розвитку хронічної коронарної ішемії.
Лікування людей похилого віку проводити дуже важко. Похилий вік завжди супроводжується серйозними порушеннями в обмінних процесах, а також «букетом» хронічних хвороб. Будь-яка форма вимагає інтенсивного лікування, але не можна приймати високі дози ліків, щоб не спровокувати розвиток нових захворювань.
причини
Синусова брадикардія може виникати під впливом перерахованих нижче причин:
- отруєння солями важких металів;
- наявність нейроциркулярними дистонії;
- зловживання спиртними напоями;
- куріння;
- вживання наркотичних речовин.
Синусова брадикардія спостерігається і при інфаркті, ураженні оболонки серцевого м’яза.
Патологія може виникати і при вживанні медикаментів, що сприяють уповільненню серцевого ритму. До подібних ліків відносяться: «Метопролол», «Аспаркам».
Виникненню захворювання сприяють ниркова і печінкова недостатність.
Діагностика і перша допомога
Первісну діагностику захворювання можна провести в домашніх умовах. Для цього потрібно всього лише підрахувати частоту пульсу. При брадикардії синусовий ритм залишається в нормі, але частота серцевих скорочень нижче 60 ударів в хвилину.
Діагностувати дане захворювання можна за допомогою проведення ЕКГ, на якому можна відстежити синусова аритмія. Розшифровку результатів ЕКГ ви знайдете в нашій статті.
Якщо хвороба проявляється періодично, для її дослідження призначають холтерівське моніторування, під час якого протягом доби записується кардіограма. На додаток до таких досліджень проводяться аналізи крові, в тому числі на гормони, УЗД серця, коронарографія, велоергометрія, тредміл-тест.
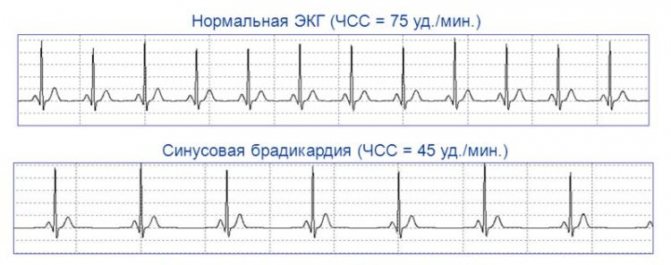
Ознаки на ЕКГ
При виявленні брадикардії, на ЕКГ будуть виявлені наступні зміни.
| показник | нормальні значення | Результати при патології |
| серцевий ритм | 60-80 уд. / Хв. | 40-60 уд. / Хв. |
| зубець R | 0,07-0,10 сек., Амплітуда – 1,5-2,5 мм | Зменшення висоти R |
| інтервал PQ | 0,12-0,20 сек. | 0,12 -0,22 с. |
Як виглядає синусова брадикардія на ЕКГ:
діагностика
Лікар виявить брадикардію, вимірюючи пацієнтові пульс або проводячи аускультацію (вислуховування тонів) серця
Дізнатися про наявність брадикардії може навіть сам хворий. Для цього достатньо промацати пульс на зап’ясті (променевої артерії) або на шиї (сонної артерії) і порахувати кількість ударів за хвилину. При зменшенні кількості серцевих скорочень за віковим нормам необхідно звернутися до лікаря-терапевта для детального з’ясування причин брадикардії і лікування.
Для підтвердження діагнозу доктор проведе наступні обстеження:
- вислуховування тонів серця;
- ЕКГ;
- фонокардіографія.
Для виявлення патологічної брадикардії лікар проводить наступний тест: хворому пропонується фізичне навантаження і вимірюється пульс. Його частота в таких випадках зростає незначно або у хворого виникає напад аритмії.
При підтвердженні патологічної брадикардії для виявлення причини порушення серцевого ритму можуть призначатися такі лабораторні та інструментальні методи діагностики:
- клінічний і біохімічний аналіз крові;
- клінічний і біохімічний аналіз сечі;
- аналіз крові на гормони;
- аналізи на токсини;
- бактеріологічні дослідження крові, сечі або калу;
- Відлуння-КГ та ін.
Обсяг обстеження визначається індивідуально для кожного пацієнта і залежить від пропонованих супутніх скарг. Після постановки попереднього діагнозу хворому можуть рекомендуватися консультації кардіолога, невропатолога, гастроентеролога, ендокринолога або інших профільних фахівців.
тактика терапії
Уповільнене або невиражене порушення ритму зазвичай не має яскравих симптомів і тому його лікування найчастіше не проводиться, оскільки хвороба не вважається патологією. У таких випадках лікар зазвичай призначає дієту зі скороченням солодкого і жирного, вітамінні препарати і введення в раціон більшої кількості свіжих фруктів і овочів.
При супутніх брадикардії хворобах, лікування спрямоване переважно на них.
При появі більш яскравих симптомів, призначається медикаментозне лікування або електрокардіостимуляція. Як лікарські препарати зазвичай використовують атропін і изопротеренол.
Також можуть бути призначені препарати, які посилюють частоту серцевих скорочень – холіноблокатори і симпатоміметики.

Якщо хвороба проявляється важко, спостерігаються часті непритомності, частота серцевих скорочень знижується, а медикаментозна терапія не дає потрібного ефекту, може знадобитися установка електрокардіостимулятора. Даний прилад буде задавати серцю необхідний ритм.
У разі якщо хвороба виникла внаслідок отруєння токсинами, лікар призначає дезінтоксикаційну терапію. Якщо проблема викликана лікарськими препаратами, лікар або змінює дозування препаратів, що її викликали, або замінять їх іншими, які не будуть так сильно впливати серце.
При гіпотиреозі проводиться замісна терапія з використанням левотироксину. При гіперкаліємії надлишок кальцію в організмі виводять за допомогою різних сечогінних засобів.
Лікування: чи завжди медикаментозно?
Терапія захворювання на увазі комплексний підхід. Необхідно не тільки приймати відповідні ліки, а й коригувати спосіб життя.
Які таблетки призначають: препарати вибору
Ліки для підвищення пульсу при брадикардії призначає лікар. Самостійно підбирати таблетки заборонено, так як більшість з них мають ряд серйозних побічних ефектів і при неправильному застосуванні можуть завдати шкоди здоров’ю.

При брадикардії призначають:
- ізопреналін;
- ефедрин;
- іпратропіум;
- атропін;
- ізопротеренол;
- Еуфілін.
Денну дозу препарату і тривалість лікування визначає кардіолог.
Спосіб життя як ліки і профілактика
При брадикардії необхідно позбутися від шкідливих звичок: алкоголь і нікотин надають згубний вплив на серце. Слід дотримуватися режиму сну і відпочинку, мінімізувати стрес, щодня гуляти на свіжому повітрі.
Чи дозволено пити каву?
Кофеїн збільшує ЧСС та підвищує тиск, тому при брадикардії пити каву не заборонено. Однак не варто захоплюватися продуктом – більше кількість кофеїну робить навантаження на серце.
Харчування для серця
При брадикардії необхідно повноцінно харчуватися, щоб серце отримувало всі необхідні для правильного функціонування мінерали і вітаміни.
Необхідно включити в раціон:
- крупи;
- горіхи;
- морську капусту;
- овочі;
- нежирні молочні продукти (до 2,5%);
- фрукти;
- ягоди;
- яйця;
- птицю;
- рибу;
- печінку;
- рослинні масла.
Харчуватися необхідно дрібно і стежити за кількістю споживаної їжі. Пити слід не менше 1,5 л в день для підтримки правильного водно-сольового балансу в організмі.
Слід відмовитися від наступних продуктів:

- консерви;
- жирне м’ясо і риба;
- соління;
- борошняні вироби;
- маргарин;
- сало;
- спеції;
- смажені страви;
- спиртне;
- енергетики;
- солодкі газовані напої.
Солодощі не перебувають під суворою забороною, однак їх кількість слід обмежувати.
Чи треба приймати вітаміни і інші добавки?
Серце має гостру потребу в вітамінах, мінералах, жирних кислотах і ферментах. Отримати всі необхідні елементи з їжі не завжди вдається, тому лікарі радять періодично приймати добавки.
При брадикардії призначають:
- вітамін Е – зменшує навантаження на серце, розріджує кров;
- вітамін А – знижує холестерин в крові, живить серце;
- калій – нормалізує ЧСС і тиск, підвищує витривалість серцевого м’яза;
- магній – стабілізує серцевий ритм;
- омега-3 жирні кислоти – перешкоджають утворенню бляшок холестеринів, сприяють підтримці оптимального ЧСС і тиску;
- коензим Q10 – зміцнює серцевий м’яз, стабілізує пульс.
Приймати добавки можна тільки після консультації з лікарем.
Чи можна відвідувати лазню?
Відвідування лазні і сауни заборонено. Висока температура і вологість надають найсильніші навантаження на серце.
При брадикардії також необхідно утриматися від:
- занять в тренажерному залі;
- важкої фізичної праці;
- роботи в нічну зміну;
- стресів, сильних переживань;
- голодування.
Як лікувати народними засобами?
При відсутності протипоказань і після консультації з лікарем можна застосовувати народні методи лікування для стабілізації пульсу і запобігання нападів брадикардії.

Кращі народні засоби:
- Залити 1 ст. л. сухої трави деревію 1 склянкою окропу і дати настоятися півгодини. Приймати настій по 1 ч. Л. 3 рази на день до їди.
- Дрібно нарізати 4 лимона, помістити в скляну банку і залити 1 л окропу. Через півгодини вміст банки разом з водою довести до однорідного стану в блендері. До суміші додати 1 склянку цукру і 500 г подрібнених ядер волоського горіха. Масу ретельно вимішати і приймати по 1 ст. л. за 30 хвилин до їжі 3 рази на день.
- У рівних пропорціях змішати сухі компоненти: кропиву, тройчатку, листя смородини, корінь кульбаби, колір шипшини, деревій. Залити 2 ст. л. суміші 250 мл окропу і настоювати 3 години. Проціджений настій випити за день в 3 прийоми.
Курс лікування триває не менше 1 місяця і підбирається індивідуально. Застосовувати народні рецепти в якості основної терапії захворювання категорично заборонено.
Чи лікується хірургією?
У терапії захворювання важливо не тільки налагодити серцевий ритм, але і поліпшити психоемоційний стан хворого. Пацієнту прописують піднімають тонус організму ліки, призначають масаж. Також необхідно лікувати супутні захворювання, які можуть впливати на роботу серця.
Хірургічне лікування практикують рідко і тільки в тому випадку, коли медикаментозне не може вилікувати пацієнта і не дозволяє йому підтримувати хорошу якість життя.
Операцію проводять в наступних випадках:
- якщо хвороба виникла через розвитку пухлини;
- коли існують вроджені аномалії серця;
- якщо консервативна медицина не дала результатів.
В останньому випадку хворому імплантують кардіостимулятор, який за допомогою електричних імпульсів підтримує необхідний ритм серця.
Прогноз і можливі ускладнення
Як і багато серцеві хвороби, синусового порушення серцевого ритму може супроводжуватися різного роду ускладненнями:
- зупинкою серця;
- серцевою недостатністю;
- травмами (особливо при падіннях після втрати свідомості);
- порушеннями кровообігу в мозку;
- посилення ішемічної хвороби серця і можливий інфаркт міокарда.
У деяких випадках на несприятливий прогноз лікування брадикардії впливають органічні ураження серця.
ускладнення
Тривале присутність брадикардії і несвоєчасність лікування основного захворювання можуть викликати такі ускладнення:
- утворенню тромбів, підвищує ризик настання інфаркту міокарда, ішемічного інсульту і розвиток тромбоемболії;
- серцева недостатність, уcілівающая ймовірність розвитку ішемічної хвороби серця і настання інфаркту міокарда;
- хронічні напади брадикардії, що викликають слабкість, запаморочення, погіршення концентрації уваги і мислення.
заходи профілактики
Порушення синусового ритму – досить серйозна проблема, яка може погіршити інші хвороби серця.

Для її запобігання необхідно приймати деякі заходи профілактики:
- вести здоровий спосіб життя;
- займатися спортом;
- своєчасно відпочивати;
- відмовитись від шкідливих звичок;
- лікарські препарати приймати тільки під контролем свого лікуючого лікаря;
- своєчасно звертатися за медичною допомогою і проходити медогляди.
При наявності будь-яких проблем з серцево-судинною системою важливо проходити профілактичні медичні огляди.
лікування
Лікування при патологічної брадикардії направлено на терапію основного захворювання, що приводить до уповільнення пульсу. Воно може бути консервативним або хірургічним. Хворі з гострими формами брадикардії потребують госпіталізації.
консервативна терапія
У деяких випадках для усунення брадикардії, що виникає через передозування або тривалого прийому лікарських засобів, буває досить скасувати прийом препарату або знизити його дозування. При інших причинах уповільнення пульсу план лікування складається в залежності від тяжкості перебігу основного захворювання.
Для усунення брадикардії можуть застосовуватися такі лікарські препарати, що сприяють збільшенню кількості серцевих скорочень:
- екстракт женьшеню – настоянка Женьшеня, Фарматон витав, Гербіон Женьшень, Герімакс, Доппельгерц Женьшень, Теравіт і ін .;
- екстракт елеутерококу – настоянка Елеутерокока, Елеутерокок П (таблетки), Елеутерокок плюс (драже);
- препарати на основі екстракту беладони – Екстракт беладони густий або сухий, настоянка Красавки, Корбелла, Бекарбон і ін .;
- атропін;
- ізадрин;
- ізопрену;
- кофеїн;
- еуфілін;
- ефедрин;
- Ипратропиума бромід;
- Алупент.
Як правило, прийом ліків для усунення брадикардії рекомендується при зниженні пульсу до 40 і менш ударів в хвилину і появі непритомності. Вибір засобу, його дозування і тривалість прийому визначається індивідуально для кожного хворого. Самолікування такими препаратами неприпустимо, тому що їх неправильний прийом може призводити до тяжких аритмій.
Крім цих лікарських засобів, хворим призначаються препарати для терапії основного захворювання: антибіотики при інфекціях, гормони щитовидної залози при гіпотиреозі, ліки для лікування захворювань серця, виразкової хвороби, отруєнь, пухлин і ін. Саме терапія першопричини брадикардії дозволяють більш ефективно усувати сам симптом і ті неприємні прояви, які він викликає.
Крім медикаментозного лікування, хворим з такими порушеннями пульсу слід відмовитися від шкідливих звичок. Особливо це стосується куріння, тому що саме нікотин істотно впливає на частоту серцевих скорочень.
При патологічної брадикардії хворому рекомендується обмежити фізичну активність, збільшує навантаження на міокард. Допустимий обсяг фізичних навантажень в таких випадках визначається індивідуально.
При патологічної брадикардії важливе значення має і дотримання дієти. При складанні меню пацієнтам слід керуватися такими принципами:
- обмеження продуктів з тваринними жирами;
- виключення алкогольних напоїв;
- введення в раціон рослинних масел і горіхів, багатих жирними кислотами;
- калорійність їжі повинна відповідати енергетичним витратам (1500-2000 ккал в залежності виконуваної роботи);
- зменшення кількості солі і об’єму рідини (за рекомендацією лікаря).
хірургічне лікування
Хірургічні операції для усунення брадикардії виконуються, якщо консервативне лікування виявляється неефективним і основне захворювання супроводжується вираженим порушенням гемодинаміки. Методика таких втручань визначається клінічним випадком:
- при вроджених вадах розвитку серця – проводяться коригувальні кардіооперацію для усунення аномалії;
- при пухлинах середостіння – виконуються втручання для усунення новоутворення;
- при вираженій брадикардії та неефективності медикаментозного лікування – проводиться імплантація кардіостимулятора (приладу для нормалізації числа серцевих скорочень).
Чи беруть в армію з цим діагнозом?
На прийняття рішення взяти чи призовника на службу в армію, якщо у нього виявлена брадикардія серця, впливають три фактори:
- причини утворення патології;
- можливі наслідки захворювання;
- який вид брадикардії виявлено у юнака.
Якщо працює повільно серця пов’язана зі збоєм в організмі, то військова комісія може оформити призовнику відстрочку від армії. Але перед цим йому потрібно пройти обстеження. Категорію придатності юнака до служби визначають за допомогою чотирьох функціональних класів.
| функціональний клас | стан призовника | Висновок лікаря |
| перший | Відсутня дискомфорт і втому під час фізичних навантажень. | Придатний до служби. Присвоюється категорія «Б». |
| другий | З’являється задишка і втома при виконанні звичних вправ. | Обмежено придатний до служби. Присвоюється категорія «В». |
| третій | Спостерігається сильна втома навіть при виконанні легких навантажень. | Для служби в армії не придатний. Присвоюється категорія «Д». |
| четвертий | Виникнення слабкості відбувається навіть в стані повного спокою. | Для служби в армії не придатний. Присвоюється категорія «Д». |
Якщо супутні захворювання при брадикардії були виявлені, то юнак може служити в армії. Помірне стан патології не вимагає коригування способу життя і не впливає на активність призовника.
Тепер ви знаєте, що означає поняття синусова брадикардія і як вона виглядає на ЕКГ, чим вона небезпечна для серця дітей і дорослих, в літньому віці, а також закликають чи в армію з цим захворюванням і чи завжди потрібне лікування. Брадикардія може характеризуватися і як невинне явище, і як серйозне захворювання, небезпечне для життя. Тому не можна ігнорувати її: потрібно вчасно звертатися до лікаря, щоб якомога швидше вжити заходів.
Що може спровокувати епізод?
Причини нападу у кожної людини свої – це залежить від індивідуальних особливостей організму, виду брадикардії і супутніх захворювань.
Основні провокуючі фактори:
- одяг не за розміром, сильно затягнутий пояс або краватку – тісні речі порушують кровообіг;
- стресова ситуація;
- сильний голод, зниження рівня цукру в крові;
- отруєння, прийом алкоголю;
- переохолодження.
Якщо людина відчуває, що насувається напад, необхідно негайно вжити заходів щодо його запобігання.
Зупинити напад допоможуть:
- кава або міцний чай – кофеїн прискорює серцебиття і піднімає тиск;
- провітрювання приміщення для доступу свіжого повітря, в теплу пору року можна вийти на вулицю;
- тепла ванна для стимуляції кровообігу, якщо немає можливості прийняти ванну, можна прикласти до ніг теплу грілку або опустити ноги в теплу воду;
- легка фізичне навантаження – кілька присідань, ходіння по сходах;
- прийом препаратів, призначених лікарем.
Вчасно вжиті заходи допоможуть лікувати черговий епізод.
характеристика захворювання
Нормальний серцевий ритм здорової людини відповідає 60-90 ударам в хвилину. При брадикардії ці показники знижені. Серцеві імпульси при цьому захворюванні виникають рідше. Захворювання проявляється в двох основних видах:
- Патологічна брадикардія, яка розвивається на тлі супутніх захворювань, як правило, кардіологічного характеру.
- Фізіологічна брадикардія виникає з тих чи інших причин у здорових людей.
Провідність серцевого імпульсу може порушуватися в різних ділянках серця. З урахуванням локації патології, виявляють:
- синусовую брадикардію, коли порушення відзначається в синусовомувузлі;
- блокада серця: синоатріальна, внутрішньопередсердну, атріовентрикулярна, в пучках Гіса.
Напад може бути виражений різною мірою складності: від легкої, наближеної до норми, до важкої, явно вираженої патології з серцевим ритмом менше 40 ударів за хвилину.
Симптоми брадикардії, важливі ознаки

Як видно, ознаками брадикардії можуть бути як зовнішні причини, так і фізіологічні і патологічні. Оскільки синусова брадикардія часто є варіантом норми, то ніяких симптомів, що відбивають недостатність кровообігу немає: рідкість серцевих скорочень компенсується великим викидом.
Симптоми брадикардії виникають в тому випадку, коли виникає декомпенсація і починається кисневе голодування головного мозку.
- напади слабкості;
- запаморочення;
- з’являється переднепритомний стан;
- виникає холодний піт;
- іноді буває дзвін у вухах;
Як правило, уповільнення скорочень не викликає гіпотонії: тиск при брадикардії знижується за рахунок впливу основного захворювання, наприклад, гіпотиреозу.
Класифікація
Формально брадикардія відноситься до порушень ритму: до брадиаритмією, але синусова, часто зустрічається брадикардія, при якій немає ніяких блокад і порушення проведення серцевого імпульсу, є варіантом норми. Іншими представниками брадіаритмій вважаються ті аритмії, при яких скорочення шлуночків, а значить, і серцевий викид, відбувається рідше, ніж зазвичай.
До них відносяться:
- Синоатріальна блокади;
- Атріовентрикулярна блокади;
Крім того, цей феномен поділяють на фізіологічний і патологічний тип, а також на гостру (при інфаркті, міокардитах) і хронічну (при атеросклерозі і ендокринних захворюваннях).
діагностика брадикардії
«Золотим стандартом» діагностики всіх аритмій є ЕКГ і холтерівське (добове) моніторування, що дає повну картину про всі нападах аритмії, в тому числі і брадикардії.
Для установки зв’язку цього явища з органічними ураженнями серця використовують УЗДГ серця, а для зв’язку з фізичним навантаженням – велоергометрію.
Коли необхідно звернутися до лікаря
Поганий кровообіг негативно впливає на функціонування головного мозку, який недоотримує повний обсяг кисню. Гіпоксія призводить до виникнення судом, людина втрачає свідомість.
До лікаря необхідно звернутися, якщо з’явилися такі симптоми:
- сильне запаморочення, непритомність;
- бліда шкіра свідчить про порушений кровообіг;
- головний біль, «мошки» перед очима і вушної дзвін є основними показниками низького артеріального тиску;
- слабкий пульс супроводжується грудними болями;
- після фізичної роботи людина відчуває нездужання;
- пульс падає до 40 ударів в хвилину і нижче.

При появі цих ознак допомогу лікаря необхідна терміново, оскільки підвищується ризик раптової зупинки серця або виникнення нападу шлуночкової фібриляції.
Брадикардія – що це таке?
Визначення дуже просте: додати що або, до сказаного вище, можна небагато: будь-тривалий час, при якому частота появи серцевих скорочень (шлуночкових комплексів QRS по ЕКГ) не перевищує 55-60 ударів в хвилину – це брадикардія.
Оскільки у людини тільки серце володіє частотою ритму, то можна говорити просто «брадикардія», тим більше що в цьому терміні вже є назва серця (-кардія). Тому народний термін «брадикардія серця» безграмотний і трохи безглуздий.
Перш за все, щоб зрозуміти, коли виникає цей стан, потрібно дотримуватися частоту експерименту: вимірювати пульс слід в спокої, не менше ніж в проміжок часу за три хвилини, і, найкраще, після ранкового пробудження.
- До речі, великий шанс, що у багатьох з нас частота пульсу буде вранці менше 60 ударів в хвилину.
Ставимо досліди на собі
Як отримати синусовую тахікардію, знає кожен: потрібно пробігти кілька десятків метрів, або зробити кілька фізичних вправ.
Потреба м’язів в кисні збільшиться, і буде посланий сигнал серцю на збільшення роботи, а легким – на більш часте дихання, щоб покрити збільшену потребу тканин і зрослу швидкість утилізації кисню.
В результаті збільшується частота серцевих скорочень, і пульс прискорюється. У здорового і тренованого людини він скоро повертається до норми спокою.
З тахікардією все ясно, але чи можна викликати у себе брадикардию? На перший погляд, це здається малоймовірним: як можна уповільнити ритм свого серця, коли людина і так знаходиться в спокої?
Виявляється, можна. Отримати «напад брадикардії», причому абсолютно нешкідливо для здоров’я, можна провівши наступний експеримент:
- спочатку вимірюємо частоту пульсу в спокої;
- потім закриваємо очі;
- одночасно з достатньою силою натискаємо собі пальцями на очні яблука, до «кольорових кіл»;
- утримує так пальці протягом 10-15 секунд;
- повторно відразу ж вимірюємо частоту пульсу.
В результаті в перші 30 секунд вимірювання ми отримаємо значне уповільнення ритму: 45-50 ударів в хвилину, яка незабаром зникне.
Ми продемонстрували рефлекторна регуляція серця Ашнера, який демонструє роботу парасимпатичної системи і 10-й пари черепно-мозкових нервів, блукаючого нерва, nervus vagus.
Це найдовший черепно-мозкової нерв: виходячи з порожнини черепа він іннервує легкі, плевру, середостіння, серце, і спускається в черевну порожнину, «блукаючи» по органам. Саме він урежаєт серцеві скорочення коли це потрібно. Він активізується вночі, уві сні, і час сну старі клініцисти називають «царством вагуса».
Класифікація препаратів
При брадикардії використовуються такі групи препаратів:
- М-холіноблокатори – алкалоїди групи атропіну і містять їх рослини або синтетичні препарати, для яких характерна переважно м-холінолітичну активність. Використовуються переважно в офтальмології, анестезіології, при бронхоспазмах, брадикардії, печінкової, ниркової та кишкової кольках.
- Бета-адреноміметики – препарати, які вибірково збуджують бета1- і бета2-адренорецептори, через що надають бронхолітичну і стимулюючу дію на серце і його основні 4 функції (збудливість, провідність, автоматизм і скоротність).
- Симпатоміметики (адреноміметики непрямої дії) – група препаратів, для яких характерне адреналіноподобних дію, яке реалізується іншими шляхами (посилення виділення медіатора норадреналіну).
- Седативні засоби – препарати різних хімічних груп, що надають невибіркову заспокійливу дію за рахунок зниження збудливості центральної нервової системи, її реактивності до різних стимулів.
- Бета-адреноблокатори – група лікарських препаратів, які є антагоністами препаратів, що збуджують бета-адренорецептори. Викликають в основному скорочення гладкої мускулатури трахеї і бронхів, пригнічують 4 основні функції серця.
- Вітамінні препарати – засоби, які за хімічною структурою є вітаміни, їх аналоги або попередники і мають виражену фармакологічну активність.
- Препарати магнію – група ліків, основна дія яких полягає в заповненні запасів організму іонами металу. Стимулюють його участь в біологічних процесах, що протікають в організмі.
Через що виникає?
Всі фактори, що впливають на розвиток патології, можна розділити на дві великі групи: внутрішні і зовнішні. У деяких випадках спостерігається спільне вплив причин з однієї й іншої групи. Правильне їх визначення дозволяє точно встановити діагноз і в подальшому призначити ефективне лікування.
В першу чергу слід відзначити фізіологічне старіння організму. Відбувається уповільнення багатьох процесів, в результаті чого виникає вікова дегенерація органів і систем, в тому числі серцевого м’яза.
Кардіальні хвороби стоять на другому місці в списку зовнішніх чинників, що провокують розвиток брадикардії. Йдеться про запальних захворюваннях міокарда, ішемічної хвороби серця, кардіоміопатії. Деякі інфільтративні патології у вигляді амілоїдозу, саркоїдозу легенів також викликають уповільнення серцевого ритму.
Найчастіше синусова брадикардія викликана однією з наступних 8 причин:
- синдром слабкості синусового вузла (Протипоказання);
- прийом лікарських препаратів – серцевихглікозидів, бета-блокаторів, антагоністів кальцієвих
- каналів, протиаритмічних засобів I класу, аміодарону; побічні ефекти інших ліків і токсинів, наприклад, солей літію, паклітакселу, толуолу, диметилсульфоксиду, очних крапель з ацетилхоліном, фентанілу, клофеліну;
- зниження температури тіла, переохолодження;
- синдром обструктивного апное сну;
- гостра гіпоглікемія (зниження рівня цукру в крові);
- дифтерія, ревматична лихоманка, вірусний міокардит;
- наслідки баріатричної хірургії – операцій на шлунку для лікування ожиріння.
Синусова брадикардія характерна для спортсменів, а також для багатьох здорових людей під час сну.
Внутрішньосерцеві причини:
- артеріальна гіпертензія;
- мерехтіння передсердь;
- інфаркт міокарда;
- серцеві вади;
- міокардит;
- ішемічна хвороба серця;
- дегенеративні порушення синусового вузла;
- атеросклеротичні зміни вінцевих артерій.
Розвиток синусової брадикардії нерідко спостерігається при внесердечних захворюваннях. До них відносяться патології різних органів і систем організму.
Чому виникає у дітей?
Синусова брадикардія вкрай рідко служить проявом будь-якого серцевого захворювання у дитини. Зазвичай вона носить легкий доброякісний характер і протікає безсимптомно, при цьому не потребує лікування.
Основна причина, по якій у дитини виникає стійка синусова брадикардія, що не зникає при фізичному навантаженні і супроводжується клінічними проявами, – наслідки хірургічних операцій з приводу вроджених вад серця.
Причинами у дитини можуть бути:
- переохолодження;
- порушення вмісту в крові калію;
- підвищений внутрішньочерепний тиск;
- отруєння ліками (солі літію, бета-блокатори, дігоксин, антагоністи кальцієвих каналів, клофелін);
- гіпоглікемія;
- гіпотиреоз;
- недоїдання;
- анорексія у підлітків (одна з найчастіших причин, в тому числі у дітей, що активно займаються спортом і бажаючих знизити вагу).
Як лікувати брадикардію таблетками?
лікування брадикардії
Перед тим, як почати медикаментозне лікування препаратами, пройти обстеження і проконсультуватися з лікарем, так як багато ліків можуть викликати серйозні побічні ефекти. Більшість пацієнтів віддають перевагу саме таблетки іншим методам, так як даний спосіб терапії найбільш зручний, але дана лікарська форма поступається за ефективністю ін’єкційним препаратів і підходить тільки для помірної брадикардії.
«Ізадрин»

препарат Ізадрин
Препарат випускається у формі таблеток і розчину для ін’єкцій. Застосовується як допоміжний засіб, так як діюча речовина препарату не впливає на серцевий ри можуть викликати побічні ефекти: сухість слизових оболонок в порожнині рота, головний біль, тахікардію і нудоту.
Приймати препарат слід сублінгвально – покласти таблетку під язик і дочекатися повного розчинення, максимально утримуючи розтанула масу в роті. Дозування для дорослих пацієнтів становить 2,5-5 мг на один прийом. Приймати ліки слід 2-3 рази в день. Тривалість лікування визначається лікарем.
«Ізопреналін»
Більшого ефекту при лікуванні «ізопреналіном» можна домогтися, якщо використовувати препарат внутрішньовенно. Препарат є аналогом адреналіну. Лікувальна дія грунтується на наступних фармакологічні властивості ліків:
- прискорює скорочення серцевого м’яза;
- стимулює адренергічні рецептори міокарда;
- підвищує тонус симпатичної нервової системи.
Приймати засіб потрібно від 2 до 4 разів на день. Дозування визначається індивідуально і залежить від тяжкості симптомів і загального стану хворого. Зазвичай дорослим пацієнтам призначається від 2,5 до 5 мг на один прийом.
«Ефедрину гідрохлорид»

Ефедрину гідрохлорид підвищує артеріальний тиск за рахунок звуження кровоносних судин
Препарат підвищує артеріальний тиск за рахунок звуження кровоносних судин. Призначається переважно при порушеній провідності міокарда. Разова дозування – 25 мг (1 таблетка). Приймати «Ефедрин» потрібно від 2 до 4 разів на день протягом тижня, якщо інше не рекомендовано лікарем.
Важливо! Лікування «ефедрин» протипоказано при атеросклеротичному ураженні судин, недостатності гормонів щитовидної залози (гіпотиреозі) і захворюваннях серця, що мають органічну природу.
«Орципреналіна сульфат»

Дія Орципреналіна сульфату
Таблетки «Орципреналіна сульфат» є аналогом «ізадрину», але переносяться набагато легше і практично не викликають небажаних побічних реакцій. Єдиним протипоказанням для терапії даними засобом є атеросклероз. Препарат випускається у формі таблеток (0,02 г) і ін’єкційного розчину.
Якщо хворому призначено таблетки «Орципреналіна сульфат», приймати їх слід по 0,5-1 таблетці 3-4 рази на добу за схемою, рекомендованої лікарем.
«Іпратропію бромід» ( «Іпратропіум»)
«Іпратропію бромід» є препаратом вибору для лікування синусової брадикардії, так як він не впливає на центральну нервову систему і не викликає сонливості, загальмованості і інших побічних ефектів, які можуть виникнути при використанні «Атропіну» (в формі ін’єкцій). Ліки досить ефективно, але може викликати численні побічні реакції: кишкові розлади, сухість у роті, підвищення очного тиску. Також в медичній практиці були зафіксовані випадки порушення серцевого ритму на тлі лікування препаратом, тому приймати його потрібно тільки за призначенням лікаря і строго в рекомендованої дозуванні (зазвичай вона становить 0,5-1 таблетка 2-4 рази на день).
Важливо! «Іпратропіум» категорично протипоказаний жінкам під час вагітності, а також хворим з різними формами глаукоми і тахікардією.
Відео – Факти про серце. брадикардія
Чому виникає брадикардія?
Причини синусової брадикардії досить різноманітні і пов’язані як із захворюваннями внутрішніх органів, так і з зовнішніми несприятливими умовами. До них відносяться:
- Органічне ураження серця – рубцеві і дифузні склеротичні процеси (кардіосклероз), запалення (міокардит), коли сполучна тканина зачіпає синусовий вузол і перешкоджає поширенню імпульсації до міокарда;
- Дія низьких температур, переохолодження;
- Збільшення тонусу парасимпатичного відділу нервової системи (ваготония);
- Внутрішньочерепна гіпертензія на тлі інсульту, набряку мозку, менінгоенцефаліту, пухлини;
- Вживання окремих груп лікарських засобів (серцеві глікозиди, бета-адреноблокатори);
- Отруєння важкими металами (свинець), фосфорорганічними сполуками, нікотинова інтоксикація;
- Мікседема (зниження рівня гормонів щитовидної залози), деякі інфекції (черевний тиф, холера), патологія надниркових залоз;
- Голодування, анорексія.
При функціональних розладах симпатичноїіннервації відбувається підвищення тонусу блукаючого нерва, при цьому зберігається синусовий ритм, брадикардія поєднується з дихальною аритмією, а пульс зростає при фізичних зусиллях або введенні лікарських засобів (атропін).
У разі органічного ураження структур серця (кардіосклероз, запалення) є синусовааритмія, брадикардія не ліквідується введенням атропіну, а при фізичному навантаженні відзначається лише незначне підвищення ЧСС, що свідчить про механічній перешкоді до проведення імпульсів.
Отже, всі фактори, що викликають синусовую брадикардію, можна розділити на екстракардіальні і кардіальні.
Екстракардіальні зміни викликають аритмію при здоровому серці і його провідних шляхах. Найбільш часто цю форму брадикардії діагностують при вегето-судинної дисфункції, невротичних станах, властивих людям будь-якого віку, але особливо – молодим жінкам і підліткам.
Викликати синусовую брадикардию здатне носіння тісного коміра, занадто сильно затягнутого краватки, здавлюють каротидний синус. Натискання на очні яблука сприяє рефлекторному зниженню частоти пульсу, про що добре відомо особам з протилежною проблемою – тахікардією.
До екстракардіальних причин патології відносять захворювання шлунково-кишкового тракту (виразка шлунка і 12-палої кишки), ендокринної системи, головного мозку. При гіпотиреозі брадикардія тим більш виражена, ніж сильніше недолік гормонів щитовидної залози.
Кардіальний варіант синусової брадикардії пов’язаний безпосередньо з серцем – інфаркт серцевого м’яза, кардіосклероз, дистрофічні і запальні процеси, кардіоміопатії, що сприяють дегенерації водія ритму і порушення його функції. При структурні зміни в синусовомувузлі можливий розвиток синдрому його слабкості (Протипоказання), коли серце скорочується ритмічно, але рідко.
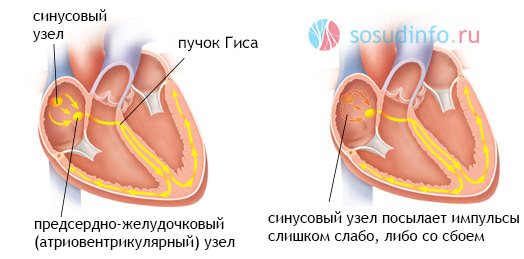
виникнення брадикардії через дисфункції синусового вузла
Виражена синусова брадикардія надзвичайно небезпечна з огляду на можливості відмови синусового водія ритму виробляти імпульси, що загрожує зупинкою серця і смертю.
Лікарська форма брадикардії пов’язана з прийомом певних груп препаратів – серцеві глікозиди, бета-блокатори, блокатори кальцієвих каналів, які широко призначаються пацієнтам з хворобами серця і гіпертонією.
Так звана токсична різновид синусової брадикардії може бути пов’язана не тільки з надходженням токсичних речовин ззовні, а й з важкими захворюваннями – сепсис, гепатит, гостра ниркова недостатність, черевний тиф і ін. Електролітні порушення з підвищенням рівня калію або кальцію в сироватці крові також можуть викликати цю форму аритмії.
Вікові зміни, викликані старінням, можуть протікати з брадикардією без важкого ураження серця і синусового вузла, що може розглядатися як природний результат старіння. Якщо всебічне обстеження не допомогло виявити справжню причину аритмії, то говорять про ідіопатичному варіанті патології.
особливості лікування

Терапія повинна бути спрямована на відновлення нормальної функції синусового вузла. Він повинен відтворювати електричні сигнали, тоді збільшиться частота скорочень серцевого м’яза. Також необхідно ліквідувати основну хворобу, яка провокує зниження пульсу. В результаті пульс відновиться.
Часто при діагнозі брадикардії проводиться лікування в стаціонарі за допомогою ін’єкцій.
Таблетки застосовуються при терапії в умовах будинку. Еуфілін допомагає при брадикардії поліпшити ритм серця, відновити доставку кисню до клітин організму. Атропін також збільшує ритм серця.
Часто призначають препарати, що містять кофеїн, вони спонукають серцевий м’яз до більш частого скорочення.
При таких патологіях, як брадикардія симптоми і лікування визначаються ступенем хвороби. При легкої і помірної ступеня можна лікуватися препаратами на основі лікарських трав, наприклад, краплями Зеленіна. Вони знижують венозний, легеневе тиск, заспокоюють нерви, знімають дратівливість, тривожність.
Популярними стимуляторами для роботи серця є настоянки з женьшенем, елеутерокок. Вони також цілюще впливають на серцевий м’яз.
При важкого ступеня, коли медикаменти не допомагають, захворювання прогресує, виникає ризик розвитку ускладнень, застосовують хірургічний спосіб. Він полягає у встановленні кардіостимулятора.
Хірургічне втручання здійснюється під наркозом, триває приблизно годину. Рентген дозволяє контролювати проведення маніпуляцій. Подвійний електрод через підключичну вену проводиться в передсердя, правий шлуночок. Кардіостимулятор може бути підшиті в області ключиці або під шкіру на живіт.
Механізм розвитку патології
Формується розглянутий процес по хрестоматійним правилам. Потрібно почати з короткої анатомічної довідки.
Серце зазвичай працює без сторонніх стимулів, автономно. Це пояснює, чому людина з померлим мозком все ще продовжує «жити», або краще сказати, вегетативно існувати.
Ритм може коригуватися стволом головного мозку або іншими зовнішніми подразниками, однак істотного впливу це не має.
Основна структура, що відповідає за генерування електричного імпульсу і скорочення м’язів, виступає так званий синусовий вузол або водій ритму, як його ще називають.
Це скупчення серцевих клітин. Однак одного цього утворення мало для повного проведення імпульсу. Те ж мети служать синоатріальний і атіовентрікулярний вузли (далі по пучку Гіса до решти тканин). Тобто в оптимальному положенні швидкість серцевої активності регулюється саме водієм.
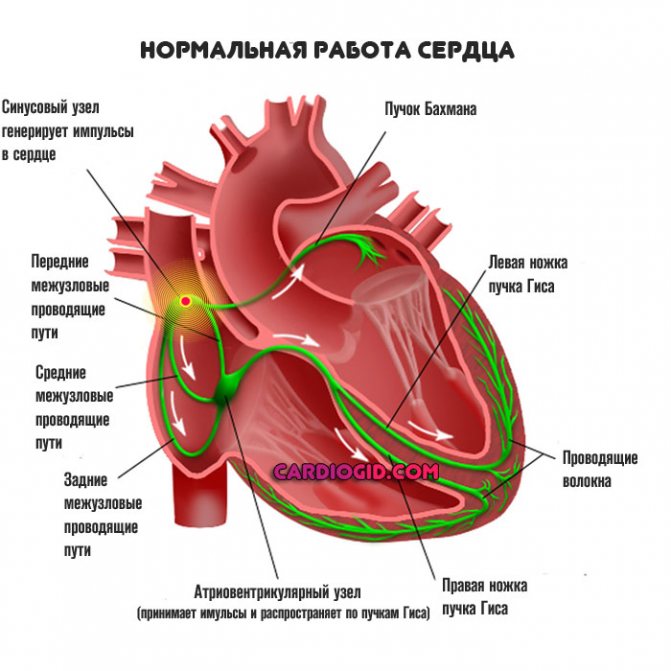
Синусовий ритм – це нормальна фізіологічна діяльність серця.
У разі порушень з боку вузлів формується два види брадикардії: власне синусова (про яку і піде мова) і несінусовая (розташована в інших вузлах або пов’язана з порушенням провідності пучка Гіса). Можливі змішані типи, найчастіше саме вони і зустрічаються.
Перша допомога при гострому нападі
Якщо в родині хтось страждає брадикардією, інші повинні знати правила надання невідкладної допомоги, так як в разі значного зниження пульсу (менше 35 ударів в хвилину) існує ймовірність летального результату. Що потрібно робити, якщо у людини різко почав знижуватися пульс?
- Заварити хворому міцний чорний чай або каву. У готовий напій можна додати 10-15 крапель настоянки женьшеню або беладони. Ці кошти відмінно справляються з симптомами брадикардії, тому вони завжди повинні бути в домашній аптечці.
- Укласти людини на тверду поверхню, під голову покласти валик або скручений махровий рушник. Під ноги також слід покласти кілька подушок, щоб посилити приплив крові від кінцівок до органів грудної клітини.
- При наявності болю та інших виражених симптомів допускається застосування медичних препаратів. Хворому можна покласти під язик таблетку «Нітрогліцерину» або «ізадрину». Значне поліпшення настає вже через 5-10 хвилин.
Важливо! Якщо хворий втратив свідомість або відчуває сильний біль в області серця або за грудиною, необхідно викликати бригаду невідкладної допомоги. До їх прибуття необхідно підготувати всі документи і інформацію про те, які препарати хворий приймає постійно або брав за 7-10 днів до нападу.
Незважаючи на те, що брадикардія в більшості випадків не представляє небезпеки для життя пацієнта, ставитися до даної патології слід з усією серйозністю. При відсутності лікування можливий розвиток важких ускладнень, серед яких є і смертельно небезпечні недуги: інфаркт, серцева недостатність, гіпертонічний криз і т.д. При грамотному і відповідальному підході брадикардія легко піддається корекції, тому затягувати зі зверненням до лікарні при будь-яких симптомах патології не рекомендується.
Причини і особливості прояву
Фізіологічний вид аритмії не вимагає особливої терапії, оскільки обумовлений зовнішніми впливами, які не приносять організмові шкоди. Причини патологічної брадикардії глибші і пов’язані з внутрішніми порушеннями органів і тканин.
- Захворювання серцево-судинної системи: синдром слабкості синусового вузла, інфаркт, міокардит, кардіоміопатія і ін. В цьому випадку говорять про органічну формі аритмії.
- Патології, пов’язані з високим внутрішньочерепним тиском, неврози є причинами Екстракардіальні природи ненормального серцебиття.
- Наявність в організмі джерел важких інфекцій: сепсису, пневмонії, абсцесів.
- Інтоксикація, пов’язана з важкими харчовими або хімічними отруєннями.
- Зловживання лікарськими препаратами, що знижують ЧСС.
- Порушення ендокринної системи.
- Гострі і хронічні хвороби нирок, печінки.
У дорослої людини
Коли мова заходить про синусової брадикардії у дорослих людей, останні часто задаються питанням про те, що ж це таке. Якщо людина здорова, то подібні порушення є природними, що не вимагають спеціального лікування. Порушення синусового скорочувального темпу, викликане фізіологічними причинами, що не завдає організму відчутної шкоди. Плутаний пульс може спостерігатися у здорових жінок в період вагітності. У більшості випадків терапія при цьому не потрібно. Винятком є постійні напади і погіршення загального стану вагітної.
Уповільнений серцевий темп властивий людям старшого віку, оскільки старіння зачіпає всі системи життєзабезпечення. Без патологічних передумов це теж є варіантом норми.
Якщо ж доросла людина страждає будь-якої хронічною патологією або веде нездоровий спосіб життя (зловживання алкоголем, тютюнопаління), то відхилення в роботі міокарда неминучі. У цьому випадку відповідь на питання про те, що таке синусова брадикардія серця у дорослої людини і чим вона небезпечна, має принципове значення, оскільки від нього буде залежати подальше життя.
У підлітків
Для новонароджених і дітей молодшого віку характерна ЧСС більше 80 ударів в хвилину. У підлітків (від 12 років) ЧСС в нормі від 70 до 75 ударів в хвилину. Якщо ці показники знижені на 20 і більше одиниць, говорять про синусової аритмії. Причинами фізіологічної аритмії в цьому випадку можуть бути:
- надмірна фізична активність, регулярні заняття спортом;
- переохолодження.
Про патологічний характер синусового ритмічного порушення кажуть, якщо існують:
- генетична схильність до захворювання;
- вроджені вади серця або інші патології міокарда;
- недоліковані або важко перенесені інфекційні хвороби;
- порушення роботи ендокринної системи;
- алергії на медикаменти, інтоксикація.
Прискорене зростання організму і швидке статеве дозрівання провокують появу синусової брадикардії у підлітка. Це негативно відбивається і на психоемоційному фоні дитини, приводячи до постійної дратівливості, агресивності, частій зміні настроїв.
У спортсменів
Брадикардія синусова у спортсменів явище не рідкісне. Пов’язано це з тим, що при регулярних фізичних навантаженнях серце пристосовується працювати в посиленому режимі, змінюючи параметри кровообігу і енергообміну. Причому ці зміни зберігаються навіть при відсутності спортивного тренування. У цьому можна переконатися по розшифровці ЕКГ. У підлітків і дорослих людей, які професійно займаються спортом, реєструється легка або помірна синусова брадикардія. Для такої синусової брадикардії характерна вертикальна або злегка підняти ЕОС, що властиво худорлявим людям спортивної статури.
Препарати, які спричиняють брадикардію
До числа препаратів, які провокують уповільнення серцебиття при некоректному прийомі або передозуванні відносяться величезна кількість ліків. Але найбільш часто подібний ефект фіксується при призначенні:

- Агалсідаза – препарат ферментозаместітельной терапії;
- Бісопрололу – селективний бета-блокатор;
- Цалфацтанта – засіб використовують для зняття стрес-синдрому недоношених дітей;
- Дексмедетомідін – седативну ліки;
- Йопромід – рентгеноконтраст;
- Реміфентаніл – опіоїдні болезаспокійливий;
- Ропівакаїн – місцевий анестетик;
- Верапаміл – антіарітмік.
Лікування брадикардії, препарати і таблетки

Чи є брадикардія аритмією, тобто порушенням ритму, яке потрібно обов’язково лікувати? В даний час у лікарів є чітка позиція:
- якщо ця брадикардія синусова, блокад проведення імпульсу і симптомів кисневого голодування, втрат свідомості і судом немає – то це поширений варіант норми;
- якщо уповільнення частоти серцевих скорочень викликано іншим захворюванням, наприклад, токсичним ураженням внаслідок дифтерії або зниження рівня тиреоїдних гормонів – то потрібно лікувати основне захворювання.
Препарати для лікування брадикардії застосовуються мало – набагато частіше доводиться скасовувати ліки, яке її викликало. Це буває дуже часто при лікуванні гіпертонії в літньому віці, коду пацієнти приймають таблетки «жменями».
Таблетки для лікування брадикардії і мікстури відносяться до адаптогенами, і, крім почастішання ритму серця, викликають відчуття бадьорості, підвищення працездатності. До таких засобів відносяться:
- кофеїн і кави, аскофен, кофіціл;
- міцний чай;
- корінь женьшеню;
- екстракт лимонника;
- настоянка елеутерококу.
Які таблетки при брадикардії потрібні в конкретному випадку повинен призначити лікар після обстеження, думаю це вже зрозуміло з вищевикладеного.
прогноз лікування
Лікувати брадикардію, так само, як і інші аритмії, потрібно тільки після повного обстеження. Прогноз при цьому виді порушення ритму сприятливий: брадикардія не є безпосередньою причиною зупинки серця (за винятком особливих випадків), на відміну, наприклад, від групових і політопна шлуночкових екстрасистолій.
Проте, брадикардія може в деяких випадках стати причиною не тільки непритомності, але також і судомних нападів. Існує синдром Морганьї – Адамса – Стокса, при якому може раптово виникнути асистолія, або зупинка серця (саме такий особливий випадок) вимагає імплантації кардіостимулятора, який буде «стежити» за серцевим ритмом і, в разі тривалої паузи, нав’язувати свій ритм.
Це захворювання розвивається при повній атріовентрикулярній блокаді або роз’єднанні скорочень шлуночків і передсердь, при інших важких аритміях, і ніколи – при звичайній, синусової брадикардії.
На закінчення можна сказати, що в історії мінімальна частота серцевих скорочень була зафіксована у велогонщика Мігеля Індурайна, у якого частота пульсу в спокої становила 28 ударів в хвилину, (при зрості 188 сантиметрів), на тлі прекрасного самопочуття і високих спортивних результатів. Він п’ять разів поспіль перемагав на гонці Тур де Франс, володар рекорду світу (в 1994 році за годину проїхав на треку понад 53 км), і нині живе в свої 52 роки.
Тому брадикардії боятися не потрібно, а варто просто уважно ставитися до свого здоров’я і своєчасно проводити медичне обстеження.
Класифікація
Розрізняють такі види рідкого пульсу:
- брадикардія спортсменів;
- нейрогенная (екстракардіальні) – діагностується при неврозах, виразкових проявах, внутрішньочерепної
- гіпертензії, пошкодженні очних яблук;
- лікарська – виникає в результаті тривалого прийому медичних препаратів;
- органічна – пов’язана з порушенням роботи серця;
- токсична – викликана ендогенної і інфекційної інтоксикацією організму;
- ідіопатична – з’являється з невідомих причин.
Брадикардія – реакція організму на порушення функціонування серцево-судинної системи. Розрізняють фізіологічну (прояв на тлі повного здоров’я (частіше у спортсменів) як наслідок добре натренованої серцевого м’яза) і патологічну (прояв на тлі кардіологічних захворювань) форми хвороби.
Які таблетки приймати при брадикардії: список і рекомендації
Серце – це своєрідний вічний двигун. Для організму людини дуже важливо, щоб воно працювало відмінно. А для цього серцю дуже важливо мати правильний ритм. Але, на жаль, все у більшої кількості людей зустрічається особливий вид аритмії – брадикардія.
Брадикардія – різновид аритмії, при якій число серцевих скорочень значно падає, зменшуючись до 55-60 в хвилину. Найчастіше брадикардія супроводжує серйозну серцеву патологію. Однак іноді брадикардія зустрічається у активних фізично людей, професійних спортсменів, і в такій ситуації сприймається як норма.

Чому небезпечно самолікування брадикардії?
Все просто: ви не зможете самостійно поставити собі діагноз, зрозуміти, в чому причина брадикардії саме у вашому випадку, яке захворювання його провокує.
Іншими словами, ви можете роками пити таблетки від хвороби, якою у вас немає, тим часом як захворювання, що провокує брадикардію, і сама брадикардія будуть прогресувати далі, а ризик розвитку небезпечних ускладнень збільшуватися з кожним днем.
Пам’ятайте:
своєчасна діагностика будь-яких проблем з серцем – одне з найважливіших умов успішного лікування. Провести її правильно, вірно оцінити результати обстежень і розробити по ним вірну тактику лікування, яке допоможе вам одужати, можуть тільки досвідчені фахівці.
Звернувшись до нас, ви можете бути впевнені: наші фахівці проведуть тільки ті діагностичні процедури, які дійсно необхідні для постановки точного діагнозу, і проведуть ефективне лікування, яке допоможе вам одужати.
Приділіть час своєму здоров’ю. Запишіться на прийом прямо зараз.
Зробіть вибір на користь професійної медицини!
Чим небезпечна для серця?
У перелік того, чим небезпечна синусова брадикардія, при відсутності терапії, входять:
- раптова зупинка серця;
- травми, отримані під час непритомності;
- серцева недостатність;
- гостре порушення мозкового кровообігу.
Подібні ускладнення властиві як дитині, так і дорослому.
За статистикою повне лікування настає в 95-97%:
- У 90-95% хворих ефективна специфічна медикаментозна терапія. Її тривалість залежить від причинного захворювання: від одноразового введення препаратів при вперше виникла нападі, до тривалого лікування протягом декількох місяців або років при хронічних захворюваннях.
- У 5-10% пацієнтів потрібна установка кардіостимулятора. Ця процедура ефективна у всіх випадках, незалежно від причин брадикардії. Ритм відновлюється відразу після його установки.
Рекомендуємо прочитати статтю: що таке стенокардія серця
Вертикальне положення ЕОС
Поряд з аналізом ЕКГ враховується і такий важливий параметр, як положення електричної осі серця (ЕОС). Цей показник визначає електричну активність міокарда, його орієнтацію в площині грудної клітки. Положення ЕОС в нормі може бути:
- вертикальним;
- горизонтальним;
- полувертикальном;
- напівгоризонтального.
При порушеннях серцевого темпу, а також наявності захворювань міокарда відбувається відхилення ЕОС вліво або вправо.
Так, зміщення вправо вказує на гіпертрофію правого шлуночка внаслідок таких серцевих захворювань, як ішемічна хвороба, кардіоміопатія, хронічна серцева недостатність, міокардит та інші. Ці патології відрізняються аритмической поведінкою міокарда, в тому числі уповільненим серцебиттям.
Відхилення ЕОС вліво говорить про гіпертрофії лівого шлуночка внаслідок аналогічних причин, пов’язаних з патологіями серця.
Вертикальне положення ЕОС при наявності характерних змін електричної активності серця вказують на наявну Синусно брадикардію.
небезпечні ознаки
Серед проявів, які вимагають виклику швидкої допомоги:
- Різкий головний біль в потилиці. Наче б’ють молотком. Слід в такт за серцевої активністю.
- Неможливість стояти на ногах: світ йде обертом.
- Перекоси особи. Внаслідок порушення провідності мімічної мускулатури.
- Паралічі, парези, парестезії (оніміння пальців рук, кінцівок взагалі, нагадує «відлежування»).
- Сильний дискомфорт у грудній клітці. З почуттям тиску. Віддає в живіт, лопатки і ліву руку (ніби розвиваючись по венах).
- Порушення зору аж до транзиторної сліпоти. Симптом поразки потиличної долі головного мозку.
- Слухові відхилення.
- Непритомність більш 2-х разів на добу.
У всіх описаних ситуаціях потрібно викликати швидку для вирішення питання на місці або транспортування в стаціонар.
адреноміметики
Адреноміметики – це препарати рослинного і хімічного походження, що діють на адренергічні рецептори, викликаючи при цьому специфічний відгук організму. Існує 4 групи засобів цієї групи.
Також читають: Чому необхідні сечогінні препарати при високому тиску
При лікуванні брадикардії використовують:
- бета-адреноміметики – стимулюють рецепти в міокарді, що сприяє збільшенню частоти серцевих скорочень;
- адреномиметики пресинаптического дії – при їх використанні відбувається закид норадреналіну в синаптичну щілину. Це сприяє порушенню рецепторів і почастішання серцебиття.
Типові представники:
- ефедрин;
- препарати адреналіну;
- норадреналін;
- изадрин.
Препарати цієї групи не призначають при інфарктах в гострому періоді, стенозі судинних магістралей, тромбофлебіті. З побічних ефектів пацієнти відзначали сухість у роті, нудоту, тремор рук, підвищення ЧСС.
наслідки
Легка або помірна брадикардія синусова, обумовлена фізіологічними причинами, не представляє загрози для життя і не потребує лікування.
Патологічна ж аритмія, особливо органічна форма, може привести до дуже серйозних наслідків, таким як поява екстрасистол. В цьому випадку збудником серцевого ритму є не тільки синусовий вузол, а й інші джерела провідної системи міокарда, що стимулюють позачергові серцеві скорочення.
У професійних спортсменів серце зазнає значних змін, пов’язані з гіпертрофією його відділів. Якщо фізичні навантаження незбалансовані або носять нерегулярний характер, то на тлі уповільненої ЧСС виникають порушення циркуляції крові, які можуть привести до інфаркту міокарда, кардіосклерозу.
Наслідки синусової брадикардії для дітей дуже небезпечні, особливо для новонароджених і малюків дошкільного віку. При реєстрації ЧСС значно нижче норми, потрібна термінова медична допомога, оскільки гіпоксія в цьому випадку може бути смертельною.
Порушення синусового скорочувального ритму у вагітних жінок, в разі наявних патологій, може привести до серйозних порушень життєдіяльності плода, пов’язаних з нестачею кисню. Тому кожна майбутня мама повинна знати про те, що значить синусова брадикардія і яку небезпеку вона може представляти.
види
- Абсолютна брадикардія. Таку фахівець може виявити досить швидко, симптоми яскраво виражені.
- Відносна брадикардія. Вона може бути ускладненням після тривалої підвищеної температури, перенесеного менінгіту, при різних травмах і інфекціях.
- Помірна брадикардія. До такої відноситься той випадок, коли при вдиху людини ритм серця підвищується, при видиху – падає. (Порушення ритму дихання).
- Екстракардіальні брадикардія. Її розвиток можливий при гіпофункції щитовидної залози, різних неврологічних порушеннях і захворюваннях внутрішніх органів.
Класифікація
- Органічна. Вона спровокована інфарктом міокарда, міокардитом, кардиосклерозом. Ці захворювання послаблюють синусовий вузол, призводять до його хвороби, від чого і розвивається брадикардія.
- Лікарська. До неї веде прийом серцевих глікозидів, резерпіну, верапамілу, ніфедипіну та ін.
- Токсична. Така форма аритмії викликана серйозною інтоксикацією організму внаслідок гепатиту, черевного тифу.

Негативні наслідки і прогнози
Тільки фізіологічна форма не має ускладнень. Основним негативним наслідком є втрата свідомості, зупинка серця. Постійні порушення кровопостачання мозку призведуть до порушення його діяльності. Це буде помітно по зміні поведінки людини.
Будуть спостерігатися постійні головні болі, запаморочення, погіршення уваги, пам’яті, забудькуватість.
При втраті свідомості можливі невдалі падіння з переломами, забоями, серйозними гематомами. Розпочнеться загострення хронічних хвороб.
Під час чергового непритомності можливий летальний результат.
При своєчасному лікуванні прогнози сприятливі. Якщо не допомагає лікування медикаментами, то встановлюють кардіостимулятор. Сучасні моделі не ускладнюють життя, а роблять її комфортною, дозволяючи вийти з критичного становища. Стійка хвороба, причини якої не дозволяють вирішити проблему ліками, призводить до інвалідності.
холіноблокатори
Засоби, що блокують М-холінорецептори, зменшують ступінь збудливості парасимпатичної нервової системи, зокрема, блукаючого нерва. Роздратування саме цієї ділянки провокує зниження ритму серцевих скорочень.
Типові представники:
- платифиллин;
- метацин;
- Гоматропін.
Препарати цієї групи не застосовуються при індивідуальній непереносимості компонентів. Дитячий вік не є протипоказанням, але призначати їх слід з обережністю.
Препарати цієї групи добре переносяться, але пацієнти пред’являли скарги на такі побічні ефекти:
- сухість в роті;
- порушення перистальтики кишечника, атонія;
- спрага;
- запаморочення;
- в рідкісних випадках – затримка сечі.
Дозування підбираються індивідуально, так як вони залежать від віку, способу введення препарату – ін’єкції, інфузії, таблетки або ректальні супозиторії, діагнозу пацієнта.
прогноз
Легка брадиаритмия має сприятливий прогноз. Однак, якщо є серйозні органічні ураження або стійкі порушення кровообігу, сильно підвищується ймовірність виникнення ускладнень. Також тривале зниження частоти серцевих скорочень може призвести до тромбозів або гострого порушення кровообігу. При відсутності адекватного лікування прогноз несприятливий.
Таким чином, важливо не тільки знати, що таке брадикардія, а й розуміти, що найчастіше вона може бути проявом досить серйозних патологій. Саме тому не потрібно займатися самолікуванням. При виявленні порушення ритму серця важливо негайно звернутися до фахівця, який виявить основне захворювання і призначить правильне медикаментозне, а в особливо важких випадках, хірургічне лікування.
діагностика захворювання

Діагностує брадикардию терапевт, звертаючи увагу на скарги пацієнта, його серцеві тони, рідкісний пульс, дихальну аритмію. При наявності симптомів серцевої недостатності пацієнт буде направлений на обстеження і лікування до кардіолога. Основні методи діагностики брадикардії:
- Електрокардіограма. З її допомогою медики фіксують уражень частоти серцевого ритму, наявність синоатріальної або атріовентрикулярної блокади. При тривалих симптомах брадикардії або при невдалому лікуванні потрібно добовий моніторинг ЕКГ.
- ЧПЕФІ. Якщо метод ЕКГ блокад не виявляються, то призначається ЧЕРЕЗСТРАВОХІДНОЮ електрофізіологічне дослідження, при якому обстежуються проводять серцеві шляху, що виявляють органічну або функціональну брадикардію.
- Здатність навантаження велоергометрія, яка оцінює частоту ударів серця при певній фізичному навантаженні.
- УЗД серця, якщо визначена органічна форма брадикардії. Ультразвукове дослідження визначить склеротичні і дегенеративні зміни міокарда, збільшення розмірів серця.
Брадикардія: симптоми і лікування, таблетки, препарати
Швидкий перехід по сторінці
Брадикардія – варіант норми або «темна конячка»?
У медичній науці терміни складаються з чітким, функціональними ознаками: так, тахікардія позначає збільшення числа серцевих скорочень понад 60-80 в одну хвилину, а брадикардія – уражень числа скорочень, коли серце б’ється рідше, ніж 60 скорочень на хвилину. Зазвичай при синусової брадикардії частота ударів серця коливається від 40 до 55 скорочень.
На перший погляд, рідкісні биття серця можуть викликати заклопотаність, паніку і турбують більше, ніж тахікардія: а раптом серце зовсім зупиниться?
Але, як ми побачимо надалі, тахікардія і брадикардія є в більшості своїй пристосувальним механізмом серця до різних умов існування людини.
Специфічні ознаки проблеми на ЕКГ
Мало про що скаже простому пацієнтові. По секрету кажучи, не кожен лікар розбирається в питанні, потрібні глибокі знання.
Серед характерних ознак:
- Збільшення інтервалу RR (0.21-0.22 сек), TP.
- Підвищення інт. QT.
- Зубці: T1, T2 – +. T3 – низький, також позитивний, TV1 – негативний.
Все змін порівняно м’які, по одній тільки електрокардіографії діагностувати фактор розвитку хвороби неможливо. Констатувати факт – цілком.
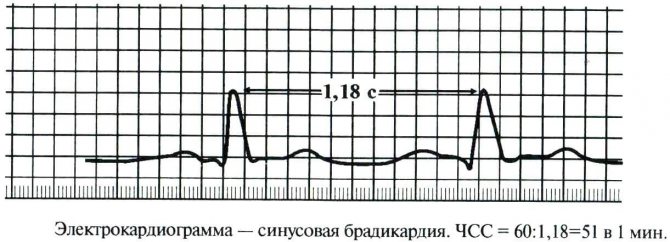
терапевтична тактика
Лікування брадикардії серця системне (хірургічне, медикаментозне, інше). Із застосуванням декількох методик. Основний перелік представлений в таблиці:
| патологія | спосіб усунення |
| Проблеми з серцем: |
|
| атеросклероз: | Статини (Аторвастітан і аналоги, для розсмоктування ліпідних структур). При кальцифікації – хірургічне видалення. |
| гіпотиреоз: | Замісна гормональна терапія. |
| Порушення роботи нервової системи: | Седативні на основі рослинних компонентів (пустирник, валеріана), ноотропи (Гліцин), препарати для нормалізації гемодинаміки (Пірацетам, Актовегін). |
| отруєння: | Дезінтоксікаціфя фізрозчином з глюкозою, іншими методами. |
| Медикаментозна брадикардія: | Корекція доз або курсу терапії. |
| Пухлини, неопластичні процеси: | Видалення новоутворень, хіміотерапія і радіолеченіе. Якщо вражений стовбур головного мозку – паліативна допомога на увазі неоперабельности ділянки. |
народні методи
- Елеутерокок. 1-2 чайних ложки, в залежності від інтенсивності процесу.
- Настоянки женьшеню (15 г сировини на 300 мл горілки). 40 крапель на добу.
- Лимон з корицею і медом. У довільній кількості.
- Кофеїн. Можна в таблетках.
хірургічне лікування
При резистентності (несприйнятливості) стану до ліків показано оперативне втручання.
В яких випадках:
- Вроджені і набуті вади серця.
- Виражена брадикардія (постановка кардіостимулятора).
- Руйнування ниркових структур.
- Атеросклероз запущений.
- Пухлини.
Часті причини патології – захворювання проявляються брадикардією
Термін патологічна синусова брадикардія значить, що вона є лише симптомом якоїсь хвороби, а не самостійним діагнозом. Найбільш часті причини її появи:
- нейроциркуляторна дистонія (вегето-судинна);
- гострі і хронічні захворювання серця (міокардит, інфаркт, кардіоміопатія, синдром слабкості синусового вузла);
- захворювання головного мозку (черепномозкова травма, менінгіт і менінгоенцефаліт, пухлини головного мозку);
- систематичне зловживання алкоголем, тютюнопалінням та наркотиками;
- інтоксикація організму (свинець, хімікати, шкідливості на виробництві);
- важкі інфекції (великі гнійники, абсцеси, сепсис, кишкові інфекції, пневмонія та ін.);
- пухлини шиї і грудної клітини;
- передозування медикаментів, що уповільнюють серцеві скорочення (наприклад верапаміл, аміодарон, метопролол, аспаркам);
- патологія ендокринної системи (гіпотиреоз – зниження гормональної активності щитовидної залози, гіпокортицизм – надниркових залоз);
- печінково-ниркова недостатність, зумовлена важкими захворюваннями печінки і нирок.
Препарати при брадикардії, викликаної проблемами з АВ-вузлом
При виникненні порушення провідності через патологію атріовентрикулярного вузла (АВ-вузол), говорять про атріовентрикулярній блокаді. АВ-вузол може бути несправним з різних причин і тоді порушується нормальне проходження електричних імпульсів від верхніх камер серця (передсердь) до нижніх камер (шлуночків).
При всіх блокадах атріовентрикулярного вузла виключається:
- Ішемія або інфаркт міокарда.
- Хвороба Лайма.
- Міокардит або ендокардит.
- Системний червоний вовчак (ВКВ).
У клінічній практиці розглядається три ступені атріовентрикулярної блокади. Найменш виражені симптоми спостерігаються при першого ступеня АВ-блокади, а найважчі – при третього ступеня.
Перша ступінь АВ-блокади:
- Повільна провідність через АВ-вузла.
- На ЕКГ: інтервал PR> 200 мс.
- Все передсердні імпульси проводяться в шлуночки.
- Доброякісний перебіг.
Друга ступінь АВ-блокади, при якій деякі передсердні імпульси не проводяться в шлуночки:
- Мобитц типу I: АВ-дефект провідності в самому вузлі.
- На ЕКГ: повторне подовження PR до тих пір, поки за зубцем P не буде комплекс QRS.
- Зазвичай протікає безсимптомно і специфічне лікування не потрібне.
- Лікування проводиться, якщо виявляються симптоми або при розвитку нижнього інфаркту міокарда.
- Мобитц тип II: Дефект провідності нижче AV-вузла.
- Причиною може служити дегенеративне ураження: хвороба Льва (синдром Ленегре-Лев), який є придбаної повною блокадою серця через идиопатического фіброзу і кальцифікації електропровідної системи.
- На ЕКГ: постійний PR з переривчастим відсутністю QRS.
- Ризик прогресування до блокади третього ступеня.
- Атропін неефективний при блокаді нижче АВ-вузла.
- Постійна кардиостимуляция необхідна, якщо хвороба проявляється вираженими симптомами.
- Блокада 2: 1: На ЕКГ: 2 P хвилі після кожного QRS-комплексу.
- Може виникнути при дігоксіновой інтоксикації або ішемії міокарда.
- Необхідні подальші електрофізіологічні тести для визначення стратегії лікування.
Третя ступінь АВ-блокади:
- Дисоціація АВ-вузла.
- Передсердні імпульси не проводяться до шлуночків.
- На ЕКГ: можуть бути присутніми як P-хвилі, так і QRS-емісійні комплекси, але виникають вони незалежно один від одного.
- Лікування проводиться так, як зазначено нижче, хоча атропін найчастіше виявляється неефективним, тому встановлюється постійний кардіостимулятор.
- Фіброз міокарда є найбільш поширеною причиною захворювання.
- Національна асоціація: Погіршення гострого інфаркту міокарда.
- Синдром слабкості синусового вузла.
- Мобитц типу II.
- Блокада другого ступеня або фасциальная блокада.
Діагностика брадикардії і блокади серця
Оцінка хворих з підозрою на АВ-блокаду вимагає ретельного збору історії хвороби, історії життя, аналізу спадковості і можливих факторів ризику. Додатково проводяться лабораторні та інструментальні методи дослідження:
- Лікарі використовують електрокардіографію для виявлення та діагностики брадикардії / блокади серця. Електрокардіограма – це зображення електричного відстеження серцевої діяльності.
- Оскільки багато епізодів брадикардії і блокади серця не є постійними, а виникають з перервами, хворому можуть запропонувати якийсь час поносити спеціальний пристрій на кшталт мобільного телеметрії. За допомогою цього способу моніторингу цілодобово реєструється активність серця, що дозволяє виявляти аномальні ритми, які не реєструються стандартним ЕКГ.
- Визначення серцевих тропонінів проводиться в гострих випадках, коли є підозри на ішемічну хворобу серця (яка нерідко є причиною АВ-блокади).
АВ-блокада може бути трьох ступенів вираженості і в кожному випадку використовується той чи інший вид терапії.
Лікування брадикардії, що виникла через блокаду серця
Проводиться з метою відновлення атріовентрикулярноїпровідності, для чого використовуються фармакологічні методи впливу або штучний кардіостимулятор серця. Обидва способи можуть використовуватися при екстремальних обставинах, коли потрібно швидко зняти напад брадикардії. Також існує довгострокова лікування уповільненої ритму при АВ-блокаді і вона, як правило, заснована на застосуванні фармакологічних препаратів.
У гострих випадках при брадикардії на тлі АВ-блокади використовують:
- Атропін 0,5 мг внутрішньовенно, при необхідності доза повторюється до декількох разів. Препарат допомагає усунути брадикардію і серцевий викид. Особливо він ефективний при блокаді в самому атріовентрикулярному вузлі. Якщо порушення розташовано кілька дистальної, тоді може навпаки настати погіршення перебігу хвороби.
- Ізопреналін (ізопротеренол) – вводиться по 5 мкг / хв. При гострих коронарних синдромах повинен використовуватися з обережністю, оскільки може викликати шлуночкову тахікардію.
- Чрескожную або трансвенозная електричну кардиостимуляцию – використовуються відповідні прилади або препарати для введення. В обох випадках задіюється електричний кардіостимулятор, яким надсилаються серцю певної сили струми, що стимулюють його скорочуватися в нормальному ритмі. Для зменшення хворобливості процедури застосовуються знеболюючі засоби.
Важливо, щоб будь-які препарати, які можуть викликати або погіршити перебіг брадикардії на тлі АВ-блокади, були скасовані.
Якщо причина розвитку АВ-блокади є оборотною, тоді кардиостимуляция проводиться тимчасово. У таких випадках найчастіше використовується трансвенозная кардиостимуляция і далі призначаються відповідні препарати. Якщо ж визначається АВ-блокада високого ступеня, тоді стан хворого може поліпшити тільки імплантація кардіостимулятора.
Довгострокове лікування АВ-блокади за допомогою кардіостимулятора:
- АВ-блокада першого та другого ступеня, а також Мобитц типу I – кардіостимулятор встановлюється тільки при наявності симптомів захворювання. Також показанням є визначення широких шлуночкових комплексів на ЕКГ.
- АВ-блокада другого і третього ступеня, а також Мобитц типу II – хворим показана імплантація кардіостимулятора. Якщо визначається Мобитц типу II з широкими шлуночковими комплексами на ЕКГ, кардіостимулятор встановлюється навіть при відсутності симптомів.
препарати
- Атропін призначається в більшості випадків і, як правило, в дозі 2 мг при внутрішньовенному введенні і 0,5-1 мг при підшкірному. Для купірування нападу застосовується кожні 3 години.
- Алупент вводиться внутрішньовенно в дозі 10 г на 500 мл фізіологічного розчину.
- Ізадрин береться в дозі 2 мл на 500 мл глюкози і вводиться внутрішньовенно.
При легкому ступені брадикардії застосовуються препарати беладони, елеутерококу і екстракт женьшеню.
Використання народних препаратів в лікуванні брадикардії:
- Редька з медом – це засіб часто використовуються для лікування кашлю, але проти брадикардії воно також ефективно. Редьку миють, зверху зрізують і всередині роблять ямку, куди кладуть ложку меду. Постоявши ніч засіб готово.
- Соснові пагони – дуже корисні при багатьох захворюваннях, в тому числі при брадикардії. З молодих пагонів готують спиртову настойку, яку приймають щодня по 20 крапель.
- Волоські горіхи – добре впливають на серцевий м’яз. Самі по собі вони дуже корисні, але також їх можна заважати в рівних частинах з медом, курагою, родзинками. Отриману суміш їдять кожен день не більше столової ложки.
Препарати при брадикардії, викликаної гіпотиреозом
Гормони щитовидної залози надають безпосередній вплив на роботу міокарда: сприяють скороченню і перекачуванню крові по всьому тілу. Якщо не вистачає гормонів щитовидної залози, частота серцевих скорочень може занадто сильно сповільнюватися. Також підвищується ризик периферичного судинного опору, що відбивається на величині тиску, яке серце має створити, щоб кров нормально циркулювала.
Існує також зв’язок між гіпотиреозом і підвищеним холестерином. Крім того, низький рівень гормонів щитовидної залози може викликати резистентність до інсуліну, відому як метаболічний синдром або “преддиабет”, що в свою чергу може призвести до діабету, ожиріння, високих рівнів гомоцистеїну і підвищенню діастолічного артеріального тиску. Разом всі ці фактори сприяють виникненню серцевих захворювань.
Наведені причини у хворих з низьким рівнем гормонів щитовидної залози часто сприяють розвитку:
- Високого діастолічного артеріального тиску.
- Брадикардії (повільного серцевого ритму).
- Задишки (особливо під час фізичних вправ).
- Гіперхолестеринемії.
- Підвищенню гомоцистеїну.
Іноді визначаються слабо виражені симптоми щитовидної залози, які супроводжуються низьким артеріальним тиском. Також не всі пацієнти з гіпотиреозом мають високий рівень холестерину. З цієї причини при розгляді діагнозу повинні бути враховані фактори, що привертають.
Лікування гіпотиреозу і брадикардії
Оскільки гіпотиреоз є основним захворюванням, на фоні якого виникає брадикардія, саме з його терапії починається процес поліпшення самопочуття хворого.
Низький рівень гормонів щитовидної залози може виникати з багатьох причин – починаючи стресом і закінчуючи токсичністю деяких препаратів і дефіцитом йоду. Тому, коли справа доходить до лікування гіпотиреозу, повинні бути розглянуті деякі важливі моменти.
- Чи піддавався хворий впливу токсинів? Іноді досить жити недалеко від ферми, на якій поля обробляють пестицидами, щоб виникла дисфункція щитовидної залози.
- Який рівень йоду? Йод є основним будівельним елементом в процесі освіти тиреоїдного гормону Т4. В організмі печінку, нирки і скелетні м’язи відповідальні за перетворення Т4 в його активну форму Т3. Оскільки Т3 є активним тиреоїдних гормоном, важливо, щоб організм мав достатніх складовими, такими як селен, цинк і мідь, щоб нормально відбулися необхідні перетворення.
- Чи доводилося бути в стані стресу або були порушення функції надниркових залоз? Як і йод, наднирники також беруть участь в перетворенні Т4 в Т3. При наявності високого рівня кортизолу Т4 може бути перетворений в неактивний гормон зворотного Т3 (rT3), залишаючи менш активним Т3 доступним для впливу на клітини. Для оцінки стану наднирників лікар може рекомендувати провести тест на індекс напруги надниркових залоз за формулою Р.М. Баевского. Також може вимірюватися рівень кортизолу протягом дня, що дозволяє оцінити функцію надниркових залоз.
- Який рівень заліза? Оскільки багато симптомів гіпотиреозу схожі з симптомами, викликаними залізодефіцитною анемією, важливо виключити низький рівень заліза. Більш того, гіпотиреоз може призводити до недостатньої кількості кислоти в шлунку, що призводить до поганої абсорбції поживних речовин, включаючи залізо і вітамін B12. Низький вміст заліза в організмі також зменшує перетворення Т4 в Т3 і може підвищувати рівні ТТГ.
- Чи достатньо вітаміну D? Дефіцит вітаміну D пов’язаний зі ступенем і серйозністю гіпотиреозу. Таким чином, можна попросити лікаря перевірити рівень вітаміну D.
- Чи існує непереносимість глютену? Визначається підвищена кореляція між тими, у кого є аутоімунна хвороба щитовидної залози, така як хвороба Хашимото, і на целіакію (аутоімунним захворюванням, при якому вживання глютену викликає пошкодження клітин тонкого кишечника). Тому при необхідності виконується скринінг на целіакію і непереносимість глютену.
Гіпотиреоз лікується заміщають дозами гормонів щитовидної залози. Доступні синтетичні форми цих гормонів:
- Льовотіроксин (Synthroid, Levothroid і ін.)
- Літіронін (Cytomel, Triostat)
- Ліотрікс (Thyrolar)
- Екстракт щитовидної залози.

При своєчасному лікуванні зміни, що сприяють виникненню брадикардії, є оборотними.
висновки
- Резюмуючи все вищесказане про те, що це таке – синусова брадикардія серця і як її лікувати, можна стверджувати, що дане порушення не можна залишати без уваги.
- Уповільнений серцевий ритм у багатьох випадках є нормальним станом при відсутності патологічних передумов. Він не завдає значного занепокоєння і не вимагає особливого лікування.
- Якщо ж сповільненого серцебиття супроводжує якесь прогресуюче захворювання, то обов’язково слід звернутися до лікаря для виявлення причин і призначення необхідного лікування. Зволікання, в цьому випадку, небезпечно для життя.
© 2020 Все про здоров’я
Характеристика синусовой брадикардии: сложное простыми словами

