Міокардіодистрофія як одна з нових проблем кардіології: про причини, симптоми, методи діагностики та можливості лікування
Міокардіодистрофія – це дегенерація, витончення м’язового шару серця. Розвивається як підсумок ряду зовнішніх і внутрішніх факторів. Спірним залишається питання про вплив запальних моментів безпосереднього типу на стану тканин.
Самостійною одиницею не рахується, код за МКХ-10 – I42, патологія віднесена до кардіоміопатії. Постфікс вказує на походження відхилення.
Відновлення при розвиненому процесі великого сенсу вже немає: серце в будь-якому випадку виявляється не здатне на повноцінні скорочення, викид крові в адекватних обсягах. Терапія підтримує.
Загальні відомості
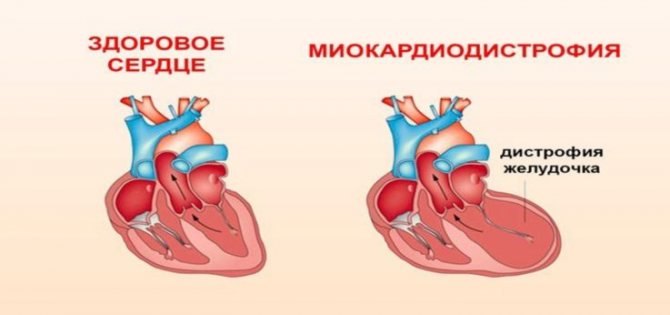
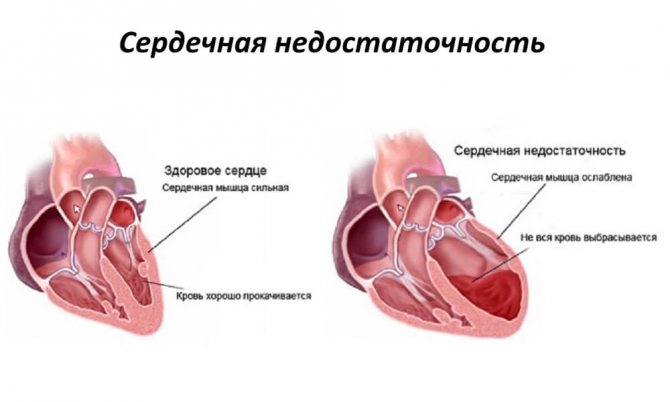
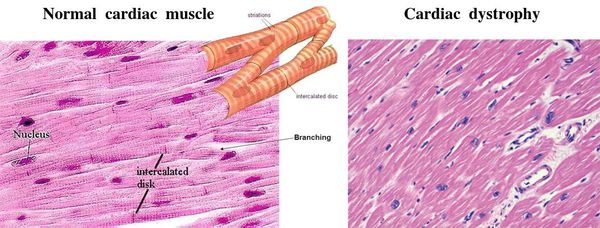
Патологія характеризується значними змінами в обмінних процесах і вираженим зниженням скорочувальної функції міокарда. Дистрофія серця завжди є вторинним процесом, який об’єднує електролітні, дисметаболічні, нейрогуморальні, ферментні і вегетативні порушення. Дистрофія лівого шлуночка серця характеризується змінами як в самих міоцитах, так і в структурах провідної системи серця, що призводить до порушень основних функцій міокарда:
- збудливість;
- провідність;
- автоматизм;
- скоротність.
Дистрофічна дегенерація міокарда, особливо на початковому етапі, носить, як правило, оборотний характер, що сильно відрізняє її від дегенараціі, яка виникає при амілоїдозі серця і гемохроматозе.
Що таке міокардіодистрофія?
Міокардіодистрофія (МКД), або дистрофія міокарда – це сукупність порушень функцій серцевого м’яза, спровокованих незапальними процесами, головним чином, дисбалансом обміну речовин інших систем або органів. Наслідком таких змін є ослаблення скорочувальної функції міокарда. Міокардіодистрофія коду по МКБ 10 останнього перегляду не має, але фахівці часто виставляють номер I.42, яким також позначаються кардіоміопатії – група інших великих патологій серця. Є одним з поширених захворювань, здатних вражати людей різних вікових груп, але ризик формування помітно збільшується після 40 років.
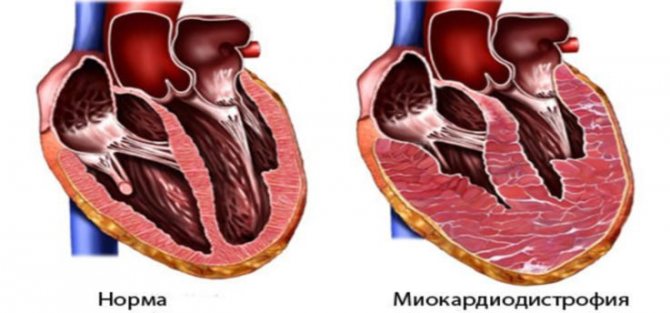
Міокардіодистрофія є вторинним станом, патологічний процес в самій серцевому м’язі спочатку відсутня.
Усвідомлення цього факту є ключовим для чіткого уявлення загальної картини захворювання.
Ознаки порушення функціонування серцевого м’яза
Таким чином, порушення в роботі міокарда мають ряд загальних ознак:
- дисбаланс в метаболізмі не пов’язаний з дегенеративними або запальними захворюваннями, такими як вади розвитку серця (стеноз аортального клапана, недостатність мітрального або трикуспідального і ін.), ішемічна хвороба, при якій в стінках судинах відкладаються атеросклеротичні бляшки, перикардит або міокардит (запалення бактеріальної, вірусної або грибкової етіології зовнішньої і м’язової оболонок серця);
- ініційовані захворюваннями інших систем і органів, наприклад, щитовидної або підшлункової залози, наднирників, нирок, печінки, м’язової або кровотворної систем і т. д .;
- порушення обмінних процесів веде до нестачі поживних речовин і необхідної кількості енергії для здійснення скорочувальної функції;
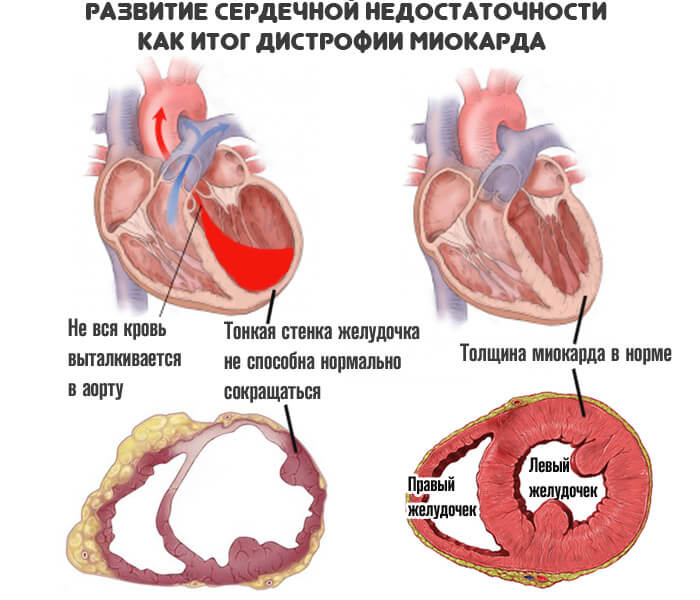
- серце деформується, розтягується, викидає менший об’єм крові в кола кровообігу.
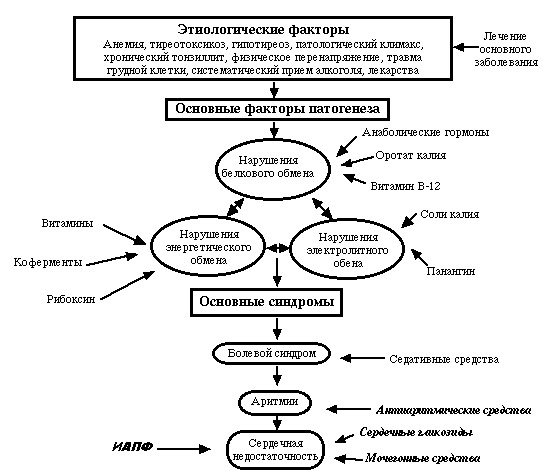
патогенез
Під впливом деяких негативних чинників в кардіоміоцитах порушується білковий, електролітний і енергетичний обмін, відбувається накопичення патологічних метаболітів. В результаті змін біохімічних процесів в міокарді порушується скоротлива здатність м’язових волокон, формується серцева недостатність, розвиваються аритмії.
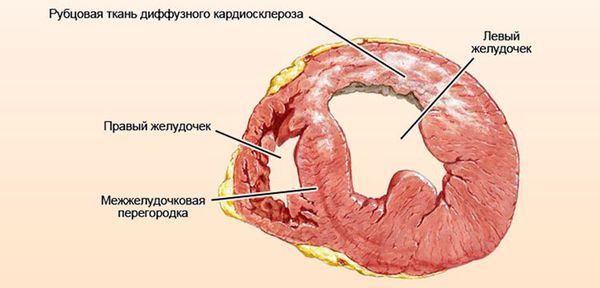
Міоцити здатні повністю відновлюватися після усунення впливу негативних факторів. Однак занадто тривалий вплив може призвести до часткової загибелі кардіоміоцитів, які в наслідок заміщуються сполучною тканиною. Так формується кардіосклероз.
Загальні і специфічні симптоми
Міокардіодистрофія – це ознака присутності іншого захворювання. Тому її симптоми можуть носити типовий кардіологічний характер, а також поєднують в собі специфічні риси первинної патології.
Загальні симптоми миокардиодистрофии:
Болі в серці або за грудиною різної інтенсивності, тривалості і характеру. В основному виникають після фізичного напруження. Можуть поширюватися на ліву частину тулуба. «Нітрогліцерин» не знімає больовий синдром.- Блідість шкірних покривів, відчуття занепаду сил, втома настає дуже швидко.
- Важке дихання виникає через дефіцит кисню, пов’язаного з недостатньою циркуляцією крові. На початковому етапі розвитку патології з’являється після навантажень.
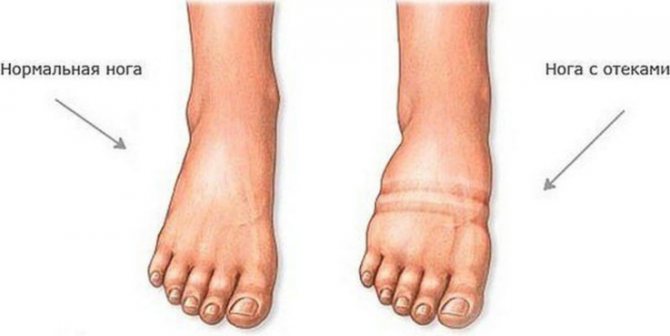
- Набрякає нижня частина ніг. Причина – порушення кровопостачання.
- Ненормальний серцевий ритм: почастішання, уповільнення, уривчастість серцебиття.
Специфічні ознаки:
- Тиреотоксикоз викликає разом з дистрофією серця підвищення тиску, значні втрати ваги, тахікардію.
- Гіпотеріоз викликає набряк тканин міокарда, це помітно на УЗД.
- При алкогольної дистрофії можливий розвиток гепатомегалії, асциту, серцевої недостатності.
- Дистрофія в дитячому віці проявляється астенією, глухими тонами серця, слабкістю, хронічною втомою.
- Анемія як джерело дистрофіїміокарда дає специфічні шуми в верхній частині легенів і над рівнем легеневої артерії.
- Дисфункція щитовидної залози проявляє себе слабким пульсом, низьким тиском, відчуттям зябкости, тони серця глухі.
- При клімаксі будуть мучити перепади настрою, безсонні ночі, відчуття браку повітря.
- Тонзилогенна дистрофія викликає підвищену пітливість, плутаний ритм пульсу, підвищення тиску, сильні серцеві болі.
Класифікація
Патологічні зміни в серці класифікуються за причинами виникнення, які будуть перераховані нижче у відповідному розділі, за стадіями і за швидкістю розвитку.
за стадіями
- Стадія компенсації. На даному етапі всі зміни оборотні. Поступово в серцевому м’язі формуються вогнища дистрофії, які помітні на мікроскопічному рівні. Симптоматика мінімальна або зовсім відсутня.
- Стадія субкомпенсації. Всі зміни в кардіоміоцитах і раніше оборотні. Формуються зливні вогнища дистрофії. Всі зміни видно на макроскопічному рівні, камери серця починають збільшуватися. Симптоматика наростає.
- Стадія декомпенсації. Зміни стають незворотними. Відбувається повний некроз клітин з їх поступовим заміщенням сполучною тканиною, яка не здатна виконувати нормальні функції кардіоміоцитів. Структура серця змінюється, симптоматика різко наростає, стан пацієнта значно погіршується.
Класифікація за швидкістю розвитку
- Гостра форма. Виникає різко на тлі інтенсивного впливу негативних факторів (тромбоемболія легеневої артерії, виражене фізичне перенапруження, ускладнений гіпертонічний криз).
- Хронічна форма. Формується при тривалому впливі внутрішніх і зовнішніх факторів, помірних за силою (часто виникають гострі інфекції, хронічна інтоксикація).
етіологічна класифікація
Більш розширена класифікація передбачає поділ міокардіодистрофією через їх розвитку. виділяють:

- алкогольну дистрофію міокарда. Ризик виникнення пропорційний кількості споживаної алкогольної продукції. Часто поєднується з порушеннями з боку нервової системи – підвищену пітливість, тремтінням верхніх кінцівок, головним болем;
- токсичну. Утворюється у людей, що приймають тривалий час токсичні препарати, наприклад, цитостатики (гідроксімочевіни, Циклофосфамід), глюкокортикоїди (преднізолон), транквілізатори (Мепробамат) і ін. Також здатна розвиватися при отруєннях миш’яком, чадним газом, ртуттю, фосфором, хлороформом;
- тонзилогенного. Тривале роздратування рецепторів хронічно запалених піднебінних мигдалин призводить до формування патологічних нервових імпульсів, що надходять у головний мозок, а конкретно – в стовбур, ретикулярну формацію, заднє гипоталамическое ядро. Наслідком цих процесів є порушення роботи вегетативних центрів – симпатичної та парасимпатичної нервової системи. Виникає при цьому дисбаланс катехоламінів (норадреналіну та адреналіну) веде до розвитку міокардіодистрофії;
- нейроендокринну. Тривалі стреси і невротичні стани ведуть до підвищення секреції адреналіну, що змушує серце працювати в дуже інтенсивному темпі. Природно, для такої працездатності потрібно підвищена кількість енергії і поживних речовин. Однак постійно забезпечувати серцевий м’яз всім необхідним організм не в змозі, в результаті чого хронічне перевантаження органу веде до порушення обмінних процесів і, відповідно, до міокардіодистрофії;
- клімактеричний. Утворюється внаслідок зниження продукції важливих жіночих статевих гормонів – естрогенів. Коливання їх рівня призводить до порушення обміну речовин і формування дистрофічних змін в серці;
- діабетичну. Виникає на тлі цукрового діабету I або II типів;
- анемічну. При тривало існуючій анемії (зниження кількості гемоглобіну та еритроцитів через наявність хронічної крововтрати, наприклад, менструації у жінок дітородного віку, дефіциту вітаміну В12 або фолієвої кислоти і ін.) Утворюються гіпоксичні стану (недолік кисню), які серцевий м’яз намагається компенсувати, працюючи в посиленому режимі, що і створює передумови до розвитку дистрофії міокарда;
- миокардиодистрофии фізичних навантажень. У спортсменів, які на тренуваннях перевищують свої біологічні можливості, серце не завжди здатне витримати задається темп, що може привести до даного захворювання.

В даний час найбільш часто діагностуються діабетичний і алкогольний типи миокардиодистрофии.
причини
Міокардіодистрофія може розвиватися під впливом самих різних внутрішніх і зовнішніх факторів, які порушують перебіг метаболічних і енергетичних процесів в серцевому м’язі.
Дегенеративні зміни можуть формуватися під впливом гострих і хронічно протікають екзогенних інтоксикацій (медикаментозна, промислова, алкогольна), різних фізичних агентів (перегрівання, вібрація, радіація).
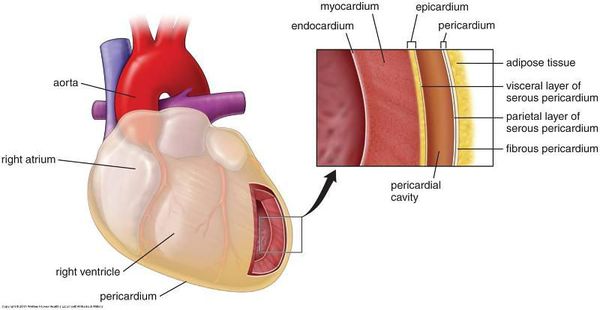
будова міокарда
Досить часто зміни в серцевому м’язі формуються в результаті:
- обмінних та ендокринних порушень (патологічний клімакс, синдром Іценко-Кушинга, авітаміноз, ожиріння, цукровий діабет, гіперпаратиреоз, гіпотиреоз, тиреотоксикоз);
- інфекцій (хронічно протікає тонзиліт);
- системних захворювань (нейром’язова дистрофія, колагенози);
- хвороб травного тракту (панкреатит, циротичні ураження печінки, синдром мальабсорбції).
У новонароджених і дітей раннього віку миокардиодистрофия може розвинутися в результаті внутрішньоутробної інфекції, перинатальної енцефалопатії, синдрому дезадаптації серцево-судинної системи через гіпоксії.
Патологічні зміни в серці можуть спостерігатися і у спортсменів, що пов’язано з надмірними фізичними навантаженнями (патологічне спортивне серце).
дисгормональна миокардиодистрофия
Діагностується в основному у жінок у віці 45-50 років. Виникає в результаті порушень естрогенних функцій яєчників. Вкрай рідко дисгормональная кардіодістрофія зустрічається у чоловіків у віці 50-55 років в результаті порушень вироблення гормону тестостерону.
Основні скарги на:
- болю в області серця під час «припливів»;
- відчуття жару в грудях;
- підвищена пітливість;
- відчуття прискореного серцебиття.
При наявності у пацієнта супутньої гіпертонічної хвороби, як ускладнення може розвинутися серцева недостатність.
До дисгормональной формі міокардіодистрофії відносять також зміни в серцевому м’язі, викликані порушеннями в роботі щитовидної залози.
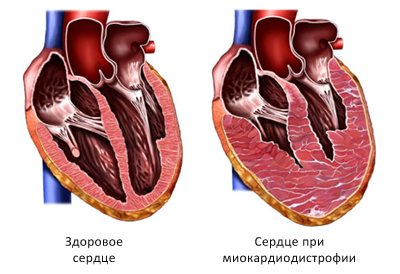
Серце при міокардіодистрофії в розрізі
При тиреотоксикозі (гіперфункція щитовидної залози) прискорюється метаболізм, що веде до зниження ваги, порушень ритму, безсонні, жадобі, підвищеній збудливості нервової системи і надмірної нервозності.
При гіпотиреозі обмін речовин навпаки сповільнюється. Пацієнти скаржаться на знижений кров’яний тиск, набряклість, відчуття зябкости, ниючі загрудінні болю.
Жирова дистрофія міокарда
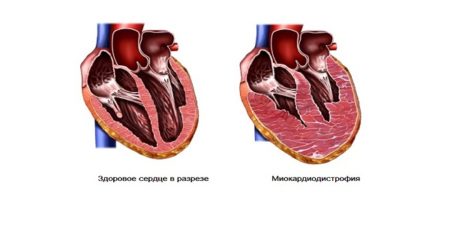
При виражених порушеннях в обміні речовин жири починають відкладатися в серцевому м’язі, повністю заміщаючи цитоплазму кардіоміоцитів протягом часу. Жирова дистрофія міокарда призводить до значного зниження скорочувальної здатності серця.
Пацієнти скаржаться на виражену задишку, болі ниючого характеру в області розташування серця. У більш запущених випадках приєднується набряклість нижніх кінцівок. Таким пацієнтам в першу чергу показана корекція способу життя паралельно з медикаментозною терапією.
дисметаболічна миокардиодистрофия
Що таке дисметаболічна миокардиодистрофия і коли вона розвивається?
Дана патологія спостерігається у пацієнтів, які страждають на цукровий діабет. Виникає в результаті порушень метаболічних процесів, що веде до поразки коронарних артерій. Пацієнти скаржаться на загрудінні болю, що імітують напади стенокардії. Болю не купіруєтьсянітрогліцерином і носять менш інтенсивний характер.
Міокардіодистрофія змішаного генезу
Розвитку даної патології сприяє відразу кілька факторів.
Що це таке і як проявляється? Найчастіше змішана миокардиодистрофия спостерігається у дітей, які страждають хронічною анемією. У маленьких пацієнтів розвивається нейроендокринна дистрофія міокарда, змінюється обмін електролітів. Подібне захворювання може зустрічатися і у дорослих. Найпершими діагностичними ознаками на ЕКГ є порушення функції скорочення (особливо в лівому шлуночку). При відсутності адекватної своєчасної терапії негативний вплив на серце збільшується, порушення починають реєструватися щодо автоматизму, збудливості і провідності серця. І як ускладнення у пацієнта розвивається гостре значуще патологічне захворювання.
Міокардіодистрофія складного генезу
Для даного варіанту характерно більш важкий перебіг. Захворювання провокується систематичним порушенням в обміні речовин органів і тканин, що веде до системних змін. Перші симптоми захворювання неспецифічні, що ускладнює ранню діагностику. У більш запущених випадках пацієнти скаржаться на дихальні розлади, аритмії, підйоми кров’яного тиску.
алкогольна кардіодістрофія
Прийнято вважати, що дана форма розвивається при систематичному, щоденному вживанні спирту протягом 10 років. Однак, при спадковому дефіциті специфічних ферментів, які відповідають за переробку етанолу, захворювання може розвинутися протягом 3-х років. Найчастіше хворіють особи чоловічої статі вікової категорії 25-55 років.
Міокардіодистрофія при анеміях
При зниженні гемоглобіну нижче рівня 90-80 г / л розвивається гемическая гіпоксія, яка супроводжується енергетичним дефіцитом в серцевому м’язі. Захворювання розвивається на тлі хронічної крововтрати, гемолітичної та залізодефіцитної анемії, при ДВС-синдромі.
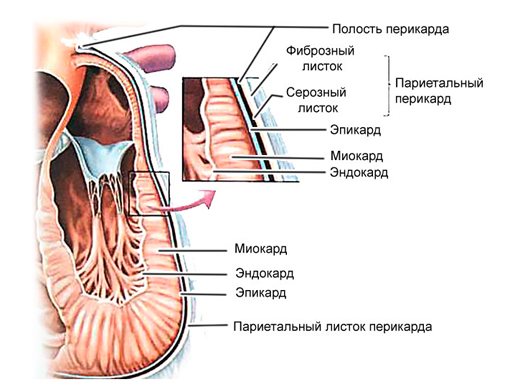
Коротко про будову міокарда
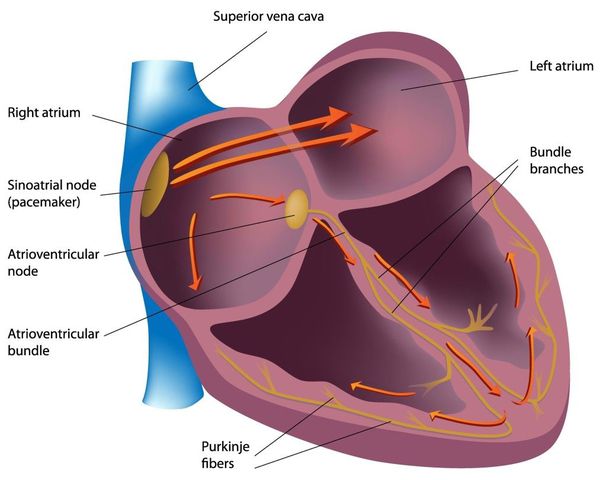
Міокард являє собою середню (м’язову) оболонку серця і складається зі специфічних клітин – кардіоміоцитів. Також в ньому розташовуються волокна провідної системи, що генерують імпульси для скорочення органу. Серед них:
- синоатріальний вузол (Кіса – Флека);
- атріовентрикулярний вузол (Ашоффа – Тавара);
- права і ліва ніжки пучка Гіса;
- волокна Пуркіньє.
Міокард шлуночків і передсердь відділений друг від друга, завдяки чому вони здатні не синхронно скорочуватися. М’язовий шар шлуночків більш розвинений і може досягати 11 мм для лівого і 5 мм для правого. Це пов’язано з тим, що вони виконують більший обсяг роботи. Товщина стінок передсердь коливається від 2 до 3 мм.
функції міокарда
- скоротність, завдяки чому кров поширюється по всьому організму;
- збудливість – здатність скорочуватися у відповідь на внутрішні або зовнішні подразники;
- проведення імпульсу по волокнах провідної системи;
- автоматизм – вміння розслаблятися і скорочуватися самостійно без зовнішньої стимуляції.
Для скорочення м’язових клітин необхідні наступні умови:
- мітохондрії повинні виробляти достатній обсяг енергії;
- кардіоміоцити, при нормально функціонуючої провідній системі, зобов’язані вловлювати нервовий імпульс;
- повинен зберігатися достатній рівень калію.
При міокардіодистрофії процес скорочення помітно порушується, що веде до порушення кровообігу, і всі органи і тканини організму недоотримує необхідні поживні речовини і кисень.
симптоми миокардиодистрофии
Симптоматика миокардиодистрофии безпосередньо залежить від її стадії. На ранніх етапах розвитку скарги кардіологічного характеру можуть бути відсутні. Пацієнти відзначаються зниження працездатності, швидку стомлюваність і погану переносимість звичних фізичних навантажень.
Пізніше, у міру прогресування захворювання, пацієнти починають пред’являти скарги на тривалі, ниючі болі в області серця, не пов’язані з фізичним навантаженням і не припиняються після прийому Нітрогліцерину. Але в той же час емоційні і фізичні навантаження можуть провокувати загрудінні болю у таких пацієнтів, але через певний час. Найчастіше болі носять безпричинний характер.
Нерідко з’являється відчуття прискореного серцебиття, почуття нестачі повітря, задишка. На більш пізніх стадіях з’являється набряклість на нижніх кінцівках, розвиваються аритмії, задишка з’являється вже в спокої. При об’єктивному огляді можна вислухати ослаблення першого тону над верхівкою серця, тахікардію і короткий систолічний шум.
Клінічна симптоматика багато в чому залежить від причини, яка призвела до змін в серці. При клімактеричний патології пацієнтки скаржаться на відчуття жару, часті «припливи», надмірну пітливість, відчуття парестезії в кінцівках. При тиреотоксикозі досить швидко розвиваються порушення ритму і провідності, при анемії – симулюються симптоми вад клапанного апарату серця (з’являється патологічний систолічний шум, характерний для недостатності одного з клапанів: аортальний, трикуспідального або мітральний).
види міокардіодистрофії
За однією з класифікацій розрізняють наступні види міокардіодистрофії:
- дисгормональну;
- дисметаболічна;
- змішану;
- идиопатическую.
дисгормональна миокардиодистрофия
Формується на тлі гормонального дисбалансу. Гормони є речовинами, які контролюють нормальне функціонування всіх систем організму. При їх дефіциті виникає порушення обміну жирів, вуглеводів, білків і електролітів. В результаті міокард не отримує потрібної кількості жирних кислот, калію, фосфору, кальцію, заліза і глюкози. Дисгормональна миокардиодистрофия зустрічається при захворюваннях яєчок, яєчників, щитовидної залози, надниркових залоз, гіпоталамуса і гіпофіза, а також у жінок в клімактеричний період і у чоловіків після 50 років через зниження секреції головного чоловічого гормону – тестостерону.
дисметаболічна миокардиодистрофия
Виникає при порушеннях метаболізму, обумовлених гіпо-або авітамінозом, дефіциті заліза, кальцію, білків і інших необхідних для життєдіяльності речовин і мікроелементів. Є наслідком недостатнього, незбалансованого харчування. Крім того, дисметаболічних тип відзначається при таких захворюваннях, як ожиріння, цукровий діабет, недостатність надниркових залоз і деяких інших.
Міокардіодистрофія змішаного генезу є комбінацією перерахованих вище варіантів, а ідіопатична форма виникає з причини, яку фахівцям після проведення всіх необхідних видів дослідження з’ясувати не вдається.
Аналізи і діагностика
В анамнезі у пацієнтів з міокардіодистрофією виявляються різні патологічні стани і захворювання, які проявляються порушеннями в метаболічних процесах і тканинним гипоксическим синдромом. Об’єктивно при дослідженні серця можна вислухати слабкий систолічний шум, ослаблення першого тону на верхівці серця, приглушення серцевих тонів і нерегулярність ритму.
На електрокардіограмі реєструються неспецифічні зміни в міокарді, порушення процесів реполяризації, аритмії, ознаки зниження скорочувальної функції міокарда.
Лікарські і навантажувальні проби дають негативний результат (виключається ІХС).
При проведенні фонокардіографії змінюється співвідношення тривалості електричної і механічної систоли.
Ехокардіографія підтверджує розширення порожнин серця, реєструється зміни в структурах серцевого м’яза. При цьому будь-яка органічна патологія не спостерігається.
Якщо при рентгенографії органів грудної клітини виявляється Міопатичні конфігурація серця, то це говорить про глибоке ураження міокарда.
За допомогою сцинтиграфії можна оцінити перфузію і метаболізм серцевого м’яза, виявити дифузні / осередкові зміни, що буде свідчити про зниження числа нормально функціонуючих кардіоміоцитів.
У вкрай сумнівних випадках вдаються до біопсії міокарда, коли все проведені неінвазивні дослідження не дали жодного результату. Диференціальна діагностика проводиться з такими захворюваннями, як:
- міокардити;
- ІХС;
- легеневе серце;
- кардіосклероз;
- пороки серця.
Показники ОАК, як правило, в нормі.
Причини розвитку міокардіодистрофії
Причин, що призводять до порушення обміну речовин і позначаються на серцевому м’язі, існує велика кількість. Серед них:

- Надмірні, непосильні фізичні навантаження, особливо у нетренованих людей і в період після інфекційних захворювань – грипу, ангіни та ін.
- Хронічні інтоксикації кобальтом, літієм, миш’яком, алкоголем, деякими лікарськими препаратами.
- Несприятливі фактори зовнішнього середовища – вплив радіації, перегрівання, вібрації та ін.
- Тривалі стресові ситуації, неврози, депресії.
- Захворювання органів травлення: панкреатит (запалення підшлункової залози), цироз печінки, патологія кишечника – хвороба Крона, неспецифічний виразковий коліт, ентерити. Дані хвороби супроводжуються синдромом мальабсорбції і мальдигестии – недостатнього всмоктування і травлення речовин.
- Ендокринні захворювання: цукровий діабет, синдром Іценко-Кушинга (надлишкова продукція гормонів кори надниркової залози), хвороби щитовидної залози, що супроводжуються гіпо- або гіпертиреоз (зниженням або підвищенням в крові рівня тироксину, трийодтироніну).
- Хронічні інфекційні захворювання: пієлонефрит (запальний процес, який стосується чашечно-мискової систему нирок), тонзиліт (запалення піднебінних мигдалин, частіше стрептококової етіології) та інші.
- Розлади обміну речовин: подагра (характеризується порушенням пуринового обміну і відкладенням солей сечової кислоти в різних органах і системах), ожиріння.
- Системні захворювання: склеродермія, червоний вовчак, ревматоїдний артрит, псоріаз – патології аутоімунного характеру.
- Інші хвороби – саркоїдоз (системний недуга невідомої природи, що характеризується утворенням в тканинах і органах специфічних гранульом), амілоїдоз (характеризується відкладенням в нирках, серці, м’язах, головному мозку та ін. Білка-амілоїду), лейкоз (пухлинне захворювання кровотворної системи), канцероматоз – поширення метастазів пухлин по організму.
Під впливом перерахованих вище захворювань і станів можливий розвиток міокардіодистрофії, що включає в себе наступні етапи:
- порушення гормональної та нервової регуляції серця, порушення процесів його скорочення;
- кисень засвоюється все гірше, а потреба міокарда в ньому зростає;
- клітини серця зазнають ряд змін: тканинне дихання погіршується, рівень кальцію зростає, що веде до порушення розслаблення м’язових волокон – міофібрил, активуються речовини, що руйнують клітинні структури – кальційзалежних протеази;
- в результаті дисбалансу обмінних процесів зростає рівень вільних радикалів, які продовжують пошкоджувати міокард;
- із зруйнованих клітин вивільняються лізосоми – клітинна органела, всередині якої знаходяться ферменти, що руйнують все на своєму шляху;
- кількість нормально функціонуючих кардіоміоцитів поступово знижується, порушується робота всього органу.
Лікування міокардіодистрофії народними засобами
Народні методи лікування можуть бути лише доповненням до основної терапії, але ніяк не замінювати її.
Настоянка з квітів шипшини
Приготований розчин допомагає нормалізувати серцеву діяльність, вирівняти серцевий ритм при аритмії, заповнити недолік вітаміну С.
Залийте двома склянками окропу 2 столові ложки квіток шипшини і дайте настоятися протягом години. Приготований настій потрібно приймати перед прийомом їжі по 1 столовій ложці.
лимонний збір
Цитрусовий збір допоможе нормалізувати роботу серця і зміцнити серцевий м’яз. Для приготування густої кашки необхідно подрібнити в м’ясорубці 150 грам свіжого інжиру і 250 грам лимона. Після чого додати в отриману консистенцію 50 грам горілки і 100 грам рідкого бджолиного меду. Лимонний настій потрібно приймати тричі на день по 1 чайній ложці.
Медово-бурякова настоянка
Для поліпшення кровообігу серцевого м’яза і позбавлення від тахікардії рекомендується медово-бурякова настоянка. Додатково розчин має седативний ефект.
Для приготування розмішайте 1 чайну ложку перги в 100 мл суміші бурякового соку і меду (50/50). Дайте настоятися в холодильнику протягом 3-х годин. Отриманий настій потрібно приймати тричі на день по 3 столові ложки.
Народний засіб від задишки
Частим супутником миокардиодистрофии є саме задишка. Боротися з нею допомагають дихальні практики. Додатково можна використовувати перевірені народні методи.
З 10-ти цілих головок часнику і 10-ти лимонів вичавіть сік, і отриманий розчин змішайте з 1 літром бджолиного меду. Готову суміш помістіть в ємність, і щільно закупорити її, помістіть в прохолодне темне місце на 7 днів. Приймати потрібно щодня по 4 чайні ложки суміші протягом двох місяців. Суміш можна відразу ковтати, намагайтеся розсмоктувати повільно.
вітамінний коктейль
Однією з першорядних завдань при лікуванні патології серця є загальне зміцнення організму і прискорення метаболізму. Корисний вітамінний коктейль дозволить вирішити відразу дві цих завдання.
Змішайте сік 1 грейпфрута, 2 ківі і 4 апельсинів. Залийте склянку ягід шипшини літром води і варіть протягом 20 хвилин. Дайте охолонути, після чого процідіть за допомогою марлі і додайте в ягідний мікс. Додатково натріть на тертці корінь імбиру і 1 чайну ложку з медом додайте в отриману суміш.
Цілюще трав’яний збір
Представлений рецепт дозволить приготувати збір, який позитивно впливає на роботу серцево-судинної і ендокринної систем.
Вам знадобитися:
- 2 ст. ложки материнки і валеріани;
- 1,5 ст. ложки квітів горицвіту і листя м’яти;
- 1 ст. ложка трави пустирника, ялівцю і плодів кропу.
Залийте все окропом з розрахунку 1 ст. ложка трав’яного збору на 1 л води. Доведіть настій до кипіння і дайте відстоятися протягом доби. Приймати отриманий розчин потрібно перед прийомом їжі по 100 г.
Лікування дистрофії міокарда

Лікувальний процес включає в себе медикаментозне лікування, оптимізацію режиму дня і дієтичне харчування. Лікування дистрофії міокарда пацієнт може проходити вдома, приймаючи призначені препарати. Терапевтичний вплив ведеться в таких напрямках:
- Усунення причини патології, так як симптоми і лікування дистрофії повністю залежать від неї.
- Забезпечення нормального харчування серцевого м’яза.
- Стабілізація обмінних реакцій в тканинах міокарда.
Для поліпшення стану хворого і запобігання патологічних змін призначаються такі лікарські препарати при лікуванні міокардіодистрофії:
- Група препаратів з високим вмістом кальцію і калію ( «Аспаркам»). Вони допомагають відновленню електролітного балансу, стабілізують функції провідних шляхів.
- Магній потрібний для нормального електролітного балансу, відновлює уражені клітини, допомагає клітинам насичуватися киснем.
- Препарати для поліпшення обмінних реакцій ( «Мілдронат»). Знімають болі в серці, забезпечують кровопостачання пошкоджених ділянок. Сприяють виведенню відпрацьованих елементів. Сприяють клітинному подиху.
- «Рибоксин» потрібен для поліпшення дихання і метаболізму в тканинах, допомагає серцю добре скорочуватися і повноцінно відпочивати.
- «Дипиридамол» сприяє гарному кровотоку, усуває біль, розширює стінки судин.
- «Анаприлин» з групи бета-блокаторів знижує вплив симпатичного відділу нервової системи на міокард. Навантаження на серце зменшується, воно скорочується в помірному темпі.
- «Теонікол» (антикоагулянт) необхідний для живлення, дихання, відновлення клітин, синтезу АТФ. Стимулює перебіг окисно-відновних процесів.
Важлива роль в лікуванні дистрофії міокарда відводиться оптимізації способу життя. Це необхідно для підтримки серцевого м’яза і швидкого її відновлення:
- Повноцінний відпочинок у денний час і ночами.
- Адекватні фізичні навантаження.
- Застосування контрастного душу, лікувальних ванн.
- Масажні процедури для поліпшення кровотоку.
- Розвиток стресостійкості. Релаксирующие заходи.
- Відмова від шкідливих звичок.
- Нормалізація харчування: низький вміст калорій, солі, обмежений прийом рідини, насичення вітамінами, заборона на жирне і копчене.
профілактика
Велике значення в профілактиці миокардиодистрофии має образ життя. Практично всі профілактичні заходи спрямовані на корекцію вже існуючого способу життя.
Рекомендується відмова від вживання алкогольсодержащих напоїв, куріння. Необхідно вчасно лікувати всі виявлені патологічні зміни в серцевому м’язі, різні інфекційні захворювання.
Важливо стежити за правильністю роботи ендокринної системи. Харчування має бути максимально правильним, а в осіб з ожирінням – дієтичним. Важливе значення має корекція ваги.
Надмірні фізичні навантаження краще виключити, щоб не гвалтувати серце зайвий раз. При заняттях спортом необхідно враховувати свою фізичну підготовленість. Не забувайте про розминку, яка дозволяє збалансувати фізичні навантаження. Постарайтеся відмовитися від роботи на шкідливому виробництві – здоров’я дорожче будь-яких грошей.
Основні аспекти профілактики миокардиодистрофии
- санація вогнищ інфекції;
- повноцінне, здорове, збалансоване харчування;
- своєчасна підтримуюча лікарська терапія (при виявленні кардіопатологій, особливо – при дистрофічних змінах в міокарді).
Прогноз для життя і профілактика
Для профілактики миокардиодистрофии важливо дотримуватися наступного режиму:

- повноцінний нічний сон, переважно з 22:00 до 7:00;
- регулярні, але не надмірні фізичні навантаження 3 – 4 рази на тиждень протягом півгодини. Відмінно підійдуть: плавання, ходьба (1 – 4 км), дихальна гімнастика, лікувальна фізкультура, велосипедний спорт. Але, варто зазначити, що на останніх стадіях захворювання рекомендований напівпостільний режим із значним обмеженням навантаження. Під час проведення тренувань не повинна виникати біль в проекції грудної клітини, задишка, запаморочення;
- потрібно уникати переохолоджень і перегрівання. Дані дії призводять до збільшення частоти серцевих скорочень і перевантаження міокарда. Так, наприклад, походи в лазню у хворих міокардіодистрофією строго обмежені;
- застосування фізіотерапевтичних процедур: лікувальних ванн – з морською сіллю, сірководневих або хвойних; контрастного душу; масажу для зменшення набрякла синдрому і поліпшення кровообігу;
- потрібно уникати стресів і психоемоційних навантажень. У такі періоди можливий прийом заспокійливих трав (пустирника, валеріани) або седативних засобів на їх основі (Алора, Централ Б, Новопассит, Санасон);
- відмова від куріння і вживання алкогольної продукції. Нікотин і алкоголь, особливо при тривалому вживанні, негативно впливають на тонус судинної стінки, що, звичайно ж, відбивається на роботі серця в цілому.

Дотримання даних рекомендацій в сукупності з традиційними методами лікування може повністю позбавити пацієнта від компенсованій і субкомпенсированной форми міокардіодистрофії.
Прогноз для життя на початкових стадіях захворювання при своєчасному лікуванні сприятливий. Перші 5 років лікування важливо щорічно повторювати курси метаболічної терапії, а при погіршенні стану частіше. При декомпенсованій формі ніяких гарантій не може дати жоден фахівець. В середньому без лікування летальний результат в більшості випадків виникає через один рік, із застосуванням стандартної терапії – близько 2 – 4 років.
У дітей
У дітей миокардиодистрофия може розвинутися в результаті гіпервітамінозу, рахіту, хронічних порушеннях в режимі харчування, бактеріальних і вірусних інфекцій. Нерідко дана патологія спостерігається в ранньому віці через нестачу фізичної активності, або, навпаки, через надмірні силових перевантажень.
У педіатричній практиці спостерігалися миокардиодистрофии, що розвинулися в результаті отруєння лікарськими препаратами.
Найчастіше причиною захворювання стають вегетативні, нервові і ендокринні порушення.
Основна симптоматика у дітей складається з:
- астенії;
- задишки при мінімальній фізичної активності;
- ослаблення звучності серцевих тонів.
Чим кардіодістрофія відрізняється від кардіоміопатії?
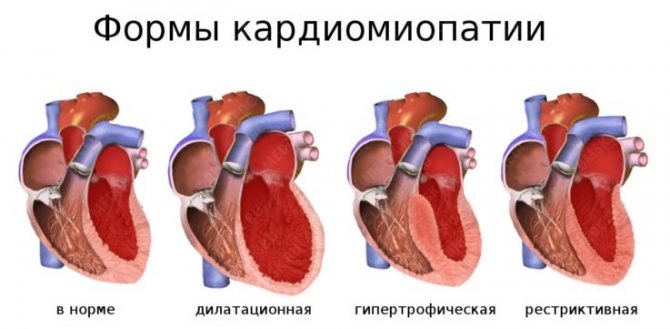
На перший погляд складається враження, що обидва захворювання відображають один і той же патологічний стан серця і є синонімами. Однак це зовсім не так. Під терміном «кардіоміопатія», введеним в 1957 році, розуміється значно ширше коло різних порушень роботи серця, який не пов’язаний з хворобами безпосередньо самого органу.
Так, наприклад, виділяють вторинні кардіоміопатії – дисметаболічна, пов’язану з порушеннями обміну речовин при таких патологіях, як цукровий діабет, ожиріння; гіпертонічну – на тлі артеріальної гіпертензії; атеросклеротическую – виникає при атеросклерозі (захворюванні, при якому через порушення обміну ліпідів в стінках судин формуються бляшки). Крім того, існують і первинні форми кардіоміопатій, при яких серце страждає через невідомі причини, без відсутності ураження будь-яких інших систем або органів.
Таким чином, можна зробити висновок, що поняття «кардіоміопатія» складається з дуже широкого спектру патологічних станів, на відміну від миокардиодистрофии. Згідно останніх рекомендаціяй вчених, при останньому перегляді міжнародної класифікації хвороб (МКБ-10) миокардиодистрофии відповідає єдина форма кардіоміопатій – при розладах харчування і метаболічних порушеннях.
при вагітності
Найчастіше серед захворювань міокарда у вагітних зустрічається саме миокардиодистрофия.
Гінекологам досить часто доводиться стикатися з цим діагнозом в повсякденній практиці, хоча він не завжди обґрунтований. Якщо відійти від усіх випадків, де миокардиодистрофия межує з іншими органічними захворюваннями серця (клапанні пороки, міокардит і т.д.), то до дистрофії серцевого м’яза можна буде віднести лише ті патологічні зміни, які виникають при анемії, авітамінозі, інтоксикації, перевтомі у вагітних.
Для вагітних, які страждають міокардіодистрофією, за даними Інституту акушерства і гінекології АМН характерно: приєднання пізнього токсикозу (35%), передчасне відходження вод (28%), слабкість пологової діяльності (12%), перинатальна смертність (6%).
Терапія вагітних з міокардіодистрофією полягає в усуненні основного захворювання, що спричинило цю патологію, компенсацію серцевої діяльності і ліквідації ускладнень вагітності. Переривання вагітності не потрібно в більшості випадків.
загальне поняття

Міокардіодистрофія: що це таке? Подібна патологія – це завжди прояв іншого захворювання. Серцевий м’яз піддається патологічних змін, які не мають запального характеру. Подібна аномалія відзначається у людей різних вікових категорій: страждають від неї і немовлята, і люди похилого віку. Але частіше ураження міокарда спостерігається у літніх пацієнтів. Порушення в роботі серцевого м’яза добре піддаються лікуванню, що дозволяє людині на початковій стадії хвороби без проблем відновити колишній рівень життя.
Як реагує міокард на розвивається дистрофію:
- Накопичуються вільні радикали, що руйнують кардіоміоцити (серцеві клітини).
- Відбувається значне зменшення клітин, здатних виконувати проведення електричного імпульсу і скорочуватися.
- Необхідність отримання кисню стає дедалі більше, а серцеві клітини втрачають здатність до його засвоєння.
- Високий рівень кальцію знижує тонус серцевих волокон, тканини недоотримують необхідне харчування.
- Міокард чутливо реагує на кожен викид адреналіну, це послаблює його.
Результатом дистрофічних порушень може стати:
- Дилатація. Порожнини серцевих камер розширюються, їх розмір стає більше, але гіпертрофія тканин відсутня.
- Гіпертрофія. Стінки міокарда ущільнюються, їх товщина зростає.
- Рестрикція. Відділи серця починають зменшуватися, «с’ежіваться».
Для скорочення серця потрібна енергія. Більша її частина продукується в стані серцевого спокою (паузи між скороченнями). Для протікання біохімічної реакції, в процесі якої вивільняється енергія, необхідна участь гормонів, глюкози, різних видів кислот і ферментів, амінокислот, кетонових тіл, кисню. Всі ці речовини надходять в серце через кров. Коли енергію черпати не з чого, клітини міокарда користуються резервним гликогеном. Отримання кілокалорій таким способом може здійснюватися навіть при відсутності кисню. Але такого харчування вистачає ненадовго.
Дистрофія міокарда розвивається при повному дефіциті енергії. Запущена стадія патологічного стану веде до замінних процесам, що супроводжується загибеллю кардіоміоцитів і заміною їх на рубцеву тканину.
Дієта при міокардіодистрофії
Дієта при серцевій недостатності
- Ефективність: лікувальний ефект через 20 днів
- Терміни: постійно
- Вартість продуктів: 1700-1800 грн. в тиждень
Дієта при вегето-судинної дистонії (ВСД)
- Ефективність: Лікувальний ефект
- Терміни: постійно
- Вартість продуктів: 1500-1600 гривень в тиждень
Основні правила в харчуванні:
- обмеження в споживанні солі (не більше 3 г добу);
- підрахунок вживаних калорій;
- вживання достатньої кількості рідини;
- контроль ваги;
- вживання їжі, багатої калієм, магнієм і клітковиною;
- вживання полівітамінів і вітамінізованої їжі;
- відмова від кави і алкогольсодержащих продуктів.
Стадії патологічного процесу
Другий метод класифікації – по стадіальності.
- Перша стадія вона ж нейрогумональная. Спостерігаються мінімальні місцеві симптоми. Характер обмінних порушень не помітний, але метаболічні відхилення вже присутні. Виявити дефекти не можна ні на ЕКГ, ні за допомогою ультразвукового або томографічного методу. Симптоматика неспецифічна і має стертий характер, що не дозволяє з точністю встановити причину нездужання.
- Друга стадія або органічна фаза. Об’єктивні риси патологічного процесу вже присутні. Найчастіше діагноз ставиться в цей момент. Але і це не аксіома. У деяких випадках прояви мізерні настільки, що не здатні мотивувати хворого піди до лікаря.
- Третя стадія – серцева недостатність. Заключна ступінь стану. Супроводжується вираженими змінами в самопочутті, клінічній картині. Діагностика не становить проблем навіть для недосвідченого спеціаліста.
Класифікації активно використовуються в клінічній практиці для фіксації та підбору терапії.
Наслідки і ускладнення
Грізні ускладнення і наслідки нелікованого захворювання:
- Хронічна серцева недостатність. Виявляється набряком, вираженою задишкою і загальною слабкістю. Спочатку симптоми проявляються лише при навантаженні, в більш запущених випадках – в спокої і при мінімальній фізичної активності. Без адекватної терапії ХСН досить швидко прогресує і призводить до летального результату.
- Порушення ритму і провідності. Зміни стосуються генерації і проведення нервових імпульсів по серцевому м’язі. Все може починатися з рідкісних, нешкідливих на перший погляд екстрасистол. Далі захворювання прогресує і зачіпає провідність, провокуючи синоатріальні, атріовентрикулярна блокади. Нерідко реєструється миготлива аритмія. Пацієнти скаржаться на втрату свідомості, задишку, почуття аритмії. Лікування може бути медикаментозним або екстреним хірургічним (імплантація ЕКС).
- При виражених порушеннях гемодинаміки формуються тромби, які з током крові можуть потрапити в головний мозок, нирки, очі і т.д.
Клінічні форми
Крім того, ряд клінічних фахівців виділяють форми міокардіодистрофії в залежності від клінічних проявів. Серед них:
- кардіалгіческіх. Виявляється болями в грудній клітці ниючого, щемливого характеру, що не залежать від фізичного або емоційного навантаження, прийому нітрогліцерину або інших нітратів, що не иррадиирущие (не віддав) в область лопатки або лівої руки, що проходять самостійно; зябкостью верхніх або нижніх кінцівок; швидкою стомлюваністю; загальною слабкістю; низькою фізичною витривалістю; запамороченнями;
- аритмическая. Характерно: напади перед- або непритомних станів, відчуття неправильної роботи серця, відчуття браку повітря, почастішання частоти серцевих скорочень (пацієнти відчувають їх при частоті понад 90 в хвилину), болі в області грудної клітини;
- застійна. Формується при хронічній серцевій недостатності і проявляється у вигляді набряків гомілок, стоп, стегон, рідше верхніх кінцівок і обличчя, кашель непродуктивного характеру при застої крові в малому колі кровообігу; збільшення в розмірах печінки; набухання шийних вен; гидроперикард або гідроторакс – скупчення рідини між листками зовнішньої оболонки серця або плевральної оболонки легень;
- поєднана. Зустрічається найчастіше і є комбінацією різних форм захворювання.
Міокардіодистрофія відрізняється тривалим, повільно прогресуючим перебігом, від початку першої стадії до останньої можуть пройти десятки років.
прогноз
Прогноз вважається сприятливим при I і II стадії. Функції серця здатні повністю відновлюватися після усунення причинно-наслідкового фактору. На тривалість відновного періоду багато в чому впливає загальний стан організму (якнайшвидше одужання спостерігається в молодому віці і при відсутності супутньої патології), час початку терапії (чим раніше призначено грамотне лікування, тим швидше регресує захворювання). Тривалість може становити від 1 року до декількох років.
На III стадії прогноз безпосередньо залежить від наявності ускладнень і вираженості вже сформувалися змін. При діагностованих зміни в серцевому м’язі акцент робиться не на добре самопочуття пацієнта і відновлення нормальних параметрів роботи серця, а на зниження швидкості прогресування хронічної серцевої недостатності і відновлення ритму. На третій стадії потрібно довічна терапія. При відсутності адекватного лікування прогноз життя вкрай несприятливий.
Стадії розвитку і прояви захворювання
Симптоми і лікування безпосередньо залежать від стадії хвороби.
компенсована миокардиодистрофия
I стадія (компенсації, нейрогуморальнуя). Через обмінних порушень клітини на окремих ділянках серцевого м’яза руйнуються. Чи включаються компенсаторні механізми, за рахунок яких здорові клітинні структури працюють в посиленому режимі і справляються з навантаженням. Обсяг серця на даному етапі збільшується. Проявами є: втома після звичайних фізичних зусиль, їх погана переносимість, невиразність больові відчуття в області серця після емоційного навантаження, в спокої симптоматика відсутня. При проведенні спеціальних методів дослідження зміни в міокарді не виявляються.

Зміни на даному етапі мають оборотний характер, але в міру прогресування процесу захворювання все важче піддається лікуванню.
Компенсована форма миокардиодистрофии
II стадія (субкомпенсації, або органічних змін). Харчування і вироблення необхідної енергії зменшуються, зона пошкодження росте, уражені осередки схильні до злиття між собою, здорові структури гіпертрофуються. Стінки серця сильно товщають, скорочувальна функція порушується, все менший і менший об’єм крові надходить в кровоносне русло. Клінічна картина: дискомфорт або болі в лівій половині грудної клітки, що підсилюються після фізичного або емоційного навантаження, прогресуюча втома, яка заважає виконувати звичні справи, відчуття перебоїв в роботі серця, задишка, скачки артеріального тиску. З’являються деякі зміни при обстеженні;

Декомпенсірованнная
III стадія (декомпенсації, серцевої недостатності). Міокард зазнає серйозні структурні і функціональні порушення. Серце не здатне забезпечувати достатній кровообіг в організмі. Зміни на даній стадії носять необоротний характер. Симптомами є: задишка в спокої або при найменшій фізичному навантаженні, набряки стоп, гомілок, стегон, мошонки, живота, а потім верхніх кінцівок і обличчя, зниження маси тіла, виражена слабкість і стомлюваність, різні порушення серцевого ритму, блідість або синюшність шкірного покриву, збільшення в розмірах печінки (гепатомегалія), значущі зміни при проведенні діагностичного дослідження.
ускладнення
У хворих середнього і старшого віку виникають найбільш несприятливі ускладнення миокардиальной дистрофії. Вони часто полягає в практично повній невиліковність захворювання і складності усунення клінічних ознак.
У дитинстві дистрофія міокарда загрожує важкими ускладненнями. Подібне пов’язано з тим, що тіло у дитини остаточно не сформовано, а дистрофічні порушення можуть надавати нездорове вплив на інші органи і системи організму. Недостатній приплив крові до тканин серця і порушення функції міокарда негативно впливають на фізичний розвиток дитини. Якщо батьки звертаються за допомогою своєчасно, то можна уникнути будь-яких порушень або ускладнень. Але при відсутності адекватної терапії миокардиальная дистрофія у дітей може ускладнитися:
- ІХС;
- атеросклерозом;
- порушенням ритму серця;
- недостатністю серцевої діяльності.
Форми і стадії захворювання
Класифікація МКД досить обширна. У практиці лікарів постійно зустрічається дисметаболічна миокардиодистрофия, пов’язана з порушеннями обмінних процесів. Високий відсоток поширеності у МКД фізичної напруги і токсичних отруєнь. Отже, міокардіодистрофія приймає такі форми:
- Дисгормональна (вище ми писали про збої при виробленні тестостерону й естрогену).
- Анемічна (викликається дефіцитом заліза і великими кровопотерями).
- Тонзилогенна (наслідок перенесеної ангіни або хронічного тонзиліту).
- Алкогольна (характеризується зниженням пульсового тиску, пітливістю, метушливістю, тремтінням в руках, нестачею повітря).
- Фізичної напруги (зустрічається у спортсменів, які готуються до змагань).
Думати, що токсична міокардіодистрофія зустрічається лише у алкоголіків, неправильно. Так, ця недуга вражає чоловіків 20-50 років, що зловживають спиртовмісних рідинами. Але отруїтися можна і лікарськими препаратами.

Наприклад, при затяжній терапії імунодепресантами (глюкокортикостероидами, цитостатиками), прийомі антибіотиків, нестероїдних протизапальних засобів і транквілізаторів. З речовин, що зустрічаються в промисловості, найбільш небезпечні миш’як, хлороформ, чадний газ і фосфор.
Отже, МКД – це вторинне ураження серця. Крім перерахованих форм, відомий так званий «змішаний тип». Міокардіодистрофія змішаного генезу найчастіше викликається ендокринними збоями, спровокованими В-авітамінозом, голодуванням або ожирінням.
Зустрічається недуга як у дітей, так і у дорослих, а характерним симптомом даної МКД є помірна тахікардія. Лікується змішаний тип за допомогою стовбурових клітин – про це ви дізнаєтеся трохи пізніше.
стадії миокардиодистрофии
Патологія ділиться на три яскраво виражених стадії.
Перша з них – стадія компенсації. Клітини, що оточують міокард, починають розростатися – це призводить до збільшення обсягу серцевого м’яза. Виникають тиснуть серцеві болі, швидка стомлюваність і задишка.
Друга стадія – субкомпенсация. Погіршується харчування міокарда, розростається зона ураження, вогнища патології починають зливатися. Головні прояви: аритмія, задишка, набряклість ніг (відзначається пацієнтами у вечірній час). Скорочувальна здатність серця на цій стадії погіршується, що тягне за собою маленькі обсяги виштовхується крові.
Третя стадія – декомпенсація. Дисфункції серцевого м’яза і патології в будові серця стають загрозливими. Нормальний кровообіг неможливо. ознаки:

- задишка в спокої;
- кровоносну застій всередині легких;
- блідість шкіри;
- набряклість;
- порушення на кардіограмі;
- зростання печінки;
- погана працездатність;
- серйозні збої в серцевому ритмі.
Як протікає МКД у дітей
Нейроендокринні різновид МКД у дітей майже не зустрічається. Вроджена патологія найчастіше викликана неправильним харчуванням матері, рахіт, вірусними інфекціями, бактеріальними недугами, гіпервітамінозом.
Запобігти розвитку міокардіодистрофії можуть збалансоване харчування і своєчасне звернення до лікарів інфекційного відділення. Спочатку хвороба протікає в прихованій формі, але вже в ранньому віці спостерігається сплеск патологічної активності.
Що може спровокувати розвиток МКД у дитини? Зазвичай – надмірне фізичне навантаження. Відомі випадки отруєння лікарськими препаратами. Зустрічаються дисфункції нервово-вегетативної та ендокринної регуляції. Щоб своєчасно виявити проблему, зверніть увагу на астенію, задишку і високу стомлюваність.
опис
Освіта миокардиодистрофии найчастіше пов’язують з порушенням процесу обміну різних речовин, які беруть участь в утворенні енергії в м’язі серця з подальшим її перетворенням в механічну роботу органу. У важких випадках протягом МКД ускладнюється серцевою недостатністю миокардиального типу.
У типових випадках патоморфологічні МКД характеризується відсутністю запального процесу і некротичних змін в серцевому м’язі.
Незалежно від етіології, розвиток міокардіодистрофії засноване на наступних механізмах:
- Стимуляції симпатоадреналової системи, що призводить до збільшення потреби серцевого м’яза в кисні
- Порушення процесу релаксації м’язових міокардіальних волокон – призводить до зміни окислювальних процесів і зниження використання кисню з активацією протеаз
- Накопиченні вільних радикалів, що активує руйнує лізосомальних механізм
Перебіг миокардиодистрофии супроводжується наступними патологічними змінами:
- розладом іннервації серцевого м’яза;
- уповільненням процесу засвоєння кисню серцем;
- підвищенням всередині кардіоміоцитів кількість іонів кальцію;
- появою жирових клітин, поступово руйнують міокард;
- підвищенням активності ферментів, що руйнують структуру серцевих клітин;
- зменшенням кількості робочих кардіоміоцитів.
Прогресування миокардиодистрофии поділяють на три стадії (Василенко В.Х., 1989):
- Нейрофункціональних стадія, коли найчастіше визначаються ознаки розладу вегетативної нервової системи.
- Стадія обмежених змін, в якій зазначаються зміни обмінно-структурних елементів.
- Стадія серцевої недостатності метаболічного перебігу.
Важливо знати, що порушення в діяльності серця при миокардиальной дистрофії бувають оборотними. Невідкладний візит до лікарів і виконання умов призначеного лікування можуть повністю позбавити людину від серцевих розладів. Ця хвороба в основному зачіпає людей старше сорока. Але недавно лікарі відзначили тенденцію до появи цього патологічного стану у більш молодий групи населення.
дисгормональна миокардиодистрофия
04.02.2013 | Автор hitman
Міокардіодистрофія – це ураження серцевого м’яза, в основі якого лежить порушення метаболізму міокарда.
Міокардіодистрофія – це ураження серцевого м’яза, в основі якого лежить порушення метаболізму міокарда.
Причини миокардиодистрофии – ендокринні захворювання:
- тиреотоксикоз;
- гіпотеріоз;
- цукровий діабет;
- порушення функції яєчників;
- порушення всіх видів обміну речовин;
- токсичне отруєння побутовими і промисловими отрутами;
- хронічне алкогольне отруєння.
Ступінь симптомів різна – від прихованих форм, що виявляються змінами на ЕКГ, до розвитку серцевої недостатності.
При обстеженні відзначаються порушення ритму – екстрасистолії, синусова тахікардія або брадикардія. Можливі приглушеність серцевих тонів, систолічний шум на верхівці серця. На ЕКГ фіксуються ознаки дисбалансу електролітів. При декомпенсація течії виявляється зниження сегмента ST і / або інверсія зубця Т. Наявність змін дифузного характеру не пов’язано з ІХС і можуть мати зворотний розвиток при своєчасному лікуванні. В іншому випадку розвиваються глибокі морфологічні зміни, що ведуть до кардіосклерозу.
Міокардіодистрофія внаслідок тиреотоксикозу.
При тиреотоксикозі збільшується кількість тиреоїдних гормонів які порушують окислювальне фосфолірірованія, що веде до зниження АТФ і білкового дефіциту. Порушується гемодинаміка, збільшується хвилинний обсяг, збільшується швидкість кровотоку і обсяг ціркуліруемой крові. Переважає синусова тахікардія, екстрасистолія, миготлива аритмія, у важких випадках серцева недостатність по правошлуночковою типу.
Лікування полягає в призначенні тиреостатичних препаратів паралельно з бета-адреноблокаторами.
Міокардіодистрофія внаслідок гіпотиреозу.
Зменшення кількості тиреоїдних гормонів сприяє проникності судин в міокарді, що призводить до підвищеного вмісту натрію, зменшення кількості калію і набряку.
- болю в серці, ниючого характеру;
- синусова брадикардія;
- різні блокади;
- ННА ЕКГ відзначаються відповідні зміни.
- призначення тиреоїдних гормонів;
- лікування серцевої недостатності.
Дисгормональна миокардиодистрофия розвивається при гормональних порушеннях функції яєчників. Факторами порушення роботи є клімактеричний період, посткастраційний синдром, передменструальний синдром. Порушується активність естрогенів, сприятливо впливають на білковий і електролітний обмін міокарда, що регулюють симпатичної вплив на міокард. Біль в серці не припиняється після прийому нітрогліцерину, антиангінальних препаратів.
Лікування дисгормональной миокардиодистрофии направлено на усунення симптомів захворювання. Призначають бета-адреноблокатори, метаболічні препарати (панангін), лікарські засоби, що містять ерготамін, для корекції функції вегетативної нервової системи. При неефективності призначають статеві гормони.
Тонзилогенна миокардиодистрофия. В патогенезі ураження міокарда має значення порушення вегетативної регуляції серця. Виявляється частіше у пацієнтів, які страждають на хронічний тонзиліт. Частими симптомами є виражена загальна слабкість і зниження працездатності, наростаючі в другій половині доби.
Лікування спрямоване на усунення вогнища інфекції. Також призначають метаболічні препарати та засоби, які нормалізують функцію вегетативної нервової системи.
Дисметаболічна миокардиодистрофия є ураження міокарда внаслідок порушення обміну речовин різного патогенезу. При порушенні функції нирок змінюються концентрації катіонів у крові, що відбивається на роботі міокарда.
Алкогольна міокардіодистрофія. Порушується метаболізм міокарда в результаті прямого впливу етанолу та його метаболіти ацетілальдегіда на міокард, так і внаслідок впливу алкоголю на нервову систему, надниркові залози і печінку.
Характерні симптоми: болі в серці, порушення серцевого ритму, серцева недостатність. Больовий синдром в серці не пов’язаний з фізичним навантаженням, немає ефекту від нітрогліцерину. Характерні порушення психіки – збудження, метушливість, почуття нестачі повітря. Можливе підвищення артеріального тиску, тахікардія, тремор рук, гіперемія обличчя, ін’єкція склер. При розвитку декомпенсації наростають симптоми серцевої недостатності.
Лікування алкогольної міокардіодистрофії полягає в першу чергу у відмові від вживання алкоголю. У пацієнтів з малосимптомной формою іноді достатньо припинити вживання алкоголю і корекції раціону харчування для відновлення метаболізму міокарда.
Також застосовують медикаментозну терапію:
- бета-адреноблокатори;
- метаболічні препарати (панангін);
При розвитку серцевої недостатності:
- периферичні вазодилататори (еналаприл);
- діуретики.
Міокардіодистрофія внаслідок порушення білкового обміну.
Захворювання обумовлене порушенням білкового обміну і дифузним відкладенням амілоїду в міокарді, що сприяє порушенню метаболізму і атрофії скорочувального міокарда.
Спостерігаються ознаки серцевої недостатності без гіпертрофії, різні аритмії і блокади.
На ЕКГ відзначається зменшення всіх зубців.
На Ехокардіограма – симетричне потовщення стінок лівого шлуночка, гіпокінезія та зменшення систолічного потовщення міжшлуночкової перегородки, при нормальному розмірі порожнини лівого шлуночка.
При рентгеноскопії наявність зменшення пульсації контуру серця.
Обстеження на наявність амілоїдного ураження інших органів – мова, м’язи і ін.
Лабораторні дослідження крові виявляють помірне зростання альфа- 2- і гамма фракцій, збільшення ШОЕ.
Лікування спрямоване на корекцію серцевої недостатності.
Міокардіодистрофія внаслідок гемохроматоза. Гемохроматоз – порушення обміну заліза з відкладеннями його в органах. Характерна пігментація шкіри, аритмії, серцева недостатність.
Лікування. Дієта багата білком, без вмісту заліза.
Кровопускання 300-500 мл до 2 разів на тиждень, залежно від показників гемоглобіну.
Медикаментозне лікування:
Препарати – десферал, десферін по 10 мл 10% розчину в / м або в / в крапельно для очищення організму від заліза. Тривалість курсу 20-40 днів. Паралельно лікують серцеву недостатність, аритмії.
Міокардіодистрофія у дітей. Міокардіодистрофія у новонароджених є наслідком внутрішньоутробних інфекцій.
Сприяють фактори розвитку міокардіодистрофії у дітей:
- захворювання серця;
- фізичне перенапруження;
- гіпо-, авітамінози, анемії;
- часті ГРВІ, тонзиліти;
- наслідок лікування деякими лікарськими преперата: гормони та ін.
симптоми:
- біль в серці;
- нерегулярний пульс;
- аритмії.
Для діагностики застосовують:
- ЕКГ;
- Ядерно-магнітно-резонансна томографія.
Лікування. Повноцінне харчування, адекватні фізичні навантаження. Усувають причину і лікують захворювання, яке спровокувало міокардіодистрофію. Для лікування аритмій, викликаних порушенням мікроелементів калію і кальцію, використовують панангин.
Прогноз сприятливий залежить від перебігу та лікування основного захворювання.
Шановні читачі
Опис хвороби серця, методи обстеження, симптоми, препарати для лікування дані виключно в ознайомлювальних цілях і не як не можуть замінюватися консультацією з Вашим лікуючим лікарем. Ні коли не застосовуйте препарати наведені на даному сайті без попередньої консультації з вашим лікарем.
ПОТРАПЛЯННЮ НЕБЕЗПЕКИ СЕБЕ І СВОЇХ БЛИЗЬКИХ застосувати ЛІКИ БЕЗ призначенням лікаря.
САМОЛІКУВАННЯ НЕБЕЗПЕЧНО ДЛЯ ВАШОГО ЗДОРОВ’Я.
Нещодавно переглядали:
лікування
Терапія миокардиодистрофии змішаного генезу вимагає підвищеної уваги з боку лікарів, так як від результату її лікування буде залежати життя пацієнта.
Сучасні вчені в сфері медицини стверджують, що найефективніша і правильна методика лікування захворювання на сьогоднішній день це використання стовбурових клітин. Їх вводять в організм хворого, вони приєднуються до здорових клітин серця. Відновлення серцевих м’язів відбувається за рахунок виштовхування хворих клітин здоровими. Такий принцип лікування сприятливо впливає на відновлення роботи кровоносних судин, розсмоктуванню холестеринових бляшок і інших нашарувань, які блокують нормальну циркуляцію кисню.
Міокардіодистрофія симптоми і лікування
Що таке міокардіодистрофія? Причини виникнення, діагностику та методи лікування розберемо в статті доктора Мадоян М. А., кардіолога зі стажем в 18 років.
Визначення хвороби. причини захворювання
Міокардіодистрофія (МКД) – група вторинних оборотних поразок м’язового шару серця (міокарда) невоспалительной і некоронарогенной природи, які обумовлені порушенням обміну речовин в міокарді і проявляються порушенням його функцій. [1] [3] [5]
Загальні ознаки міокардіодистрофії:
- Порушений обмін речовин в тканинах серця.
- Виникає вдруге, тобто є наслідком або ускладненням інших патологій.
- Першопричиною не може бути запалення і ураження артерій серця (вони викликають інші захворювання – міокардит, ішемічну хворобу серця).
- Оборотність на початкових етапах (при усуненні причин).
- Виявляються різноманітними неспецифічними порушеннями серцевої діяльності.
Захворювання вражає різні вікові групи, але частіше зустрічається після 40 років. [2] [3] [4] [6] [7]
До миокардиодистрофии можуть приводити самі різні внутрішні і зовнішні чинники, що порушують обмін речовин і енергії в тканинах серця. [1] [3] [5] [6] [7]
Внутрішні (ендогенні) фактори – патологічні процеси в організмі, що ускладнилися міокардіодистрофією. Ендогенні фактори можна розділити на дві великі групи: серцеві і несерцевих причини виникнення МКД.
До серцевим факторів належать:
- пороки серця;
- міокардити;
- ішемічна хвороба серця (далі – ІХС);
- зміни серця внаслідок гіпертонічної хвороби;
- зміни серця внаслідок легеневої гіпертензії;
- хвороби крові (анемії);
- хвороби ендокринної системи і обміну речовин (цукровий діабет, ожиріння, голодування, подагра, порушення функцій щитовидної залози, патологічний клімакс і інші) [2] [6] [7];
- хвороби травної системи (важкі ураження печінки, підшлункової залози або кишечника);
- хвороби м’язової системи (міастенія, миотония);
- ендогенні інтоксикації (хронічна ниркова недостатність, хронічна печінкова недостатність);
- інфекції (гострі і хронічні, бактеріальні та вірусні).
Зовнішні (екзогенні) фактори – патологічні впливу на організм зовнішнього середовища і способу життя:
- вплив фізичних факторів (радіація, вібрація, екстремальні температури) [7];
- вплив хімічних чинників (хронічні та гострі отруєння хімічними елементами і сполуками, алкоголем, наркотиками, деякими лікарськими засобами);
- фізичне і психоемоційне перенапруження (хронічне і гостре). [2] [4]
симптоми миокардиодистрофии
Характеристика симптомів при міокардіодистрофії:
- неспецифічні – можуть спостерігатися і при інших захворюваннях;
- нашаровуються на симптоми захворювання (стану), що викликав МКД;
- оборотні – можуть повністю зникнути при своєчасному усуненні причини МКД;
- наростають у міру розвитку МКД.
Види симптомів при МКД:
- Болі в серці. На відміну від болів при ІХС, не пов’язані з фізичним навантаженням, не носять палить і гнітючий характер, відрізняються більшою тривалістю, не знімається (перериваються) нітратами. На відміну від болів при ураженні плеври (оболонки легень), не пов’язані з актом дихання і кашлем. На відміну від болів при ураженні хребта, не пов’язані з рухами в корпусі. Але можуть, як плевральні і хребетні болю, купироваться знеболюючими і протизапальними засобами.
- Задишка – відчуття нестачі повітря. Як і при більшості інших захворювань із задишкою, остання зазвичай наростає при навантаженні.
- Набряки. Як і при більшості інших захворювань серця, набряки частіше локалізуються на нижніх кінцівках і наростають до вечора.
- Порушення ритму серця. Можуть відзначатися напади серцебиття, неприємні відчуття перебоїв, зупинки серця, запаморочення, рідко – непритомність.
патогенез миокардиодистрофии
У патогенезі миокардиодистрофии задіяні тканини серця наступних видів:
- М’язова тканина (серцевий м’яз, міокард). Функція – нормально скорочуватися (при цьому з камер серця кров викидається) і розслаблятися (при цьому камери серця заповнюються наступною порцією крові).
- Нервова тканина (провідна система серця). Функція – генерувати нервові імпульси строго певних характеристик (місце виникнення, частота) і без затримок проводити їх до міокарда. Саме нервовий імпульс змушує серцевий м’яз скорочуватися.
При порушенні обмінних процесів (електролітного, білкового, енергетичного) порушуються і функції серцевих тканин [1] [2] [5]: м’язові клітини втрачають здатність до нормальних скорочень, нервові – до генерування і проведення нормальних імпульсів.
Причому уражається не відразу вся тканину серця. Спочатку виникають поодинокі осередки дистрофії з декількох клітин, а сусідні неушкоджені клітини намагаються заповнити втрату і підсилюють свою функцію. Потім кількість і розмір уражених вогнищ збільшуються, відбувається їх злиття, здорові ділянки втрачають здатність компенсувати погіршення роботи, з’являється розширення серцевих камер і виражене порушення функцій серця. [3]
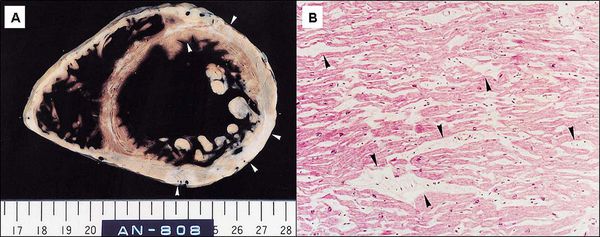
Далі при припиненні впливу причинного фактора починається повільне відновлення структури і функції клітин. [7] При триваючому впливі причинного фактора відбувається загибель клітин і їх заміщення рубцевої (сполучної) тканиною. Сполучна тканина не здатна скорочуватися і розслаблятися, генерувати і проводити імпульси, замінюватися здоровими клітинами. Процес формування сполучної тканини в серце називається кардіосклероз, на цьому етапі у хвороби вже не може бути зворотного розвитку. [3]
Класифікація та стадії розвитку міокардіодистрофії
Міокардіодистрофії класифікують за причинами виникнення, перерахованим вище, а також за швидкістю розвитку і стадіях захворювання. [1] [5]
За швидкістю розвитку міокардіодистрофії розрізняють:
- гостру форму (при масивному впливі зовнішніх і внутрішніх факторів: наприклад, при тромбоемболії легеневої артерії, гіпертонічний криз, гострому фізичному перенапруженні);
- хронічну форму (при тривалому впливі помірних за силою зовнішніх і внутрішніх факторів: наприклад, при хронічній інтоксикації, часто рецидивуючих гострих інфекціях).
За стадіями міокардіодистрофією виділяють:
- I стадію – компенсації. Оборотна. Формуються осередки дистрофії. Зміни на мікроскопічному рівні. Симптоми відсутні або мінімальні.
- II стадію – субкомпенсації. Оборотна. Вогнища дистрофії зливаються. Зміни на макроскопічному рівні, камери серця збільшуються в розмірах. Симптоми наростають.
- III стадію – декомпенсації. Необоротна. Некроз клітин з заміщенням їх сполучною тканиною – кардіосклероз. Прогресуюче порушення структури серця і наростання симптомів.
ускладнення миокардиодистрофии
- Хронічна серцева недостатність – втрата здатності серця забезпечувати організму необхідний кровотік. Виявляється наростаючими задишкою, серцебиттям, слабкістю. [3] Симптоми спочатку виникають при інтенсивних навантаженнях, потім при звичайних, потрібно все більше часу для відновлення, з’являються і посилюються набряки. Потім задишка і серцебиття з’являються при будь-яких рухах, потім і в спокої, виникають напади серцевої астми, може розвинутися набряк легенів. Добре підібране лікування здатне надовго загальмувати розвиток подій за цим сценарієм. Без лікування досить швидко настає смерть від прогресуючої серцевої недостатності.
- Порушення ритму і провідності серця – втрата здатності провідної системи серця до генерації та проведення нормальних імпульсів. Імпульси набувають патологічний характер (виникають не в тих місцях, не з тією частотою) або не можуть досягти робочого міокарда і викликати його скорочення. Діапазон порушень ритму і провідності серця надзвичайно широкий [2]: від незначних (одиночна, рідкісна екстрасистолія (передчасне скорочення серця), деякі види блокад) до жизнеугрожающих (пароксизмальні порушення ритму, миготлива аритмія, важкі блокади). Різними можуть бути і прояви: від повної відсутності симптомів до виражених серцебиття, болів в серці, непритомності. Відповідно, передбачається різне лікування – від відсутності необхідності спеціального лікування до екстреного хірургічного.
діагностика миокардиодистрофии
Завдання діагностичного процесу:
- виключення інших, більш небезпечних і незворотних захворювань серця;
- виявлення причин миокардиодистрофии;
- визначення ефективності одержуваного лікування.
В діагностиці міокардіодистрофією велике значення має грамотний розпитування і уважний огляд пацієнта. Також проводять електрокардіографію, УЗД серця, рентгенологічесское дослідження органів грудної клітини, лабораторні дослідження крові та сечі. [3] Специфічних змін результатів даних досліджень для міокардіодистрофією немає, але вони дозволяють виявити захворювання – причини міокардіодистрофією. ЕКГ і УЗД серця можуть проводити повторно для оцінки позитивної динаміки функцій серця на тлі проведеного лікування.
лікування міокардіодистрофії
Завдання лікувального процесу:
- усунення причини миокардиодистрофии;
- відновлення (поліпшення) обміну речовин в серцевих тканинах;
- усунення (зменшення) симптомів;
- профілактика і лікування ускладнень.
Своєчасність і повнота усунення причини миокардиодистрофии визначає ефективність терапії та її терміни. На етапі усунення причини лікувальний процес сильно різниться у хворих з різними причинами захворювання: [1] [2] [5] [6] [7]
- жінок з патологічним клімаксом лікують гінекологи за допомогою гормональних препаратів;
- пацієнти з хронічним тонзилітом, ускладненої міокардіодистрофією, потребують оперативного видалення мигдаликів ЛОР-лікарем;
- тиреотоксикоз, як причина миокардиодистрофии, лікується ендокринологом медикаментозно або видаленням щитовидної залози або її частини;
- анемія лікується гематологом або терапевтом, в залежності від вираженості захворювання – стаціонарно або амбулаторно;
- для лікування алкогольної міокардіодистрофії необхідно виключити вживання алкоголю, тому тут потрібна допомога нарколога.
- голодування, будучи причиною МКД, може бути усунуто за допомогою психіатра, якщо у пацієнта анорексія, і за допомогою залучення до проблеми соціальних служб, якщо у пацієнта немає можливості забезпечити собі регулярне харчування;
- важкі психоемоційні реакції, що викликали міокардіодистрофію, лікуються психотерапевтом сеансами психотерапії або медикаментозно;
- фізичне перенапруження, що викликало міокардіодистрофію, має бути терміново припинено і не повинно відновлюватися, в такому випадку поза спортом роль лікаря грає сам пацієнт, а в спорті – тренер під керівництвом лікарів спортивної медицини. [2] [4] І так далі.
Однак не всяку виявлену причину миокардиодистрофии можна усунути. Наприклад, самі захворювання (тривалі або хронічні) і токсичні препарати, що застосовуються для їх лікування, променева терапія онкологічних хворих, некупіруемие залежності і інше.
Паралельно лікування основного захворювання, що викликало міокардіодистрофію (незалежно від того, можна його усунути чи ні), всіх хворих спостерігає кардіолог, по його призначенню застосовуються види лікування, спрямовані на поліпшення обміну речовин в серцевих тканинах, зменшення симптомів і профілактику ускладнень. [3]
Немедикаментозне лікування – нормалізація способу життя і харчування, відмова від шкідливих звичок. Важливо, щоб пацієнт дотримувався певного режиму дня, повноцінно відпочивав і харчувався, обов’язково мав регулярні, адекватні саме для нього фізичні навантаження, щодня перебував на свіжому повітрі. Також дуже важливо, щоб в житті пацієнта було захопливе його справу. Немедикаментозне лікування – це зона відповідальності пацієнта. Лікар може порекомендувати, але реалізовувати повинен сам пацієнт.
Медикаментозне лікування:
- Покращують обмін речовин в серці препарати калію, вітаміни групи В, стимулятори обмінних процесів. Їх зазвичай призначають курсами 3-4 рази в рік.
- Зменшують симптоми порушень ритму препарати з антиаритмічної активністю. Порушення провідності і ритму можуть зажадати і хірургічного лікування.
- Зменшують симптоми хронічної серцевої недостатності і є засобом профілактики її розвитку такі препарати як інгібітори ангіотензинперетворюючого ферменту, β-адреноблокатори. [3]
Медикаментозне лікування – це зона відповідальності лікаря. Ні в якому разі не треба намагатися лікуватися самостійно. Кожен медикаментозний препарат (вітаміни і стимулятори обмінних процесів в тому числі) може при певних умов завдати шкоди.
Прогноз. профілактика
При I і II стадіях прогноз сприятливий. Після усунення причинного фактора функції серця можуть повністю відновитися. Тривалість періоду відновлення залежить від часу початку лікування (чим швидше розпочато адекватна терапія, тим швидше регресують патологічні зміни) і від загального стану організму (молодий вік, відсутність супутніх захворювань сприяють якнайшвидшому відновленню) і може становити від року до багатьох років. [7]
При III стадії прогноз залежить від вираженості змін і наявності ускладнень. Так як зміни в серці вже незворотні, мова йде не про відновлення нормальних параметрів серця та гарного самопочуття, а про уповільнення прогресування хронічної серцевої недостатності і порушень ритму. При III стадії необхідно довічне лікування, професійна діяльність обмежена або неможлива, а при відсутності лікування несприятливих стає і прогноз життя.
профілактика:
- здоровий спосіб життя, відмова від шкідливих звичок;
- своєчасне виявлення і адекватне лікування всіх захворювань;
- санація (профілактика) вогнищ хронічної інфекції;
- усунення шкідливої дії факторів зовнішнього середовища, регулярне медичне обстеження при роботі з професійними шкідливостями.
Джерела: https://probolezny.ru/miokardiodistrofiya/ https://probolezny.ru/miokardiodistrofiya/
причини МКД
Прогресування миокардиодистрофии може походити від різних зовнішніх факторів, а також хвороб і патологій серця.
Основними причинами появи дистрофії міокарда є:
- Збій обмінних процесів серця. Відбувається при порушеннях його харчування киснем і живильними речовинами.
Причиною тому можуть бути:
- Збій в серцевому колі кровообігу;
- Недостатнє насичення крові киснем (анемія);
- Низький показник гемоглобіну в крові, який становить до дев’яноста г / л;
- Нестача кисню, спровокований тривалим перебуванням в гірській місцевості (більше 2 годин);
- Пороки серця;
- Легеневе серце. Збільшення правих відділів серця, при високому артеріальному тиску в легеневій колі кровообігу, що прогресувало внаслідок ураження легень і легеневих судин, а також травмах грудної клітки;
- Постійно підвищений артеріальний тиск.
- Перенапруги нервової системи. Постійні, тривалі стреси, нервові напруги, депресії, нервові зриви, надмірні емоційні порушення, тягнуть до підвищених показників виробляється адреналіну, що призводить до надмірної роботі серця і швидкому його виснаження;
- Надмірні фізичні навантаження. Тривале виконання важкої фізичної роботи, зверхінтенсивний і сильні тренування спортсменів, а також фізичні навантаження після захворювань інфекційної групи, призводять до прогресування миокардиодистрофии;
- Патології травного тракту хронічного типу. Відмирання тканин печінки, панкреатит, збої всмоктування в кишечнику тягнуть до недостатнього насичення організму живильними речовинами;
- Неправильне харчування. При незбалансованому харчуванні відбувається збій електролітного балансу, який провокує нестача споживаних вітамінів, а також дотримання дієт з низьким вмістом білка і мінералів;
- Порушення синтезу гормонів. Відхилення в нормальному виробленню гормонів призводять до надмірного скорочення серцевого м’яза, що тягне до швидкого виснаження міокарда. Такі порушення відбуваються у жінок при клімаксі, у підлітків в період статевого дозрівання, а також при захворюванні на тиреотоксикоз;
- Отруєння організму токсинами. Надмірне вживання спиртних напоїв, сигарет, наркотичних засобів, тягне до пошкодження клітин серцевого м’яза і прогресуванню миокардиодистрофии. Також пошкоджувати клітини серця можуть тривалі прийоми глікозидів і отруєння промисловими отрутами;
- Порушення обміну речовин. Розлади обміну речовин у всьому організмі, також позначаються і на серце. До таких захворювань відносять: діабет, недостатність печінки і нирок, надмірний зайву вагу, подагра.
У наворожённих дітей причинами появи миокардиодистрофии можуть бути інфекції всередині утроби матері, перинатальна енцефалопатія, а також недостатнє насичення киснем плода.
Принципи лікування міокардіодистрофії
Клінічна картина патологічного стану
Симптоми миокардиодистрофии часто вказують на основне захворювання. У пацієнта спостерігаються такі ознаки:
- легка стомлюваність, млявість і слабкість;
- задишка навіть при невеликих фізичних зусиллях;
- збої у функціонуванні серця, прискорене серцебиття;
- больові відчуття в області грудей.
Якщо патологія спровокована тиреотоксикозом, то підвищується тиск, з’являються аритмія і тахікардія. Від прогресуючої аритмії у пацієнта можуть прослуховуватися специфічні шуми над легкими.
У хворого з запальним ураженням щитовидки обидві патології супроводжуються важким подихом, гіпотонією, глухими шумами, симптомами СН, зниженням частотності пульсу.
Якщо першопричина в алкогольному отруєнні, то симптоми проявляються через серцеву недостатність, тахікардію, прискорене серцебиття і збільшення його розміру.
Дисгормональна миокардиодистрофия найчастіше спостерігається у жінок п’ятдесяти років через порушення естрогенних функцій яєчників. У чоловіків ця патологія може спостерігатися при збої у виробництві тестостерону. Цей стан характеризується психологічною нестабільністю, відчуттям задухи, запамороченнями, безсонням, больовими відчуттями (може посилитися при глибоких вдихів і не має відношення до фізичних зусиль).
Дисгормональна миокардиодистрофия викликана порушенням функціонування щитовидки. При цьому спостерігаються: значне зниження процесу обміну речовин, ниючі болі серця, знижений артеріальний тиск, набряклість, озноб. Підвищена функція щитовидки супроводжується прискореним обміном речовин, що виявляється через зниження маси тіла, аритмичность, колючі болі, безсоння, нервозність, спрагу.
Дисметаболічна миокардиодистрофия відноситься до особливого виду даної аномалії і не вважається офіційним діагнозом. Вона спровокована порушенням балансу білків і вуглеводів в вживаної їжі, що тягне за собою порушення обміну речовин.
Необхідно приступити до лікування відразу після перших симптомів:
- прояв будь-якого з видів міокардіодистрофії;
- серцеві болі;
- систолічний шум над легеневою артерією;
- рідкісний пульс і гіпотонія;
- орган збільшується в розмірі;
- ознаки СН.
Чому виникає і як лікується дисметаболічна миокардиодистрофия

Дисметаболічна миокардиодистрофия виникає на тлі гормональної патології або спадкових хвороб обміну речовин, при недостатньому надходженні білків, мікроелементів і вітамінів, амілоїдозі. Під впливом цих факторів в м’язових волокнах серця порушується утворення енергії, скорочувальна функція їх слабшає. Проводиться лікування основного захворювання, і призначаються препарати для зміцнення міокарда.
Читайте в цій статті
клініка
Існують різні етапи розвитку міокардіодистрофії, відповідно до яких хвороба ділиться на три клінічні стадії:
- Перша – характеризується дискомфортними відчуттями і болем в серці, задишкою і швидкою втомою без будь-яких передумов. На цьому етапі відбувається збільшення розмірів серця (кардіомегалія).
- Друга – серцевий ритм порушений, кінцівки можуть незначно опухати. Серцевий викид зменшується, що в свою чергу негативно впливає на кровопостачання органів. При своєчасному лікуванні, розпочатому на цій стадії МКД, ще можна відновити серцеву діяльність.
- Третя – характеризується наявністю сильної задишки, навіть під час спокою. Визначається застій крові в кровоносних судинах, який проявляється сильними набряками. У хворого помітно знижується працездатність. Серце перестає забезпечувати нормальний процес кровообігу. На цьому етапі виникають незворотні зміни.
У молодих людей, при наявності в організмі достатньої кількості енергії і здоров’я, миокардиальная дистрофія може протікати без симптомів. При цьому з віком вони все-таки виявляються. Варто зазначити, що вираженість ознак і їх варіація залежить від особливостей конкретної людини.
Основними симптомами миокардиальной дистрофії є біль та інші неприємні відчуття, локалізовані в серці. Крім того, є кілька додаткових ознак:
- Переривчастий подих. Може виникнути не тільки на тлі істотного навантаження на організм, але і без видимих причин.
- Аритмія. В одних випадках серце б’ється дуже швидко, з пульсуючим віддачею в області скронь. В інших – наголошується дуже повільне серцебиття.
- Безперестанні дискомфортні відчуття в грудній клітці.
- Виражена сонливість без особливої причини.
- Зниження працездатності.
Вищевказані симптоми можуть виникати як у дорослих, так і у дітей, а також в підлітковому періоді.
Як запобігти МКД?
Щоб не допустити прогресування миокардиодистрофии необхідно дотримуватися простих правил, які вбережуть не тільки від цього захворювання, але і від безлічі інших.
До них відносять:
- Нормалізувати режим дня, виділяючи час на повноцінний сон (не менше 8 годин);
- Помірні фізичні вправи по 30 хвилин кожен день. Необхідні для якнайшвидшого відновлення міокарда. Важливо не перестаратися, щоб не пошкодити серцевий м’яз;
- Рекомендується зайнятися не важким спортом (фізкультура, плавання і т.д.), а також виділяти на піші прогулянки не менше однієї години в день;
- Уникати сильних фізичних дій;
- Підтримувати тіло в нормальній температурі. Тіло не повинне занадто охолоджуватися, або нагріватися;
- Рекомендується масаж, для поліпшення кровообігу і зняття отечностей;
- Уникати стресових ситуацій. Сильні емоційні навантаження (як позитивні, так і негативні), постійні стреси, депресії – все це впливає на деформацію міокарда, внаслідок його перенапруги;
- Позбутися від шкідливих звичок. Токсини, що поставляються зі спиртними напоями і сигаретами, дратують міокард.
Діагностика дисметаболической миокардиодистрофии
Ознаки дистрофії міокарда неспецифічні, їх можна зустріти при міокардиті, кардіосклерозі. Тому для проведення диференціальної діагностики орієнтуються на дані інструментальних методів і симптоми основного захворювання.
Основні критерії, характерні для дисметаболической дистрофіїміокарда:
- Перкусія: кордону в нормі.
- Аускультація і фонокардіографія: м’який систолічний шум, тони серця ослаблені, приглушені.
- ЕКГ: низькоамплітудні зубці, зміни шлуночковогокомплексу, аритмія, екстрасистолія.
ЕКГ при дисметаболической кардіоміопатії
- ЕхоКГ: розширення камер серця (на пізніх етапах), низька скорочувальна здатність міокарда.
- Талієвої сцинтиграфія: нерівномірне накопичення талію, осередки низького кровонаповнення.
Життя з міокардіодистрофією
Від того, наскільки людина буде здатний взяти себе в руки почати вести правильний спосіб життя, буде залежати його подальша доля і прогресування патології серця.
Правила харчування
Дієтичне харчування повинно забезпечувати достатню кількість тваринного і рослинного білка, а також вітамінів, солей калію і магнію. Для цього потрібно використовувати в меню наступні продукти харчування:
- нежирне м’ясо курки, індички, кроля, печінку;
- відварну і тушковану рибу, морепродукти;
- молоко, кефір, сир, йогурт;
- гречана і вівсяна каша;
- свіжі фрукти і ягоди, соки домашнього приготування;
- сухофрукти, мед;
- печена картопля, банани, абрикоси, горіхи;
- бобові, салати з овочів, свіжа зелень.
Приймати їжу краще невеликими порціями 4 – 5 разів на день. Способи приготування: відварювання, запікання і гасіння. Потрібно уникати жирних, смажених і гострих страв. При симптомах серцевої недостатності (задишка, тахікардія) і підвищеному тиску обмежується сіль до 3 г, і прийом рідини до 1,2 літра.
Читати також: Синусова брадикардія лікування
Для таких пацієнтів рекомендується щадний режим, з обмеженням фізичних і емоційних перевантажень. Потрібно спати вночі не менше 8 годин, вдень, в післяобідній час, тривалість відпочинку повинна становити 1 – 2 години. Якщо є ознаки декомпенсації серцевої діяльності, то призначається постільний режим. Прийом їжі, фізичні навантаження і відпочинок повинні бути за розкладом, в один і той же час кожен день.
Фізичні навантаження
При стабілізації стану призначається лікувальна гімнастика, тривалі прогулянки в середньому темпі, дихальні вправи. Корисні заняття йогою, плаванням, пілатесом, їх тривалість складає від 20 до 40 хвилин в день, періодичність – 3 – 4 рази на тиждень. Для пацієнтів з дистрофією міокарда потрібно уникати виснажливих тренувань, збільшення частоти серцевих скорочень вище 110 ударів в хвилину, підйому тяжкості (гирі, штанги), участі в змаганнях.
Про дихальної гімнастики для дітей дивіться у цьому відео:
Чи беруть в армію
Якщо у призовника виявлено миокардиодистрофия, то йому надається відстрочка від призову в армію для проведення додаткового обстеження на 3 – 6 місяців. За результатами діагностики (із застосуванням навантажувальних проб) роблять висновок про подальшу службі:
- Після фізичного навантаження порушення діяльності серця відсутні – придатний, але з незначними обмеженнями.
- Тести показують ознаки недостатності функції міокарда – зізнається непридатним до військової служби.
лікування
При захворюванні дисгормональная миокардиодистрофия лікування призначається у вигляді конкретних порад і рекомендацій щодо ведення здорового способу життя. Одну з важливих ролей у цьому відіграє рухливість:
- релаксація;
- лікувальна гімнастика (6-7 хвилин в день);
- плавання та інші види спорту, які не потребують сильного навантаження.
Щоранку необхідно приймати контрастний душ протягом 10 хвилин. Слід дотримуватися режиму харчування, виключити борошняні, копчені і жирні продукти.
У разі якщо методи ведення здорового способу життя не приносять належних результатів, лікарі переходять до медикаментозної терапії: «Беллоід», «Валеріана», «Беллатаминал». Якщо потрібно знизити збудливість нервової системи, то прописують транквілізатори, наприклад «Мебікар». Цей препарат не викликає сонливість, не впливає на зниження працездатності і не порушує координацію рухів. Добова доза доходить до трьох таблеток. Якщо «Мебікар» буде неефективний, його замінюють іншим препаратом.
лікування МКД
При хвороби миокардиодистрофия симптоми, причини і лікування відіграють провідну роль. Важливо звернутися до лікаря при появі перших ознак. У цьому випадку з’являється шанс на швидке одужання.
Кардіолог зможе вирішити ряд проблем, що виникли:
- виявити причину захворювання;
- своєчасно поставити діагноз;
- призначити адекватну терапію.
Подібного роду лікування слід проводити в стаціонарі під наглядом медичних фахівців.
При зверненні за допомогою кардіолог в першу чергу зніме свідчення на електрокардіограмі (ЕКГ), зробить УЗД серця і дасть поради щодо коригування звичного способу життя. Обов’язково вводиться збалансоване харчування для відновлення нормальної роботи обміну речовин, а також виключається будь-яка фізична робота. Як правило, при захворюванні міокардіодистрофією постільний режим не рекомендується.
Далі лікар проводить дослідження аналізів на виявлення інфекційних вогнищ, які викликали міокардіодистрофію. При виявленні таких проводиться їх санація.
Також показана медикаментозна терапія. Дуже часто лікарі призначають таблетки, які відновлюють метаболізм в міокарді: «Мексикор» і «Триметазидин». Вони надають антигіпоксичний і цитопротекторний ефект. Препарати прописують курсовим прийомом до двох місяців по 1 таблетці 3 рази на день.
Для нормалізації ЕКГ і підвищення рівня калію в організмі беруть «Аспаркам» чи «Панангин» по 1 таблетці 3 рази на добу.
Для заспокоєння нервової системи іноді призначають нейролептики і транквілізатори, наприклад «сонопакс», «Коаксил».
Важливо знати, що будь-які препарати безпосередньо перед їх застосуванням повинні бути узгоджені з лікарем. Необхідно точно дотримуватися рекомендовану дозу і правила прийому таблеток.

Класифікація МКД
Класифікація хвороби миокардиодистрофия – що це таке? Це власне види по етіологічним характеристикам захворювання миокардиодистрофия. Класифікація представлена наступними формами МКД:
- алергічні;
- змішаного генезу;
- складного генезу;
- гіперфункціогенние;
- нейровегетативні;
- гормональні (ендокринні хвороби та вікової дисгормоноз);
- спадкові захворювання;
- дисметаболічні (анемія, дистрофія, авітаміноз);
- інтоксикаційні (отруєння, інфекційні захворювання, алкоголь, куріння, наркоманія).
- аліментарні;
- радіаційні;
- закриті травми грудної клітини.
«Мілдронатний» ефект
Цікавий факт: з 1 числа 2019 року мельдоній – активний діючий елемент «Мілдронат», будучи виявленим в крові спортсменів, призведе до дискваліфікації. Подібне вже сталося з відомою тенісисткою Марією Шараповою, довгий час використовувала препарат. Спортсменка не підозрювала, що мельдоній з недавніх пір знаходиться під забороною.
Це недороге, але корисне ліки прирівнювалося до серцевих вітамінів, воно широко застосовувалося в професійному спорті, щоб зміцнити серце і адаптувати його до тренувань підвищеної інтенсивності. Препарат був винайдений в 1980-роках в наукових латвійських лабораторіях. З тих пір його повсюдно використовували при лікуванні кардіологічних захворювань. Його дія полягає у відновленні пошкоджених структур кардіоміоцитів внаслідок кисневого голодування. Але тепер «мілдронатний» ефект визнаний допінг стимуляцією, а сам препарат внесений в список речовин, заборонених для спортсменів.
профілактика появи
Для запобігання розвитку дистрофії міокарда потрібно проводити своєчасне і повне лікування гормональних порушень, вогнищ запалення в організмі, повністю відмовитися від куріння і спиртних напоїв, підтримувати достатній рівень фізичної активності відповідно до віку і тренованістю.
Для дітей шкільного віку контролюють розумові та емоційні навантаження, час, проведений за комп’ютером, дотримання правил харчування.
У дорослих пацієнтів рекомендується в професійній діяльності обмежувати контакт з токсичними речовинами, електромагнітними полями, опроміненням і вібрацією.
Хороший ефект дає кліматотерапія та санаторно-курортне лікування. У домашніх умовах призначають контрастний душ, хвойні, сольові (морська сіль, Бішофіт) або трав’яні ванни, сеанси ручного або апаратного масажу. Профілактичні курси медикаментозної терапії для зміцнення серцевого м’яза призначають не менше 2 – 3 разів на рік.
Таким чином, можна зробити висновок про те, що слабкість серцевого м’яза при дисгормональной мікардіодістрофіі може бути серйозним ускладненням, якщо вчасно не звернутися за медичною допомогою. Прогноз сприятливий при дотриманні рекомендацій по лікуванню, режиму дня, харчування та дозованого фізичного навантаження. Потрібно відмовитися від шкідливих звичок для успіху терапії.
Прискорене, нерегулярне серцебиття при клімаксі зустрічається досить часто. Додатково може стрибати тиск, серце стукати частіше вночі. Якщо ситуація не критична, то замість препаратів проводиться лікування народними засобами.
Діагноз дисметаболічна миокардиодистрофия може почути кожен. Генез її чітко встановлений лікарями. Якщо лікування розпочато вчасно, то процес буде звернемо.
Розвиватися гіпертрофія міокарда може непомітно, стадії і ознаки спочатку неявні. Механізм розвитку гіпертрофії лівого шлуночка і передсердь відомий, їх видів виділяють концентричну, ексцентричну. Які ЕКГ-ознаки і лікування в цьому випадку?
Існують гормони серця. Вони впливають на роботу органу – посилює, що сповільнює. Це можуть бути гормони надниркових залоз, щитовидної залози і інші.
Через захворювань, в результаті кисневого голодування, а також через низку інших чинників може розвинутися жирова дистрофія міокарда. Причинами, чому виникає захворювання, стає також знемога органу. Результати паренхиматозной жирової дистрофії без лікування несприятливі.
Міокардіодистрофія, або дистрофічні зміни в міокарді, може бути пов’язана з неправильним способом життя, порушеннями в роботі. Можуть бути виявлені дифузно, обменно-, помірні зміни при проведенні ЕКГ. Для початку лікування передбачає прийом вітамінів.
Розпізнати інфаркт міокарда на ЕКГ буває непросто в силу того, що різні стадії мають різні ознаки та варіанти стрибків зубців. Наприклад, гостра і найгостріша стадія в перші години може бути непомітна. Свої особливості має і локалізація, інфаркт на ЕКГ трансмуральний, q, передній, задній, перенесений, великовогнищевий, бічний відрізняється.
Досить неприємним явищем вважається виявлення кардіоміопатії вагітних. Вона буває дилатационная, дисгормональная і т.д. Складність стану змушує лікарів в деяких випадках піти на раннє розродження.
Основна класифікація миокардиодистрофии включає кілька видів: змішаного, складного генезу, первинна або вторинна. Причини, які її спровокували, важливі для діагностики та лікування.
діагностика захворювання
Для того щоб точно встановити діагноз «миокардиодистрофия», призначити лікування, потрібно складне і ретельне складання анамнезу, проходження лабораторно-інструментального обстеження. Це дуже важлива процедура, щоб виключити допущення помилки. Попередньо виявляються всі серцеві патології. Отже, діагностичні заходи включають наступні етапи обстеження:
- Спочатку проводиться пальпація, серцева аускультація для того, щоб визначити серцеві кордону, виявити серцеві ритмічні розлади, тони в серцевої верхівці, шуми і так далі.
- Рентген грудної клітини, серця допомагає визначити розміри серця, ступінь його збільшення, пульсацію шлуночків. ЕКГ, велоергометрія застосовуються для виявлення коронарної недостатності, ішемічної хвороби. Також ЕКГ покаже зміни в міокарді, який саме вид аритмії присутній.
- УЗД, ехокардіограма – для виявлення клапанних вад.
- Фармакологічні проби – для сприйнятливості препаратів і підтвердження діагнозу.
- Лабораторні аналізи – для визначення причин, що сприяють виникненню міокардіодистрофії.
- Гормональні аналізи гіпофіза, на гормони яєчників, наднирників, щитовидної залози.
Також проводиться аналіз біопсії серця, але робиться він, коли захворювання вже на 2-3 стадії розвитку. І це далеко не все. Пацієнту необхідно пам’ятати, що від лікаря нічого не можна приховувати, навіть якщо захворювання було спровоковано алкогольною чи наркотичною залежністю. Без правильного анамнезу підібрати правильний комплекс лікування неможливо.
Міокардіодистрофія змішаного генезу
Під міокардіодистрофією розуміється незапальне ураження серцевого м’яза (в основі лежать дегенеративні зміни), яке проявляється в порушенні її метаболізму. Вчені поділяють три види даного захворювання:
Безпосередньо при виникненні захворювання спостерігаються зниження скорочувальних функцій міокарда, зміна біохімічного складу і порушення основних функцій м’язових волокон.
Не варто нехтувати даним захворюванням, адже дуже часто воно призводить в кінцевому підсумку навіть до інвалідності.
Міокардіодистрофія змішаного генезу робить сильний вплив на саме серцевий м’яз, а точніше з часом деформує її. Як наслідок, шлуночкова тканину розтягується і стає дещо в’ялою, а перегородки з плином часу стоншуються. Істотно знижуються і загальні показники, а саме ритм, фракція викиду і загальна провідність. Щоб уникнути розвитку даного захворювання рекомендується постійно проходити різного роду обстеження в профілактичних цілях.
Міокардіодистрофія змішаного генезу. причини
Як відомо, під міокардіодистрофією розуміється вторинне ураження серця, і саме тому при постановці самого діагнозу важливо вказувати основні захворювання. В першу чергу, за словами фахівців, до основних причин появи миокардиодистрофии змішаного генезу зараховують на рушення в ендокринній системі і відповідно в обміні речовин (ожиріння, голодування, В-авітаміноз, тиреотоксикоз), як у дітей, так і у дорослих. Також рання поява анемії особливо у дітей в майбутньому може стати підставою для розвитку даного захворювання. Крім того, до поширених причин появи миокардиодистрофии фахівці відносять наступні: часті фізичні навантаження без правильної підготовки, інфекції (тонзиліт), гострі і хронічні захворювання, хвороби, що носять системний характер. Подальша діагностика сприяє виявленню справжніх причин появи і подальшого розвитку даного захворювання.
Міокардіодистрофія змішаного генезу. симптоми
Вважається, що симптоми миокардиодистрофии змішаного генезу дуже часто маскуються під виглядом основного захворювання. У хворих відзначається підвищена стомлюваність, в деяких випадках задишка (особливо при фізичних вправах), помірна тахікардія.
За словами фахівців, при прогресуючому перебігу миокардиодистрофии змішаного генезу, як правило, розвивається серцева недостатність, нерідко виникають порушення і збої серцевого ритму. Зміни ЕКГ найчастіше незначні, проявляються головним чином у зниженні або інверсії зубців Т. Диференціальний діагноз проводиться при хронічній ішемічній хворобі серця, кардіоміопатії і міокардиту.
Міокардіодистрофія змішаного генезу. лікування
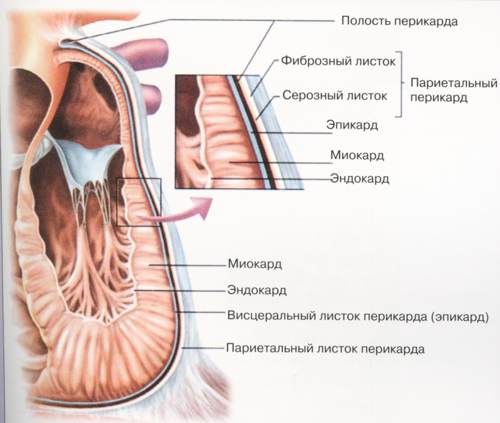
Безумовно, питання як лікувати міокардіодистрофію змішаного генезу досі залишається одвічним. Дійсно дане захворювання вимагає уважного підходу і ефективного лікування, так як саме від нього залежить подальше життя пацієнта. На сьогоднішній момент найпопулярнішим і дієвим методом для лікування даного захворювання визнається лікування за допомогою стовбурових клітин. Як працює цей метод?
По-перше, завдяки залученню стовбурових клітин у серця знову з’являється можливість самостійно скорочуватися в правильному ритмі. Практично всі вчені сходяться в єдиній думці, що на сьогоднішній день стовбурові клітини є єдино правильним лікуванням. Взагалі лікування стовбуровими клітинами даного захворювання здійснюється в три етапи. Спочатку фахівці роблять забір стовбурових клітин з організму пацієнти. На другому етапі працюють переважно біологи. Вони займаються тим, що серед всіх клітин вибирають самі життєздатні і здорові, а потім культивують відібраний матеріал до обсягу в 200 000 000 клітин. Деяка частина культивованих клітин проходити диференціювання в клітини серця. На заключному етапі за два рази лікарі вводять стовбурові клітини в ваш організм. Безпосереднє лікування стовбуровими клітинами починається після їх введення в організм людини. Там вони прикріплюються до інших здоровим клітинам в області серця. Саме відновлення м’язи відбувається завдяки заміщенню хворих клітин на здорові. Приблизно через дев’ять місяців можна діагностувати повну регенерацію головною м’язи в організмі людини.
Лікування міокардіодистрофії змішаного генезу за допомогою стовбурових клітин істотно покращує загальний стан кров’яних судин. Відбувається розсмоктування холестеринових бляшок і різного роду нашарувань, які в свою чергу перешкоджають правильному кровотоку і циркулювання кисню. Тканина самих судин стає кілька еластичнішою і одночасно міцніше.
Одним словом, можна сказати, що лікування міокардіодистрофії змішаного генезу за допомогою стовбурових клітин на сьогоднішній момент є єдино правильним рішенням на шляху до сильного і здорового серця.
провокуючі фактори
Виділяють дві основні причини розвитку захворювання. Перша пов’язана з серцевими недугами і включає міокардити і кардіоміопатії. Також спровокувати порушення харчування головною м’язи людського організму можуть такі патологічні стани як:
- хронічне легеневе серце;
- зниження рівня гемоглобіну нижче 90-80 г / л (анемія);
- проблеми з коронарним кровообігом;
- підвищений артеріальний тиск;
- вроджені та набуті серцеві вади.
Друга група не має безпосереднього відношення до серця, впливаючи на його стан опосередковано – це викликає безліч дискусій серед лікарів щодо точної етіології захворювання. До цієї групи належать:
- тривалі стреси, депресивний стан і неврози, при яких підвищується вироблення адреналіну і на серце лягає надмірне навантаження;
- надмірна фізична активність – це характерно в основному для професійних спортсменів;
- хвороби шлунково-кишкового тракту в хронічній фазі (панкреатит, синдром мальабсорбції, цироз) – при таких патологіях організм недоотримує вітамінів і мікроелементів, необхідних для нормального функціонування всіх органів і систем;
- дієти і авітаміноз, що призводять до порушення електролітного балансу;
- гормональні збої, такі як хвороба Кушинга, клімакс, тиреотоксикоз – через надлишок вироблюваних гормонів частішає серцебиття і зменшується енергетичний резерв міокарда;
- метаболічні розлади (цукровий діабет, надмірна маса тіла, подагра, печінкова і ниркова недостатність) – надають загальний негативний ефект на стан організму;
- надлишок токсинів, які проникають в кров через сигарети, спиртні напої, наркотики, а також при прийомі деяких медикаментів.
Виявлення пошкоджень у новонароджених може бути пов’язано з інфекціями внутрішньоутробного періоду, кисневим голодуванням плоду або розвитком перинатальної енцефалопатії.
Для призначення терапії лікаря необхідно встановити фактор, що спровокував розвиток міокардіодистрофії. Спочатку лікування направлено саме на усунення цього фактора для запобігання розвитку патології.
Комплекс заходів та засобів для виявлення патології
Якщо у хворого розвинувся сечокам’яної діатез (МКД) нирок, йому необхідно звернутися в медичний заклад. Лікар опитає хворого і проведе огляд. При сечокислий діатез виявляється запалення суглобів, задишка. Ще хворий буде скаржитися на появу високої температури, безсоння, зміни настрою.
- загальні аналізи сечі і крові;
- біохімія крові;
- добове дослідження складу сечі;
- УЗД нирок і сечового міхура;
- вимір рівня pH сечі.
Міокардіодистрофія змішаного генезу
Міокардіодистрофія складного генезу
Опубліковано 16 липня, 2014
Міокардіодистрофія складного генезу належить до захворювань серцевого м’яза, є однією з різновидів загального поняття миокардиодистрофии. Це захворювання носить не запальний характер. Основною причиною миокардиодистрофии складного генезу називають порушення метаболічних процесів в серце під впливом зовнішніх чинників, не пов’язаних з роботою серця. Дане поняття про миокардиодистрофии дуже заплутане і незрозуміле для багатьох пацієнтів, тому спробуємо більш широко розглянути причини захворювання, методи профілактики і лікування міокардіодистрофії. Головне питання при такому діагнозі, це, звичайно, причини, які викликали виникнення миокардиодистрофии. Серед таких причин виділяють інтоксикації організму, які викликані надмірним вживанням алкоголю, палінням, наркотиками, порушення обміну речовин і збої в роботі ендокринної системи. Міокардіодистрофія може бути викликана отруєннями або прогресуючим цукровим діабетом, авітамінозом, фізичними перевантаженнями, інфекційними вірусами.
Міокардіодистрофія складного генезу – симптоми
Основні зовнішні прояви міокардіодистрофії можуть протікати як звичайне захворювання серця. Тому і симптоми нерідко виявляються так само. У пацієнтів з міокардіодистрофією спостерігається високий рівень стомлюваності, задишка при фізичному навантаженні, іноді присутній тахікардія. Якщо організм отруєний алкоголем або отрутами, то тахікардія при міокардіодистрофії складного генезу дуже виразно виражена, присутні сильні серцеві болі, тиск пульсовий і систолічний сильно підвищений, в деяких випадках може мати місце серцева недостатність.
Лікування міокардіодистрофії проводитися за допомогою усунення основної патологічної причини, яка викликає це захворювання. По частині медицини для лікування міокардіодистрофії призначають спеціальні препарати, які сприятимуть нормалізації обміну речовин в міокарді. До таких медичних засобів відносяться кокарбоксилаза, неробол, полівітаміни, метандростенолон, оротат калію. Однак не тільки ліки допомагають усунути розвиток такого патологічного процесу, як міокардіодистрофія. Лікування буде проходити успішно, якщо пацієнт буде дотримуватися режиму праці та відпочинку, не буде сильно перенапружуватися в плані фізичних навантажень, харчуватися раціонально і при цьому відрегулювати обмін речовин в своєму організмі і привести його в норму, санувати вогнище хронічного інфікування. При правильному проведенні терапії міокардіодистрофії складного генезу успішний результат гарантований.
Опубліковано в категорії: Кардіологія Мітки: генез. лікування. міокардістрофія складного генезу. складний генез
Народна медицина
Що стосується методів народної медицини, їх рекомендується використовувати як додатковий засіб для зміцнення серцевого м’яза і після консультації лікаря. Нижче наведені приклади перевірених лікарських зборів.
Збір № 1
Склад: золотарник, валеріановий корінь, калинова кора, кореневище пустирника.
Як готувати:
- взяти всіх інгредієнтів порівну;
- подрібнити;
- змішати;
- варити із застосуванням водяної бані 10-15 хвилин;
- дати постояти протягом однієї години;
- процідити.
Як застосовувати: одна столова ложка незадовго до їжі, кількість прийомів – 3-4 рази на добу.
Збір № 2
Склад: лаванда (суцвіття), запашна рута, горицвіт, бобрівник, розмариновий лист.
Як готувати:
- довести до подрібненого стану;
- використовувати по кілька столових ложок кожного компонента для отримання однорідної суміші;
- взяти 1 ст. л. збору на 300 мл води (вона повинна закипіти);
- варити зілля на водяній бані протягом 15 хв .;
- остудити, настояти 30-40 хв.
Як застосовувати: проціджений і віджатий напій п’ють по одній склянці перед кожним прийомом їжі.
Салат для серця. Приготувати кашку з цибулі і яблук за допомогою терки. Взяти інгредієнти в рівних частках. Вживаючи тричі на добу можна допомогти відновленню обміну речовин в кардіоміоцитах.
Пророщені зерна для лікування різних видів міокардіодистрофії
Пол склянки пшеничних зерен залити водою. Дочекатися появи паростків. Коли вони виростуть до 1-2 мм, промити зерна, перетерти їх. Сюди ж додати мед (1 ст. Л.), Родзинки, чорнослив. Заправити блюдо рослинним маслом. Їсти корисну суміш потрібно вранці до їжі щодня. Лікувати захворювання таким способом треба до повного усунення серцевих порушень.
Якщо захворювання застали в початковій стадії, досить переглянути спосіб життя, нормалізувати харчування, усунути нервові перевантаження, позбутися шкідливих звичок. З метою профілактики прогресування МКД корисно відвідати лікувальний курорт або пройти курс оздоровчих заходів в санаторії, що спеціалізується по кардіологічним захворюванням.
Як правильно харчуватися?
Для нормалізації обмінних процесів організму, він повинен отримувати збалансоване і правильне харчування, з достатньою кількістю поживних речовин і вітамінів.
За основу харчування слід взяти такі правила:
- Подвоїти вживання вітамінів, для нормалізації обмінних процесів;
- Прибрати з харчування калорійні продукти, сильно смажене, солоне і фастфуд;
- Підтримувати водний баланс, використовуючи не менше півтора літрів чистої питної води в день;
- Не вживати сіль в кількості більше трьох грам.

Прибрати з харчування калорійні продукти
Рекомендується включити в раціон такі продукти:
- Кефіри, йогурти, молоко, сир і т.д .;
- Нежирне м’ясо (курка, індичка), а також нежирна риба, запечені, або приготовані на пару;
- яйця;
- Всі види круп;
- Супи на будь-якому бульйоні;
- Банани, абрикоси, курага і все що багате калієм;
- Свіжі овочі та фрукти;
- Бобові, арахіс, морква, броколі, шпинат і т.д.
Також паралельно слід виключити з раціону:
- Міцно заварений чай, кава і все, що містить кофеїн;
- Сильно наварені бульйони;
- Жирне м’ясо і рибу;
- Сильно солоні, смажені, гострі, пряні страви.
Дотримання правильної дієти в рази прискорить одужання.
Чи потрібна госпіталізація для лікування?
Як правило, госпіталізувати хворих з діагнозом миокардиодистрофия зовсім не обов’язково. Курс лікарської терапії пацієнт цілком може проходити самостійно в домашніх умовах. Лікар призначає необхідні препарати і контролює процес лікування. Виняток становлять запущені форми захворювання. У таких випадках людина відчуває характерні симптоми:
- утруднене дихання в спокійному стані;
- розвиток тяжких порушень серцевого ритму;
- перманентна набряклість в області кінцівок.
Всі ці ознаки свідчать про розвивається серцевої недостатності. Зміни міокарда при цьому набувають незворотного характеру, тому лікувальний процес для хворого з таким діагнозом повинен бути організований в стаціонарі.
наслідки
Наслідки при прогресуванні миокардиодистрофии залежать від захворювання, яке спровокувало її. Так, як стінки міокарда стають тоншими, а серцеві скорочення менше, то це тягне до збою живлення тканин і органів організму, а також призводить до застою крові, в окремих ділянках організму.
Можуть спостерігатися запаморочення, непритомність, також недостатнє насичення тканин спричинить до їх кисневого голодування, яке при своєму тривалому розвитку призведе до відмирання тканин.
Якщо відмирають тканини органів, то це спричинить до найсерйозніших ускладнень, інвалідності та навіть смерті.
Також, при швидкому зношуванні серцевого м’яза, може статися зупинка серця з несподіваним смертельним результатом.
Що потрібно обстежити
Проводиться кардіологом, зазвичай в амбулаторних умовах, якщо пацієнт не в критичному стані.
Оскільки походження процесу вкрай заплутане, потрібне залучення цілого консиліуму лікарів, кожен виключає власну групу патологій.
Перелік основних заходів:
- Усне опитування, збір анамнезу.
- Вимірювання артеріального тиску, частоти серцевих скорочень.
- Аускультація. Вислуховування звуку.
- Добове моніторування з використанням автоматичного тонометра програмованого типу. Реєструє ті ж показники протягом 24 годин. Можливо неодноразове призначення.
- Електрокардіографія. Дослідження функціональних особливостей м’язового органу.
- Ехокардіографія. Ультразвукова методика візуалізації тканин.
- МРТ (в спірних випадках).
- Коронографія. Для оцінки швидкості і характеру кровотоку, а значить якості харчування серця.
Додатково призначаються: загальний аналіз крові, біохімія, гормональні методики, оцінка неврологічного статусу, електроенцефалографія, УЗД черевної порожнини і в міру необхідності навантажувальні тести, сцинтиграфія (радіоізотопне дослідження).
Перелік коригується з урахуванням потреб раціональної діагностики.
Етіологія миокардиодистрофии дисгормонального генезу
Порушений синтез гормонів може вплинути на серцевий м’яз в будь-якому віці, але найбільш критичними періодами для цього є перехідні стани: підлітковий і клімактеричний. У цей час відбуваються різкі коливання рівня естрогенів, прогестерону і тестостерону, через що в клітинах міокарда порушуються білковий, вуглеводний і жировий види обмінних процесів, а м’язові волокна збільшуються в розмірах, їх рухові функції знижуються.
Ендокринна система
Крім статевих гормонів, на роботу серця впливають наднирники і щитовидна залоза. При підвищеній або зниженій функції цих органів слабшає діяльність серця. До типових змін при цій патології відносяться:
- збільшення камер серця, за рахунок чого воно стає схожим на кулю;
- потовщення серцевого м’яза (компенсаторна гіпертрофія);
- відкладення жиру під зовнішньою оболонкою;
- заміщення міокарда сполучною тканиною.
До захворювань, які можуть привести до дистрофії міокарда, відносяться: клімакс, хвороби яєчок і яєчників, гіпо- та гіпертиреоз, синдром Кушинга, цукровий діабет.
симптоми захворювання
Перші симптоми дистрофії міокарда виявляються або різко, або вони ледь помітні. Це можуть бути:
- сильні болі в районі серця, що віддають під лопатку або в руку;
- сильний біль, що не проходить після прийняття «Нітрогліцерину»;
- перебої в ритмі серця;
- тахікардія;
- задишка;
- фізичне нездужання;
- запаморочення;
- нестача кисню;
- напади задухи;
- нудота;
- набряки;
- темні кола під очима;
- блідий колір шкіри;
- порушення частоти пульсу;
- втрата свідомості;
- психічні розлади.
Для дистрофіїміокарда характерні симптоми, деякі яскраво виражені, а деякі нагадують фізичне перевантаження і навіть харчові отруєння. При зверненні до кардіолога обстеження покаже, що серце сильно збільшено, в ньому визначаються шуми.
діагностика
Як було зазначено вище, міокардіодистрофія в деяких випадках протікає без симптомів. Це сприяє тому, що клінічно складно запідозрити МКД, тому на ранніх стадіях тільки ретельна діагностика допоможе визначити дистрофічні ураження міокарда. Не всі інструментальні дослідження здатні виявити початкові порушення в роботі серця, але передові технології дозволяють це зробити.
Діагностика миокардиальной дистрофії проводиться за допомогою
- Електрокардіографії. Цей спосіб діагностики дає можливість визначати навіть незначні зміни в роботі серця.
- Велоергометрії. Дозволяє за допомогою фізичного навантаження спровокувати приховані форми аритмії і зафіксувати їх за допомогою ЕКГ.
- Рентгенографії. Робиться рентгенівський знімок легенів, на яких видно патологічні процеси, а також контури серця, за якими визначаються приблизні розміри органа.
- Фонокардіографії. Дозволяє виявити шуми в серці різної інтенсивності і спрямованості.
- Магнітно-резонансної томографії серця. Дослідження дозволяє визначити патологічні утворення на кшталт пухлини, гіпертрофії та інше.
- Клінічного аналізу крові.
Іноді робиться клінічний аналіз сечі. Це дослідження не має нічого спільного з роботою серця, але при визначенні за допомогою аналізу проблем з нирками може бути визначена серцева недостатність.
Як діагностується МКД
Діагностика починається з об’єктивного обстеження області серця. Мета лікаря – виявити приглушення серцевих тонів, нерегулярність пульсу, систолічний шум і ослаблення на верхівці першого тону. Крім того, проводиться ряд інструментальних досліджень. Ось вони:
- ЕКГ (відслідковуються зменшення зубців, сплощення Т-зубця, нерегулярні серцеві скорочення);
- Ехокардіографія (виявляє набряклість міокарда, розширення серцевих порожнин, дисфункцію скорочувальної здатності, порушення діастолічної / систолічною функцій, зниження рухової активності);
- Допплер-ехокардіографія (визначає ознаки серцевих патологій, зміни обсягу і швидкості циркуляції крові, заміряє тиск всередині судин і серцевих камер);
- рентгеноскопія (фіксує лівобічний зростання серця, наявність застійних процесів всередині легких, зниження серцевої пульсації);
- Ядерна МРТ (вказує на збільшення серцевих камер, несиметричні потовщення серцевих стінок і дифузні ураження міокарда).
Читати також: Синусова брадикардія армія
Доктора часто обмежуються неінвазивними дослідженнями, але в сумнівних ситуаціях можуть призначити біопсію. Беруться і фармакологічні проби. Калій хлорид вводиться в тіло пацієнта, потім включається апарат ЕКГ.
Недуга діагностується в разі, якщо через годину в роботі серця, як і раніше спостерігаються аномалії.
симптоми
Кардіодістрофія супроводжується характерними симптомами:
- Труднощі з диханням.
Виражаються у вигляді задишки. Слабкі скоротливі руху міокарда призводять до недостатнього кровопостачання і дефіциту кисню. Відділ довгастого мозку, що відповідає за дихальну функцію, вирішує цю проблему прискореним ритмом дихання, при цьому виникає дискомфорт в області рудної клітки.
- Порушення ритмічності скорочень.
Дисметаболічна миокардиодистрофия супроводжується ураженням каналів проходження натрію і калію. Ці елементи сприяють правильній роботі провідних шляхів. Коли вони пошкоджені, синоатріальний центр погано справляється зі своїми функціями, задає спотворений серцевий ритм. Решта ділянок провідної системи відповідно неадекватно поширюють хвилю збудження до передсердь і шлуночків, що провокує нескоординовану роботу камер. Можливі види порушень ритму: тахікардія, миготлива аритмія, екстрасистолія, блокада різних ділянок міокарда.
- Погіршення циркуляції крові.
Кровообіг порушується внаслідок прогресуючої серцевої недостатності. В результаті найвіддаленіші частини тіла реагують появою набряків.
- Больовий синдром.
Неправильно протікають обмінні реакції сприяють накопиченню продуктів розпаду і молочної кислоти. Названі елементи впливають на нервові рецептори, людина відчуває біль, яка виходить з верхнього відділу серця. Хворобливі відчуття довго не проходять, їх неможливо усунути «Нітрогліцерин». Синдром виникає навіть за відсутності фізичної активності.
- Наявність шумів при прослуховуванні.
Мляві скорочення міокарда виявляються приглушеними тонами серця, появою шумів. Їх видають розтягнуті шлуночкові камери, а також мітральний клапан, стулки якого не замикаються повністю, допускаючи витік крові назад в сторону лівого передсердя.
- Збільшення розмірів серця.
Відбувається це через розтягнутості серцевих камер і ущільнення м’язового шару.
