Надниркових залоз: що це таке, причини, симптоми і лікування у жінок і чоловіків
Надниркових залоз (НН, недостатність кори надниркових залоз, гіпокортицизм) – ендокринне захворювання, яке викликане слабкою виробленням гормонів кори надниркових залоз при пошкодженнях або порушеннях роботи гіпоталамуса і гіпофізарної регуляції.
Наднирники є парними залози, регулюють обмін речовин, впливає на більшу частину органів і їх процеси, тим самим дозволяють справлятися зі стресом. Функціональні властивості практично однакові як для жінок, так і для чоловіків.
Хвороба діагностується досить швидко і просто і прихованих ознак практично не має. Може протікати в гострій і хронічній формі.
Класифікація надниркової недостатності
Первинний тип
Первинна хронічна недостатність надниркових залоз за своєю характеристикою спочатку вражає самі наднирники. Цей різновид захворювання відноситься до найбільш поширених видів надниркової недостатності. За статистикою зустрічається 90% з усіх випадків такого захворювання.
Вторинна і третинна форми
Що ж стосується вторинної і третинної хронічної надниркової недостатності, то для них характерна гостра нестача секреції АКТГ або ж кортиколиберина, який виділяється гіпоталамо-гіпофізно системою. Все це може стати причиною порушення або повної втрати своїх робочих здібностей кори надниркових залоз.
У медичній практиці, в залежності від швидкості розвитку симптомів хвороби, лікарі поділяють ще гостру і хронічну надпочечниковую недостатність.
Симптоми гіпофункції надниркових залоз
При недостатності гормонів наднирників в людському організмі розвиваються важкі патологічні стани, зумовлені порушенням обмінних процесів:
Захворювання надниркових залоз у чоловіків і їх симптоми
- нестача альдостерону виражається в порушенні водно-сольового і електролітного обмінів (втрати натрію і накопичення калію), що призводить до дефіциту рідини в організмі і робить негативний вплив на травну, серцеву і судинну системи;
- дефіцит кортизолу призводить до порушення процесів засвоєння вуглеводів і Глік-генезу (біохімічної реакції перетворення глюкози в глікоген), зниження адаптаційних реакцій людського організму.
Саме тому перші клінічні симптоми захворювання з’являються на тлі різних стресових фізіологічних процесів – різних інфекцій, травм, загострень інших патологічних станів.
Причини надниркової недостатності
Причинами первинної тривалої надниркової недостатності лікарі називають такі хвороби і фактори:
- ВІЛ-інфекція, сифіліс, грибкові інфекції, туберкульоз, метастази різних пухлин;
- аутоімунне руйнування кори надниркових залоз, що може спричинити за собою поразку і збої інших залоз ендокринної системи;
- ятрогенні фактори – терапія антикоагулянтами, що може спровокувати крововилив з двох сторін в наднирники;
- оперативне втручання з видалення надниркових залоз через хворобу Іценко-Кушинга;
- вживання блокаторів стероїдогенезу в надниркових залозах (хлодитан, спіронолактон, аміноглутетимід).
Фундаментальною причиною первинної хронічної недостатності надниркових залоз в першу чергу є аутоімунний адреаналін. Дослідження такого виду недуги показало, що в крові хворих були виявлені антитіла до різних складових кори надниркових залоз. При недостатності надниркових залоз ці антитіла вражають головні ферменти – стероидогенез і 21-гідроксилази. Локалізуючись в ендоплазматичної мережі клітин надниркової кори, даний фрагмент провокує реакцію перетворення 17- гидроксипрогестерона в 11-дезоксікортізол в пучковій зоні, що забезпечує синтез кортизолу і реакцію трансформації прогестерону в 11-дезоксикортикостерон в клубочкової зоні, це забезпечує синтез альдостерону.
У 60-80% пацієнтів з первинною хронічною недостатністю надниркових залоз спостерігається виявлення антитіл до 21-гідроксилази. Від тривалості перебігу самої хвороби буде залежати вміст антитіл в крові.
Лікарі часто поєднують первинну хронічну недостатність з різними іншими аутоімунними ендокринними відхиленнями. У медицині це називають аутоімунний полігландулярна синдром (АПГС). Кваліфікують такі різновиди аутоімунного полігландулярного синдрому:
- АПГС І типу – це захворювання зустрічається нечасто, воно характеризується аутоімунним типом успадкування і виражається слизисто-шкірним кандидозом (це в дитячому віці), але на більш пізніх етапах проявляється недостатність надниркових залоз;
- АПГС ІІ типу – хвороба, яка спостерігається переважно у дорослих, частіше у жінок.
Основною причиною первинної хронічної надниркової недостатності приблизно століття тому був туберкульоз. У наші ж дні, коли про це захворювання знають медики практично всі і лікують навіть найважчі його форми, є тільки 7-8% випадків, в яких причиною надниркової недостатності є туберкульоз.
Причиною первинної надниркової недостатності може стати таке родове (генетичне) захворювання як адренолейкодистрофія. Це захворювання вражає надпочечниковую кору і біла речовина нервової системи. Хвороба проявляється рідко, лише в 1 випадку з 20000 народжених дітей. Часто зустрічається різновид цього захворювання – це церебральна форма, вона важко протікає і проявляється тільки в більш старшому віці (6-12 років).
Досить рідкісним захворюванням, що тягне за собою хронічну недостатність надниркових залоз, можна назвати метастатичні ураження надниркових залоз. Найчастіше це метастази крупноклітинних ліфом і бронхогенною раку легкого, що провокують недостатність надниркових залоз.
Найрідкіснішою причиною проблем з залозами є грибкова інфекція. Серед них виділяють такі: паракокцідомікоз, кокцідомікоз, бластомікоз.
Головними формами надниркової недостатності є вторинна і третинна хронічна недостатність. Типові порушення вторинної надниркової недостатності виникають однаково в наслідок недовиробітку АКГТ гіпофізом і порушення форми ніжки гіпофіза. Вторинна хронічна недостатність надниркових залоз з’являється і при досить масивних процесах при турецькому сідлі (це можуть бути різні пухлини і кісти в селлярной області), і при оперативної гіпо- фізектоміі, і при опроміненні гіпоталамо-гіпофізарної області.
стадії
Виділяються 3 основні стадії виникнення даного захворювання:
- Хвороба Аддісона (первинного вигляду), факторами розвитку якої є зниження роботи імунної системи, туберкульоз, вірус імунодефіциту людини, венеричне захворювання і грибкові віруси. Внаслідок ослаблення імунітету шар кори надниркових залоз відторгається;
- Вторинна надниркова недостатність розвивається при пухлинах головного мозку, після оперування або травмах голови, рясних кровотечах. Викликати може і тривала терапія глюкокортикоїдами;
- Третинний вид проявляється в зв’язку з опроміненням, операціями, інтоксикацією і анорексії нервового типу.
Наднирники одні з органів, які найбільш забезпечуються кров’ю в організмі, а також щитовидна залоза. З цієї причини при порушенні виконуваних завдань кори надниркових залоз виникає метастазу, при наявності онкології в легких.
Симптоми надниркової недостатності
Симптоми надниркової недостатності можуть проявлятися на різних стадіях в різному вигляді.
Так, первинна хронічна недостатність не проявляється раптово і швидко, вона характеризується:
- повільним наростанням пігментації шкіри;
- частою стомлюваністю (навіть при найменших фізичних навантаженнях);
- втратою апетиту, а як наслідок – втрати маси тіла.
Головні симптоми при такому недугу – це м’язова і загальна слабкість, болі і ломота в тілі.
-
- М’язова і загальна недостатність може виникати на перших стадіях періодично під час будь-яких стресів і депресії. Вона може пропадати після відпочинку (наприклад, після нічного сну), але потім повертатися знову, може перерости в постійний симптом – астенія. При такому результаті часто розвивається і психічна астенізація. Саме збій в електролітному і вуглеводному обмінах призводять до таких несприятливих фіналів.
- Вираженим симптомом надниркової недостатності буде також гіперпігментація слизових оболонок і шкіри. Інтенсивні симптоми хвороби є наслідком давності терміну захворювання. Для початку змінити колір і потемніти можуть ті частини тіла, які знаходяться постійно у відкритому вигляді і найбільш часто піддаються сонячному впливу, наприклад, руки, обличчя, шия.
На долонях можуть виділятися гіперпігментние плями, які помітно виступають із загального колірного рівня рук, а також потемніти можуть місця найбільшого тертя одягом. Не завжди можна виявити гиперпигментацию слизових оболонок ясен, губ, м’якого, а також твердого неба.
-
- Часто виявляються у пацієнтів і вітіліго (безпігментні плями), все це відбувається на тлі гіперпігментації. За розмірами вони можуть варіюватися від самих дрібних і до найбільших, їх контури можуть бути неправильної форми.
Вітіліго можна виявити тільки у хворих з постійною недостатністю надниркових залоз. Одним з ранніх ознак захворювання також може стати тривале збереження засмаги після інсоляції.
- Розлади шлунково-кишкового характеру, що супроводжуються втратою апетиту, блювотними рефлексами, нудотою – ці симптоми можуть виникати при ранніх стадіях, поступово продовжуючи наростати. Досить рідко буває розлад травлення. Причиною такого роду симптомів може бути мале виробництво пепсину і соляної кислоти, а також гіперсекреція хлориду в область кишечника. Організм поступово втрачає натрій – це відбувається внаслідок діареї і блювоти, як результат – гостра надниркова недостатність гарантована. Лікарями вже помічено, що при такому результаті, пацієнти часто вимагають солону їжу.
- Постійною ознакою стає втрата у вазі, що може варіювати від помірного (4-6 кг) до значного (15-30 кг), особливо коли людина довгий час страждав від надмірної ваги.
- У пацієнтів з хронічною надниркової недостатністю часто можуть проявлятися гіпоглікемічністану. Такі випадки приходять раптово і натщесерце, і після трапези (особливо після їжі, багатої на вуглеводи) по закінченню 2-3 годин. Супроводжують такого роду нападів слабкість, пітливість.
- Одним із симптомів надниркової недостатності може стати також гіпотонія, часто виявляється вже на перших порах захворювання. Через це можуть виникнути непритомність і запаморочення. Причиною даного симптому стане зменшення натрію в організмі людини, а також спадання обсягу плазми.
Що являють собою наднирники?
Особливі ендокринні залози, що виконують важливу роль в підтримці стабільності всіх біологічних систем людського організму (гомеостазу), називаються залозами. Дані органи складаються з коркового (зовнішнього) і мозкового (внутрішнього) шарів, кожен з яких секретує певні біологічно активні речовини.
Корковаречовина виробляє близько 30 видів гормонів, які поділяють на три групи:
- Статеві, що впливають на статевий розвиток і репродуктивні функції – естрогени (жіночі) і андрогени (чоловічі).
- Глюкокортикоїдні, які пригнічують розвиток запальних реакцій і роблять вплив на вуглеводний обмін – кортизон і кортизол.
- Мінералокортикоїдні, що регулюють водно-сольовий обмін – кортикостерон, альдостерон, дезоксикортикостерону.
Мозкова речовина надниркових залоз продукує катехоламіни – медіатори (посередники) нервової системи:
- адреналін,
- норадреналін.
Гормони надниркових залоз виконують такі важливі функції:
- нормалізація артеріального тиску;
- захист людського організму від стресових ситуацій;
- забезпечення водно-сольового рівноваги;
- вплив на імунні клітини.
При недостатності функціональної діяльності надниркових залоз в організмі людини розвиваються серйозні патології, які необхідно своєчасно діагностувати і раціонально лікувати.
Діагностика надниркової недостатності
Перш ніж поставити той чи інший діагноз, пацієнту потрібно пройти певний ряд обстежень та аналізів. Але є одне але”. Хворих, які мають явно виражені симптоми гострої (кризової) надниркової недостатності, слід негайно почати лікувати, навіть не чекаючи результатів аналізів. Тягнути час в такому випадку ні при яких обставинах не можна, адже на кону стоїть життя людини. При можливості і при наявному часу можна досить швидко зробити тест стимуляції АКТГ, але є випадки, коли все обстеження потрібно перенести до заходу основних симптомів.
У хворого при випадковій пробі виявляється найчастіше малий вміст в плазмі кортизолу. Навіть якщо рівень кортизолу буде в межах норми – це занадто мало для пацієнта з кризом надниркової недостатністю.
Методи діагностування.
Початковими діями виявлення патології вважається призначення ультразвукового дослідження (УЗД). Таке обстеження повинно показати наступні походження хвороби:
- наявність туберкульозної інфекції та перевищення норм солей кальцію, говорить про те, що причиною порушення недостатності є туберкульоз;
- виявлення аутоантитіла до антигену 21-гідроксилази є причиною постановки діагнозу про аутоімунному прояві гипокортицизма.
Наступними стадіями обстежень є діагностика на магнітно-резонансної томографії (МРТ) та комп’ютерної томографії (КТ). При вторинної стадії проводять ті ж процедури, включаючи і МРТ головного мозку.
Якщо лікар сумнівається в результатах діагностики, може провести тест на стимуляцію, у вигляді введення гормонів виробляються гіпофізом і гіпоталамусом. Тим самим дозволить з’ясувати зміст біологічно активного гормону в крові, його ще називають «стресовий гормон» (кортизол).
Обов’язковою для здачі є загальний аналіз крові. Який покаже концентрацію іона натрію, високий вміст калію, збільшення кількості лімфоцитів, зменшене або збільшене число еозинофілів, знижений рівень лейкоцитів.
Ускладнення надниркової недостатності
Ускладнення супроводжуються прогресуванням гострої надниркової недостатності, ще відомої як криз. При такому результаті часто спостерігається у пацієнта зменшення глюкокортикоїдів (гормонів кори надниркових залоз). Відбутися такого роду погіршення може при недостатніх дозах гормонів або ж повній відсутності лікування захворювання. Медики кваліфікують такі симптоми кризу надниркової недостатності:
- шлунково-кишкові симптоми і загострення;
- серцево-судинні симптоми;
- нервово-психічна форма.
Дуже важливо вчасно звернутися до лікаря при виявленні таких симптомів, адже якщо пацієнта терміново не госпіталізувати і не провести потрібне лікування надниркової недостатності, то є всі шанси для летального результату хворого.
прогноз
Усунення симптомів і ефективне швидке лікування проходить досить важко, і внаслідок може привести до летального результату. У випадку з хронічною стадією невідкладна допомога не буде потрібно, так як така форма дуже рідко призводить до смерті, досить своєчасно звернутися в клініку, для докладного аналізу і подальшого призначення лікування.
При пухлинах надниркових залоз можливе сприятливе прогнозування, виходячи з видалення доброякісної пухлини. Вже через 1-2 місяці відзначається відновлення АТ, приходять в норму процеси обміну речовин.
При наявності злоякісних пухлин хороший прогноз дати важко, все залежить від терміну, як звернення в лікарню, так і від процесу лікування.
Точний прогноз навряд чи зможе дати хоч один фахівець, так як це залежить від безлічі факторів. Своєчасне звернення і лікування за призначенням призведе до поліпшення стану. Ігнорування надниркової недостатності природно рано чи пізно призведе до летального результату.
Лікування надниркової недостатності
Сам же вибір методу лікування надниркової недостатності обумовлюється такими цілями:
- заміна гормональної недостатності;
- повне усунення причини хвороби.
Лікування хронічної надниркової недостатності та усунення причини цього захворювання можна проводити медикаментозним шляхом, за допомогою променевого випромінювання і хірургічного втручання.
Варто врахувати, що при первинній хронічній недостатності надниркових залоз вживають глюкокортікоїдниє (преднізолон, гідрокортизон), а також мінералокортикоїдні препарати (флудрокортизон). При вторинної вживають тільки глюкокортікоїдниє.
Дозування медикаментів залежить від ступеня тяжкості захворювання пацієнта, а також від самопочуття.
Позитивний вплив терапії провокує явне поліпшення самопочуття пацієнта. Після того, як стан хворого стабілізується, варто продовжувати підтримуючу терапію.
Прояви первинної недостатності наднирників
На початку патологічного процесу у пацієнтів спостерігається:
- зниження емоційності і працездатності;
- порушення апетиту;
- пристрасть до солоної їжі;
- схуднення, пов’язане з дефіцитом в організмі поживних речовин;
- порушення з боку травного тракту – нудота, аж до блювоти, діарея, що змінюються запором;
- інтенсивне забарвлення шкірних і слизових покривів.
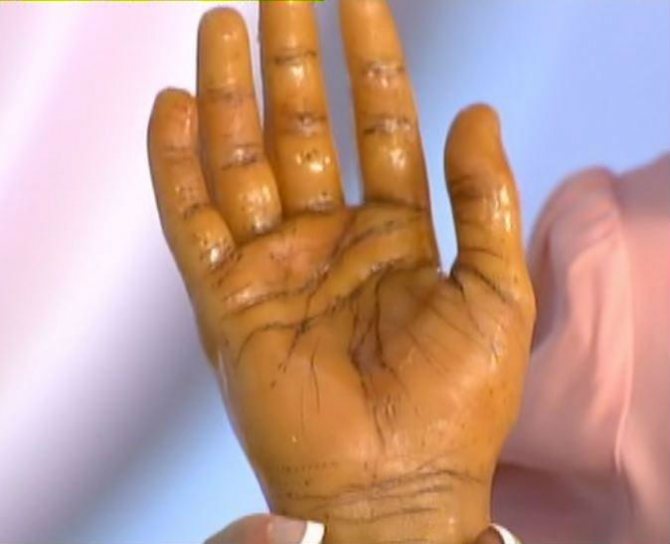
Найбільш вираженим ознакою недостатності функції кори надниркових залоз є надмірне фарбування шкірних покривів долонь, потемніння складок шкіри і місць тертя одягом
Посилення пігментації шкіри пов’язано з таким явищем, як дефіцит кортизолу, який провокує підвищення синтезу гормону гіпоталамуса – АКТГ (адренокортикотропного гормону). Його надлишок підсилює вироблення пептидного гормону, що регулює функцію пігментних клітин. Виразність інтенсивності пігментації залежить від рівня вмісту в крові меланоцітостімулірующего гормону. В першу чергу у таких пацієнтів спостерігається стійкий сонячну засмагу на руках, обличчі, шиї і видимих ділянках слизових губ, ясен, щік. Відтінок гіперпігментації може нагадувати бронзовий колір, саме тому синдром Аддісона був названий «бронзової хворобою».
З розвитком недуги хворі скаржаться на:
- гипотензию – зниження кров’яного тиску;
- тахікардію – збільшення частоти серцевих скорочень;
- гіпоглікемію – зниження рівня вмісту в крові глюкози;
- порушення функціональної діяльності нирок – почастішання нічних сечовипускань;
- зниження пам’яті, уваги;
- астенія (слабкість) – нервово-психічну слабкість;
- депресію;
- випадання волосся в зонах лобка і пахвових западин.
Прогноз і профілактика надниркової недостатності
Загальнопоширених первинної хронічної недостатності надниркових залоз варіюється від сорока і до ста випадків на рік на один мільйон чоловік. Вік пацієнтів в середньому становить від 20 до 50 років, але найбільш частіше зустрічається недостатність у хворих у віці від 30 до 40 років.
Люди симптомами надниркової недостатності без лікування не зможуть нормально себе почувати і вести звичайний спосіб життя. А при своєчасному і правильному лікуванні можуть жити абсолютно нормально з такою ж тривалість і якість життя, необхідно лише правильно підібрати дозу кортикостероїдів. Прогноз надниркової недостатності буде дуже сприятливим, якщо замісна терапія проводилася кваліфіковано, а головне вчасно. Прогноз може погіршитися, якщо присутні розвиваються супутні аутоімунні захворювання. Відносно прогнозування при адренолейкодистрофії – то результат поганий, формується швидким прогресуванням хвороби, перш за все в нервовій системі, а не недостатністю надниркових залоз.
Що стосується профілактики надниркової недостатності, то спеціальної такої терапії немає в медицині. Якщо ж таке захворювання є сімейним (вродженим), то можлива медико-генетична консультація. Перш за все важливо своєчасно розпізнати недугу. Подальший розвиток перших ознак гострого гипокортицизма, а також кризу з легкістю запобігає у пацієнтів з надниркової недостатністю при операційних втручаннях, пологах або протягом вагітності. У таких випадках з метою запобігання захворювання призначаються препарати Докса і глікокортикоїди.
Жінка під час виношування дитини повинна уникати шкідливого впливу алкоголю, тютюнових виробів, що стане прекрасною профілактикою вродженого недорозвинення наднирників, а в подальшому надниркової недостатності.
Альтернативні методи лікування в домашніх умовах

Починати користуватися народними засобами можна тільки при поставленому діагнозі. Використання трав і зборів вважається досить ефективними способами, але робити це варто тільки з свідчення лікаря, не самостійно, так як це небезпечно для життя.
Основним завданням для лікування травами служить відновлення гормонального фону, як на придушення, так і на підняття рівня. Кількість, різновид і способи застосування призначає лікар. Для лікування розладів органів надниркових залоз радять приймати такі настої:
- Хвощ – сприяє виробленню гормону, очищає організм від токсичних речовин, сприяє функціонуванню водного сольового балансу. Акуратно приймати людям із захворюваннями кров’яних систем;
- Герань – містить молекули радію, сприяє виробленню гормонів;
- Листи смородини і вітамін C – мають профілактичні властивості, застерігають імунну систему від різного роду хвороб;
- Череда – сприяє збагаченню мінеральними речовинами, відновлює ШКТ, стимулює наднирники.
Існують трав’яні настої, які слід приймати суворо за інструкцією і тільки під наглядом фахівця, до таких народних засобів відносяться корінь солодки. Володіє властивостями блокування руйнування гормону.
Також, кропива забезпечує хороший обмін речовин і відновлює функції надниркових залоз, збільшує кількість еритроцитів у крові, знижує цукор, а листя шовковиці знімають запалення в нирках.
Дієта і заборонені продукти для прийому при хворобі
При синдромі недостатності надниркових залоз не варто вживати їжу з великим вмістом цукру, так як він може спровокувати викид інсуліну, що є великою проблемою для організму.
Продукти, які варто обмежити, а краще взагалі виключити з раціону: чіпси, майонез, ковбасні вироби, кава, локшину швидкого приготування, алкогольні, газовані і енергетичні напої і сіль. Варто також уважно стежити за складом продуктів, щоб вони не містили шкідливі добавки та барвники.
Перевагу варто віддавати фруктам і овочам, особливо з настанням сезону продажів, так як в них міститься багато корисних вітамінів, які потрібні організму.
Для нормалізації стану протягом дня слід виконувати такі приписи:
- хороший сніданок запорука нормального рівня цукру в крові, приймати їжу можна тільки до 8 годин;
- через годину після сніданку потрібен легкий перекус, також це стосується часу до полудня і обіду;
- обідати слід до 3-х годин дня;
- вечеряти маленькими легкими порціями до 6 годин, важка і ситна їжа вживається днем;
Вітамінний комплекс, рекомендований при патології який варто приймати: вітаміни групи B5, С, Омега 3, 6, 9, магній, пантетін, L – Тирозин.
Діагностика захворювань наднирників у жінок
Для того щоб вивчити структуру надниркових залоз, застосовують для діагностики у жінок УЗД, комп’ютерну томографію та МРТ.
Якщо виявлені зміни, то для уточнення діагнозу рекомендують:
- селективну артерио- і венографію – ведення контрасту в судини надниркових залоз;
- допплеровское сканування – вивчення кровотоку в залозах;
- сцинтиграфию – внутрішньовенна ін’єкція радиофармпрепарата з подальшим скануванням;
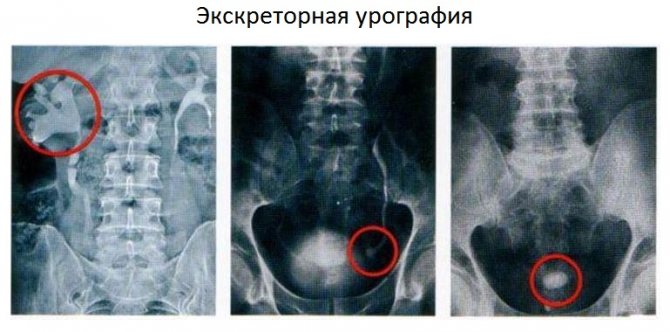
- екскреторну урографію – дослідження роботи нирок з йодвмістким контрастною речовиною.
В обов’язковому порядку потрібно визначення вмісту кортизолу, естрадіолу, тестостерону, альдостерону і катехоламінів, калію. Для уточнення рівня порушення гормонального балансу проводять стимулюючі проби.
Причини розвитку синдрому
Первинний гіпокортицизм виникає в більшості випадків через аутоімунного запалення. Клітини кори піддаються агресії з боку захисних сил організму. Поступово більша частина тканини руйнується і перестає виконувати свою функцію. Причини аутоімунного ураження наднирників вивчені недостатньо.
Первинний гіпокортицизм
Що це таке? При первинному Гіпокортицизм в разі деструкції понад 90% кори двох наднирників розвивається недолік альдостерону і кортизолу. Недолік альдостерону призводить до втрати натрію, затримці калію і прогресуючого зневоднення.
Зменшення кортизолу є причиною зриву адаптивних здібностей організму, уповільнення глюконеогенезу і вироблення глікогену, за механізмом зворотного зв’язку відбувається збільшення синтезу адренокортикотропного гормону. Протеолиз адренокортикотропного гомону характеризується підвищеним утворенням меланоцітстімулірующего гормону і, як наслідок, гіперпігментацією шкіри і слизових оболонок.
Інші причини:
- туберкульоз (при ураженні 90-100% обсягу залозистої тканини);
- обмінні порушення (гемахроматоз, амілоїдоз, саркоїдоз);
- крововилив або ішемія;
- онкологічна пухлина;
- метастази раку іншої локалізації в обидва наднирника;
- наслідки опромінення радіацією;
- наслідки хірургічного втручання на надниркових залозах.
вторинний гіпокортицизм
Вторинний гіпокортицизм характеризується недоліком адренокортикотропного гормону з подальшим формуванням дефіциту кортизолу. Причини (руйнування або відсутність клітин, які секретують АКТГ):
- Пухлини селлярной і параселлярной області (аденоми гіпофіза, краніофарингіома, менінгіома, гліома, мукоцелє);
- Ішемія гіпофіза:
- післяпологова (синдром Шихана),
- системні захворювання (скроневий артеріїт, серповидно-клітинна анемія).
- Крововилив в гіпофіз;
- Ятрогенна (після опромінення гіпофіза, хірургічного втручання);
- Синдром «порожнього» турецького сідла;
- Аутоімунний лімфоцитарний гіпофізит;
- Внутрішньочерепна аневризма внутрішньої сонної артерії;
- Тромбоз кавернозного синуса;
- Інфекційні захворювання (туберкульоз, сифіліс, малярія, менінгіт);
- Інфільтративні поразки (гемохроматоз, гістіоцитоз X);
- Метаболічні порушення (хронічна ниркова недостатність);
- Идиопатические або генетичні (недостатня продукція ACTH, синтез аномальних форм АКТГ).
профілактика проблеми
Профілактика включає ряд заходів, що зменшують негативний вплив захворювання на якість життя пацієнта:
- нормалізація режиму сну і неспання;
- ведення оптимального розпорядку дня;
- регулярне заняття фізичними вправами;
- щоденні прогулянки на свіжому повітрі;
- заняття медитацією і йогою для запобігання депресії і зняття стресу;
- виключення фізичних, розумових, емоційних перенапруг;
- здорове харчування;
- відмова від шкідливих звичок (алкоголь, тютюн, наркотичні речовини);
- виключення з раціону жирної, солоної, гострої, пряної, копченої їжі.
Ці дії в комплексі дають відмінний результат.
Причини хронічного прояви хвороби
Факторами, при яких виникає первинний гіпокортицизм, можуть бути:
- інфекційні захворювання;
- розлади імунітету;
- пухлини кори надниркових залоз;
- метастази онкологічних новоутворень;
- під час тривалого прийому гормональних засобів.
Вторинна форма недуги розвивається при порушеннях в роботі головного мозку. Причинами вторинного гипокортицизма бувають:
- новоутворення в гіпофізі;
- травмування голови;
- оперативне втручання в зоні головного мозку;
- лікування радіоактивними променями;
- сильне наркотичне чи алкогольне сп’яніння;
- гіпопітуїтаризм.
Більш ніж у половині випадків причини, за якими виникає первинний гіпокортицизм, не діагностуються. Найчастіше дана патологія проявляється у осіб жіночої статі і нерідко у підлітків.
Під особливий контроль беруться всі випадки захворювання у дітей.
часті хвороби
Захворювання надниркових залоз частіше зустрічаються у жінок. Імовірно, це пов’язано з природною циклічністю і корінними гормональними перебудовами під час вагітності та лактації.
Патології в цих залозах можуть призводити до їх секреторною гіпофункції або гіперфункції.
Зміни по типу гіперфункції часто вказують на пухлинні процеси в різних зонах залози. Це можуть бути:
- феохромоцитома, що вражає мозковий шар;
- глюкокортікостерома, локалізована в пучковій зоні;
- кортикоестрома або Андростерома, що розвиваються в сітчастої зоні;
- альдостерома, пухлина клубочкової зони.
У пухлинний процес може залучатися кілька зон одночасно, такі новоутворення називають змішаними. Причини розвитку пухлин надниркових залоз поки не з’ясовані.
Гіперфункція також розвивається при гіперплазії кори надниркових залоз, хвороби Іценко-Кушинга, що виникає внаслідок порушення функцій гіпоталамо-гіпофізарної системи.
Доброякісні пухлини в більшості випадків не є гормонально активними і можуть розвиватися невизначено довго, ніяк не впливаючи на самопочуття жінки.
Як розпізнати хворобу Іценко-Кушинга, розповість програма «Жити здорово!»:
На які захворювання вказує підвищений вільний тестостерон у жінок? Запитаємо у доктора! Про те, як лікувати підвищений кортизол у жінок, читайте на поточній сторінці.
Якщо ви хочете дізнатися, на що впливає підвищений пролактин у жінок, прочитайте нашу публікацію.
Симптоми вторинного дефіциту функції надниркових залоз
Для клінічної картини вторинного гипокортицизма характерна відсутність ознак, пов’язаних зі зниженням рівня вмісту альдостерону:
- диспепсичних розладів;
- гіпотензії;
- гіперпігментації.
У пацієнтів відзначається наявність неспецифічних симптомів – загальної слабкості, зниження маси тіла. На перший план виступають напади зниження концентрації глюкози в крові, які виникають через короткий час після їжі. Гіпоглікемія проявляється:
- різкою слабкістю;
- запамороченням;
- ознобом;
- головним болем;
- пітливістю;
- почастішанням пульсу;
- • почуттям голоду;
- блідістю шкіри;
- порушенням координації рухів.
Детально про природу хвороби
Надниркованедостатність – це захворювання, яке може мати різну природу походження, але підсумок його виникнення завжди призводить до дисфункції кори надниркових залоз. Організм хворого починає відчувати гострий дефіцит таких гормонів:
- кортикостерон;
- альдостерон;
- кортизол.
Всі вони підтримують стабільність обміну речовин, розщеплення білків, трансформацію вуглеводів в харчову енергію. Зниження рівня зазначених гормонів призводить до виникнення синдрому водно-електролітного дисбалансу крові, що загрожує важкими наслідками для всіх органів і систем людського організму. Якщо хворий своєчасно не отримує медикаментозне лікування у вигляді замісної терапії препаратами, створеними на основі синтетичних гормонів зазначеної групи, то у нього розвивається хронічна надниркова недостатність.
Людина страждає від фізичної слабкості, знижується життєва активність, сповільнюється перебіг обмінних процесів. Організм знаходиться в стані постійного стресу. Втрачається природна здатність адаптації до агресивних умов навколишнього середовища. Виникає ризик розвитку інфекційних і аутоіммунних захворювань, що супроводжуються періодичними нападами сплутаність свідомості, спазмом кровоносних судин, онімінням кінцівок і втратою тонусу м’язів. Так проявляється криз, який спровокувала хронічна недостатність кори надниркових залоз.
Лікування гострої форми
Необхідна термінова госпіталізація. Терапія аддісоніческій криз включає гідрокортизон (Солу КОРТЕФ) спочатку струминно внутрішньовенно, а потім підключають крапельницю з препаратом. Після того, як систолічний тиск підвищилася до 100 мм рт. ст. починають внутрішньом’язовіін’єкції, поступово збільшують між ними проміжки і переводять хворого на таблетки Кортінеффу. Рідше одночасно застосовують Докса.
На додаток до цих основних засобів хворим рекомендується інфузія розчину хлориду натрію або глюкози до 2 літрів, Поліглюкіну, рясне пиття і достатнє надходження кухонної солі після припинення блювоти.
особливості харчування
Дієта при надниркової недостатності відіграє важливу роль.
Корекція раціону проводиться відповідно до таких принципів:
- Норма калорійності страв повинна бути збільшена на 25%.
- Потрібно, щоб в організм надходила достатня кількість білків тваринного походження. Для цього в меню постійно повинні бути присутніми риба і м’ясо.
- Рекомендується віддавати перевагу легкозасвоюваній вуглеводної їжі. Для поповнення рівня жирів необхідно регулярно включати в меню вершкове масло.
- Кількість кухонної солі можна залишити колишнім. До мінімуму необхідно знизити споживання чорносливу, абрикос, інжиру, родзинок і виключити з раціону банани і печена картопля. Це пояснюється необхідністю обмеження надходження в організм солей калію.
- Забороняється вживати смажену їжу. Подібні страви містять токсичні сполуки, що створюють додаткове навантаження на внутрішні органи.
- У меню щодня повинні бути присутніми свіжовичавлені соки, ягоди і фрукти.
Нерідко на тлі надниркової недостатності у пацієнтів розвивається виразка шлунка і дванадцятипалої кишки. При наявності даної патології лікарем здійснюється коригування дієти.

висновок

Таким чином, недостатність надниркових залоз є серйозну патологію, при якій потрібна допомога кваліфікованого фахівця.
Вона супроводжується загальними та місцевими симптомами у вигляді слабкості, шлунково-кишкових розладів, головного болю. Причин виникнення цієї хвороби – безліч, вона може бути як вродженою, так і набутою.
Варіант лікування тільки один, і він полягає в прийомі синтетичних гормонів. Якщо спостерігатися у лікаря і своєчасно реагувати на зміни, можна домогтися гарного результату.
Важливу роль в процесі терапії грають профілактичні заходи, які запобігають прогресування недуги.
Якщо медичний спеціаліст буде своєчасно призначена адекватна терапія замісного характеру, то прогноз є вкрай сприятливим. Важливе значення має комплекс профілактичних заходів.
дієта
При недостатності функцій надниркових залоз прописується спеціальна дієта. В її основі лежать такі принципи:
- збільшення в раціоні харчування білкової їжі;
- підвищення калорійності харчування;
- використання продуктів, насичених вітамінами В і С;
- збагачення раціону солоною їжею.
Рекомендуються в великій кількості відварені овочі і морська риба.
Цікаво!
Застосування спеціального препарату Санасол, сприяє насиченню організму калієм і хлоридом натрію. При його використанні є протипоказання у вигляді ниркової недостатності.
© 2020 Все про здоров’я
