Тимофєєв 1-3 том / том 3 / 26. КІСТИ М’ЯКИХ ТКАНИН / 26.5. НАБУТІ КІСТИ М’ЯКИХ ТКАНИН
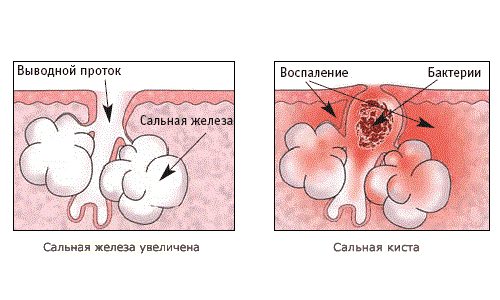
Кіста, що утворюється на обличчі, є доброякісною підшкірної пухлиною, яка не становить серйозної загрози для організму людини, хоча й має досить не естетичний вигляд. Передбачити розвиток на обличчі кісти неможливо, за рахунок цього вона може розвинутися у будь-якої людини. При виявленні такої патології немає необхідності панікувати, адже вона може протягом усього життя мати бессимптомную форму. Однак при цьому не варто також відмовлятися і від її лікування. Справа в тому, що в деяких випадках, таку освіту може призвести до запалення знаходяться поруч тканин. Щоб позбутися від кісти, необхідно грамотно підібрати лікування.
Причини появи на статевих губах і в піхві
Чому виникають жировики:
- Якщо шкіра жирна, сальні залози здатні виділяти багато шкірного сала, а це призводить до закупорки.
- При підвищеному потовиділенні протоки сальних залоз має здатність забиватися.
- При гормональних порушеннях. Гормони впливають на метаболізм шкірного секрету, шкіра статевих губ стає сальної.
- При зайвому вживанні солоної, солодкої, жирної їжі.
- Від шкідливих звичок, алкоголізму.
- Через відсутність особистої гігієни.
- При порушенні в організмі обміну речовин, при цукровому діабеті.
- Несприятливі умови навколишнього середовища.
- Через генетичної схильності.
- Якщо травмовано сальні залози під час депіляції.
симптоматика
Новоутворена на шиї кіста подчелюстная або, наприклад, кіста м’яких тканин, довгі роки можуть протікати безсимптомно. Лише розростання тканин пухлини провокує появу наступних симптомів:
- Больові відчуття при дотику до утворення;
- Утруднення при русі шиї;
- Місцева гіперемія (почервоніння) шкірних покривів;
- Порушення чутливості ділянок особи при здавленні нервових волокон;
- Неможливість самостійно тримати голову (актуально для немовлят).
При прогресуванні процесу нагноєння клінічна картина доповнюється такими симптомами, як:
- Набряклість на тлі місцевої гіперемії;
- Підвищення температури тіла до субфебрильних показників (до 38 ° С);
- Хворобливість в місці утворення, що підсилюється при пальпації;
- Прорив гнійного вмісту;
- Млявість і запаморочення.
Наявність перерахованих вище клінічних ознак служить показанням до звернення за лікарською консультацією. Запальний процес становить небезпеку для здоров’я людини, так як здатний спровокувати розвиток таких серйозних патологій, як абсцесу і флегмони.
Симптоми і як відрізнити від інших утворень в інтимній зоні
При формуванні не спостерігається явних симптомів.
Температура не підвищується, що не з’являється свербіж. Дрібні жировики, практично непомітні.
Виявити патологію на ранньому етапі зможе гінеколог при огляді. Коли пухлина розростається, виникає ущільнення під шкірою. Прищ, що локалізується на малій статевої губі, схожий на жировик супроводжується больовим синдромом.
При великому розмірі може приносити дискомфорт від тертя об нижню білизну або гігієнічну прокладку. Прищик може свербіти.
Рухлива, на відміну від кісти. При пальпації м’яка. Потрібно стежити за ростом. При збільшенні починає здавлювати судини і тканини. Спирає роботу статевих органів, може завдавати болю.
У гирлі піхви розташовуються бартолінової залози. При інфікуванні починається запалення і набрякання, через пару днів виникає тугий вузол, який можна сплутати з жировиком. Ущільнення властиво нагноюватися і утворювати кісту. Зростає повільно і буває:
- звичайна, в складі якої жир;
- фіброліпому – в її складі сполучна тканина;
- фіброма – основа – шкіра статевих губ;
- міоліпома – виникає в жировій тканині, але до неї приєднується і м’язова;
- остеоліпома – має в складі кісткову тканину;
- ангіоліпоми – містить велику кількість кровоносних судин;
- гідраденома – стартує з потових залоз, якщо вона пошкоджена.

Можливі наслідки і ускладнення
Деякі кісти з плином часу можуть піддатися малігнізації, т. Е. Переродитися в злоякісну пухлину.
Небезпечні в плані ускладнень кісти на ніжці. Володіючи хорошою рухливістю, вони здатні перекручуватися. При перекручуванні ніжки стискаються судини, що живлять стінку кісти, і розвивається її некроз.
Паразитарні кісти можуть мимовільно розриватися, в результаті чого може розвинутися анафілактичний шок, статися обсіменіння паразитами інших органів і тканин.
Особливості лікування жировик на геніталіях у жінок
Жировики не зникають. Самостійно видавлювати на статевих губах дуже небезпечно. Є ризик занести інфекцію. Гелі, мазі не можуть проникнути під товстий шар освіти, розчинити або витягнути жир з капсули. Необхідно хірургічне втручання. В даний час в медицині з’явилося багато способів видалити проблему на різних стадіях:
- під шкіру вводиться препарат і поступово розсмоктує шишку. Потрібно 2-3 місяці. Велика ймовірність появи нового;
- розкрити і видалити з капсулою. Якщо не всі видалити, то пухлина з’явиться знову;
- видалення через проколи (ендоскопія). Вводиться ендоскоп і рідина висмоктується. Після проколів не залишається шрамів;
- при невеликих розмірах можливе лікування радіохвилею;
- за допомогою лазера можливе видалення з статевих губ. Цей метод малотравматичен.
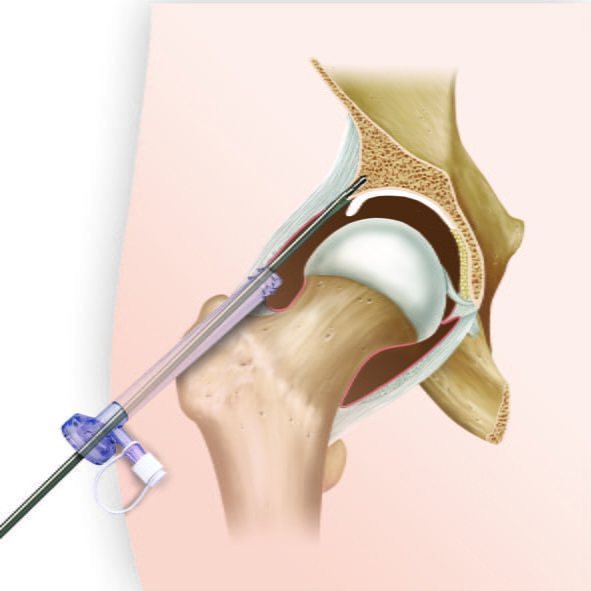
Кіста тазостегнового суглоба
Приблизно 6-26% пацієнтів мають безсимптомні кісти в області стегна. Наявність п’ятнадцяти синовіальних сумок навколо тазостегнового суглоба, зокрема клубово-поперековий бурса, чітко візуалізується при дослідженні у 98% дорослих імовірно через запалення.
Грижа синовіальної оболонки, зміщення синовіальної оболонки в ембріональній стадії, дегенерації сполучної тканини в суглобових або сухожильних піхвах-основні чинники розвитку кістозних уражень.
Гістологічно визначають два типи кістозних утворень навколо сухожиль тазостегнового суглоба:
- гангліозні;
- синовіальні.
Гангліозних – вважаються результатом миксоматозной дегенерації певних структур фіброзної тканини, позбавлені вистилки з синовіальних клітин. Синовіальні – мають бурсу, синовіальний шар і іноді повідомляються суглобової порожниною.
Усередині доброякісних утворень знаходиться драглиста рідина, яка є поєднанням гіалуронової кислоти та інших мукополісахаридів, іноді крові.
Кістозні ураження навколо тазостегнового суглоба зазвичай безсимптомно, але можуть викликати біль і здавлення навколишніх нервів, вен і артерій, коли збільшуються в розмірах.
Існують також паралабральние кісти – специфічний підвид, наявний біля суглобової губи. Невеликі освіти, іноді септірованние, пов’язані з травмою хряща. Метою діагностичного пошуку є виявлення розриву суглобової губи.
Зустрічаються кістозні порожнини, які повідомляються з синовіальною рідиною тазостегнового суглоба (справжні чи паралабральние) і перілабральние освіти. Практично 90% кістозних уражень, розташованих збоку на клубової кістки, є паралабральнимі.
Субхондральні кісткові кісти – мішечки, заповнені рідиною, які формуються всередині тазостегнового суглоба. Всередині знаходиться гіалуронова кислота, яка є компонентом суглобової мастила.
Кісткові субхондроідальние освіти не є кістозними в патофизиологическом плані. Пошкодження, оточені кісткою, заповнюються рідиною.
Природа утворень в тазостегновому суглобі відрізняється механізмом розвитку. При ішемії і некрозі головки стегнової кістки виникають болі в паховій області, посилюються при навантаженні на суглоб.
Процесам передують удари, переломи вивихи стегна, а також анемії, жировий гепатоз печінки. На МРТ виявляється кіста головки тазостегнового суглоба і деформація суглобових поверхонь. Лікування некрозу – оперативне.
Патогенез кісти тазостегнового суглоба також характеризується формуванням порожнини, що заповнюється синовіальною рідиною. При такому типі кістозного освіти пацієнт відчуває хворобливість при русі набагато раніше, ніж при ураженні кістами інших суглобів (колінного, гомілковостопного).
Кіста тазостегнового суглоба діагностується за допомогою МРТ і рентгенографічного дослідження. Даний тип кістозних утворень частіше виникає внаслідок запальних, дегенеративних захворювань, ніж травм.
Що робити, якщо ліпома на статевих губах запалилася
Не можна чесати, намагатися розкрити, здирати жировик. Якщо травмувати, він може запалитися. Ліпома на статевих губах запалилася – необхідно терміново їхати до лікаря. Якщо починає різко зростати, здавлює сусідні кровоносні судини і тканини. Може привести до некрозу. При запаленні з’являються симптоми:
- освіту починає збільшуватися;
- при пальпації відчувається біль, яка може бути різкою і сильною;
- шкіра на вогнищі починає набувати відтінку червоного кольору;
- при пошкодженні велика ймовірність гнійного нариву;
- підвищується температура тіла, людина починає себе погано почувати.
Призначають лікування після повного скринінгу. Обстеження на виявлення доброякісної пухлини представляє:
- огляд піхви. Гінеколог обстежує статеві губи, вагіну, шийку, тіло матки, придатки;
- на кольпоскопії вивчають тканину вульви;
- за допомогою датчика, введеного в піхву, проводять УЗД;
- беруть мазок на бактеріологічне дослідження, для виключення вірогідності венеричною інфекції;
- проводять гістологічне дослідження зразка.
На підставі всіх досліджень, хірург виявити характер пухлини і запропонує методи лікування статевих губ.
Відразу звернутися до лікаря. Лікар огляне реакцію і запропонує спосіб позбавлення.
Медіальні переломи стегна
Код за МКХ-10
- S72.0. Перелом шийки бедра.
- S72.1. Чрезвертельний перелом.
- S72.2. Подвертельний перелом.
Класифікація
Розрізняють медіальні (внутрішньосуглобові) і латеральні (позасуглобні) переломи. До перших відносять переломи головки і шийки стегнової кістки, до других – межвертельной, чрезвертельний і ізольовані переломи великого і малого вертелів.
Епідеміологія
Переломи голівки стегна зустрічають рідко. Порушення цілості його шийки складають 25% всіх переломів стегна.
Класифікація
Залежно від проходження лінії зламу виділяють подголовочние (субкапітальние), чресшеечние (трансцервікально) і переломи основи шийки (базальні).
Відповідно до положення кінцівки в момент травми переломи шийки стегна ділять на Абдукціонно і аддукціонно.
причини
Абдукціонно переломи виникають при падінні на відведену в тазостегновому суглобі ногу. При цьому шеечно-діафізарний кут, що становить в нормі 125-127 °, збільшується, тому такі переломи ще називають Вальгусний.
При падінні на приведену ногу відбувається зменшення шеечно-діафізарного кута (аддукціонно, або варусні, переломи). Варусні переломи зустрічають в 4-5 разів частіше.
симптоми
Медіальні переломи шийки стегна частіше виникають у літніх людей при падінні на приведену або відведену ногу. Після травми з’являються болі в тазостегновому суглобі і втрачається опороспособность кінцівки.
діагностика
анамнез
В анамнезі – характерна травма.
Огляд і фізикальне обстеження
Пошкоджена кінцівку ротирована назовні, помірно вкорочена. Область тазостегнового суглоба не змінена. При пальпації відзначають посилення пульсації стегнових судин під пупартовой зв’язкою (симптом С. З.
Гірголава) і хворобливість. Позитивні симптоми осьового навантаження і «прилип п’яти»: хворі не можуть підняти розігнуту в колінному суглобі ногу. Кінцівка вкорочена за рахунок функціональної довжини.
Лабораторні та інструментальні дослідження
По рентгенограмі визначають місце зламу і величину шеечно-діафізарного кута.
лікування
Хворих з переломами шийки стегнової кістки лікують оперативно, за винятком вбитих Вальгусний переломів і травм на тлі загальних протипоказань до хірургічного втручання.
консервативне лікування
Консервативне лікування у молодих людей полягає в накладенні великий тазостегнової гіпсової пов’язки по Уитмену з відведенням кінцівки на 30 ° і ротацією всередину терміном на 3 міс. Потім дозволяють ходьбу на милицях без навантаження на пошкоджену кінцівку.
Пропонуємо ознайомитися: Лопнула кіста яєчника: наслідки та лікування
У людей старшого віку велика тазостегнова пов’язка дає різні ускладнення, тому доцільніше накласти скелетневитягування за виростків стегна на 8-10 тижнів з вантажем масою 3-6 кг. Кінцівка відводять на 20-30 ° та помірно ротирують досередини.
Призначають ранню лікувальну гімнастику. З 710-го дня хворим дозволяють підніматися на лікті, поступово навчаючи їх сидіти в ліжку, а через 2 міс – вставати на милиці без навантаження на кінцівку. Подальша тактика така ж, як і після зняття гіпсу.
хірургічне лікування
Кісткова мозоль, як вже було сказано раніше, розвивається з ендоста, периоста, інтермедіарного, параоссальной з прилеглих м’язів і первинного кров’яного згустку, а для повноцінної репаративної регенерації необхідно хороше кровопостачання.
При переломі шийки стегна центральний відламок практично повністю позбавляється харчування, оскільки кровопостачання йде з метафіза від місця прикріплення капсули. Артерія круглої зв’язки стегна облитерируется у віці 5-6 років.
Окістям шийка стегна не покрита, від найближчих м и ш ц відгороджена капсулою суглоба, а первинний кров’яний згусток розмивається синовіальною рідиною, таким чином, джерелом регенерації залишається лише ендост.
Таким чином, щоб настала консолідація перелому шийки стегна в таких невигідних умовах, необхідно добре зіставлення і жорстка фіксація уламків, чого можна домогтися лише хірургічним шляхом.
У хірургічному лікуванні розрізняють два види остеосинтезу шийки стегна: відкритий і закритий.
При відкритому способі виробляють артротомію тазостегнового суглоба, оголюють і репоніруют відламки. Потім з подвертельной області пробивають штифт, яким під контролем зору і скріплюють відламки. Рану вшивають.
Широке поширення отримав закритий, або внесуставной, спосіб остеосинтезу шийки стегна. Хворого укладають на ортопедичний стіл. Під місцевим або загальним знеболенням роблять репозицію уламків шляхом відведення кінцівки на 15-25 °, тракції по осі і внутрішньої ротації на 30-40 ° в порівнянні з нормальним положенням стопи. Досягнуту репозицію підтверджують рентгенограммой.
Розсікають м’які тканини в подвертельной області до кістки, з цієї точки пробивають штифт, який повинен скріпити відламки, що не відхилившись від осі шийки стегна. Це нелегке завдання, оскільки хірург не бачить уламків.
Щоб не промахнутися, вдаються до допомоги різних Направитель. Багато хірурги не користуються направітелямі, а надходять у такий спосіб. Паралельно пупартової зв’язці на шкіру живота хворого пришивають металеву планку з отворами.
З подвертельной області проводять дві спиці, орієнтуючись на передбачувану проекцію шийки стегна. Проводять рентгенологічний контроль. Якщо спиці стоять добре, по ним пробивають трилопатевими цвях.
Якщо немає, то становище цвяха коригують, орієнтуючись на спиці і пластинку з отворами. Після скріплення уламків усувають тягу по осі кінцівки, збивають відламки спеціальним інструментом (імпактора), а до трилопатевими цвяху пригвинчують діафізарний накладку, яку шурупами кріплять до стегнової кістки. Рану вшивають.
Накладають задню гіпсову лонгету від кута лопатки до кінців пальців на 7-10 днів. З першого дня після операції приступають до дихальної гімнастики. Після усунення іммобілізації кінцівки надають деротаціонное положення.
Хворому дозволяють підніматися на ліктях, а потім сідати на ліжку. Через 4 тижні потерпілий може ходити на милицях без навантаження на оперовану кінцівку. Навантаження дозволяють не раніше ніж через 6 місяців після операції. Працездатність відновлюється через 8-12 міс.

Оптимально спрощує техніку закритого остеосинтезу шийки стегна телерентгенологіческій контроль. Він допомагає значно скоротити час втручання, що вкрай необхідно при операціях у пацієнтів старшого віку, обтяжених супутніми захворюваннями.
Більш надійний і міцний вид остеосинтезу шийкових і вертельние переломів – фіксація динамічним шєєчний гвинтом DHS, про що буде сказано в розділі «Латеральні переломи».
Якщо пацієнт відмовляється від операції або супутні захворювання вважають протипоказанням до хірургічного втручання, лікування повинно бути спрямоване на активізацію хворого. Відмова від операції не означає відмови від лікування.
Його починають з профілактики тромбоемболічних ускладнень (бинтування кінцівок, антикоагулянти). Хворий повинен сидіти в ліжку, починаючи з 2-го дня після травми, на 3-й день – сидіти, звісивши ноги з ліжка.
В даний час в лікуванні медіальних подголовчатих переломів у літніх людей з високим ступенем перспективи розвитку асептичного некрозу все більше визнання знаходить ендопротезування суглоба. Воно може бути однополюсним (з заміною тільки головки стегнової кістки) або двополюсним (з заміною головки і вертлюгової западини).
Епідеміологія
Латеральні переломи становлять 20% всіх переломів стегна.
Клінічна картина і діагностика. Біль в області травми, порушення функцій кінцівки. При огляді виявляють припухлість в зоні великого рожна, пальпація його болюча. Позитивний симптом осьового навантаження.
Легень. Велика площа зламу, а відповідно – і площу зіткнення уламків, а також хороше кровопостачання дозволяють з успіхом лікувати вертельние переломи консервативно.
Накладають скелетневитягування за надвиростки стегна, маса вантажу 4-6 кг. Кінцівка укладають на функціональну шину і відводять на 20-30 °. Тривалість витягнення 6 тижнів, потім ногу фіксують гіпсовою тазостегнової пов’язкою ще на 4-6 тижнів. Загальний термін іммобілізації – не менше 12 тижнів. Трудитися дозволяють через 4-5 міс.
У літніх людей лікування скелетним витяжкою може бути продовжено до 8 тижнів. Потім протягом 4 тижнів застосовують манжетное витягування з вантажем масою 1-2 кг або ж надають деротаціонное положення кінцівки за допомогою деротаціонного чобітка.
Хірургічне лікування вертельние переломів виконують з метою активізації потерпілого, скорочення часу перебування в ліжку, якнайшвидшого навчання ходьбі на милицях і самообслуговування.
Операція полягає в проведенні в шийку стегнової кістки двухлопастного або трилопатеві цвяха, яким скріплюють відламки, а для додання жорсткості конструкції застосовують велику діафізарний накладку.
У ослаблених хворих операцію спрощують, замінивши трилопатевими цвях трьома довгими спонгіозним гвинтами.
Один з оптимальних фіксаторів при вертельние переломах – динамічний гвинт DHS. Деякі етапи техніки його накладення представлені на рис. 8-6.
Після втручання зовнішня іммобілізація не потрібна. Хворий ходить на милицях з дозованим навантаженням на кінцівку, починаючи з 3-4-го тижня.
Чи може жировик такої локалізації привести до наслідків
Ліпома – доброякісний елемент і організму не шкодить, тільки якщо не розростається, що не запалюється. На початковій стадії приносить тільки естетичний дискомфорт. Великий осередок може перетиснути кровоносні судини. Вміст – середовище для розвитку інфекцій і, при попаданні бактерій, жировик починає гноїтися і запалюватися. Епідерміс тонкий, не важко пошкодити освіту. Не слід затягувати з візитом до лікаря при виявленні пухлин на статевих губах.
Жировик або ліпома – доброякісна пухлина, яка з’являється у вигляді шишки на тілі і складається з клітин жирової тканини. Вражає, в основному, верхню частину тіла: спину, живіт, руки, обличчя. Однак, ліпоми можуть утворюватися і в області статевих органів. У чому причина виникнення ліпом в інтимних місцях? Як позбавиться від такого неприємного освіти?
Кісткова кіста стегнової кістки
Етіологія кісткової кісти стегна до кінця не уточнено і є предметом постійних лікарських дискусій. Грунтуючись на статистичних даних, отриманих від ембріологів, більшість ортопедів, хірургів схиляються до версії дисплазії ділянок зростання кістки, при якій порушується нормальне поділ хрящової тканини.
Аномальний процес диференціації хрящових клітин сприймається організмом як патологічний, і в роботу включаються макрофаги, лімфоцити. Ферментативна нейтралізація «невизнаних» організмом клітин відбувається за участю судинної системи, при цьому інтенсивність процесу залежить від вікових особливостей фізіології людини.
Це «боротьбу» з недиференційованими тканинами зони росту кістки підтверджують багаторічні клінічні спостереження – як рентгенологічні, так і гістологічні. Найбільш характерна реакція лімфатичної системи у вигляді освіти кістозних порожнин для проксимальних ділянок зростання, в тому числі – стегнової кістки.
У стегні можуть формуватися як аневризмальна, так і солітарні кісти, статистичні відомості про їх частоту настільки суперечать один одному, що надавати їх в якості об’єктивних не представляється можливим.
Лікування кісткової кісти стегна залежить від тривалості розвитку патології, розмірів кісти, симптоматики та віку пацієнта. У дітей патологічний перелом шийки стегна досить часто є парадоксальна способом зменшення кістозної порожнини і поступового відновлення кісткової тканини.
Дорослі пацієнти, у яких кіста кістки діагностується вкрай рідко і в 99% буває аневризмальна, здатні більш адекватно перенести хірургічне лікування, новоутворення підлягає оперативному видаленню.
Загальні рекомендації з лікування кісти стегнової кістки у дітей:
- Декомпресія кісти розмірами більше 2-х сантиметрів. Проводиться проколювання стінки, промивання порожнини для очищення кісти від ферментів і продуктів розпаду кісткової тканини, для нейтралізації процесу фібринолізу.
- Солітарні кісти великого розміру пунктируются кілька разів протягом півроку, через 2-4 тижні, можливо і довше. Аневризмальна кісти проколюються кілька разів в режимі через 7-10 днів. Загальна кількість пункцій може досягати 10-15 процедур.
- Промиту порожнину кісти можна заповнити препаратами, що володіють антіпротеолітіческого дією (контрикал).
- Стабілізацію лізосомних мембран, відновлення колагенозу проводять за допомогою кортикостероїдів.
Такий спосіб консервативного лікування при несложненном процесі дає можливість уникнути операції. Якщо терапія проходить успішно, перші позитивні ознаки репарації новоутворення помітні вже в 2-й місяць, тривалість повної репарації кісти може достігать12-24 місяці.
У дорослих пацієнтів консервативна терапія часто не дає ефекту, а, навпаки, провокує рецидиви, тому їм показана операція з видалення кісти стегнової кістки. Крім того, репаративні здатності кісткової системи у дорослих набагато нижче, ніж у дітей, і тільки хірургічне лікування може дати потрібний результат.
Вибір методу операції визначає хірург, виходячи з рентгенологічних даних та іншої діагностичної інформації. Доцільно повне, радикальне видалення дефекат і паралельної пластикою – заміщенням віддаленій частині кістки аутоматеріалом або ж аллопластическими речовинами.
[8], [9], [10], [11], [12], [13], [14], [15]
У стегнової кістки найчастіше розвиваються аневризмальна кісти, переважно у дівчаток, у відсотковому співвідношенні до хлопчиків – 80/20%. Щоб зрозуміти, як формується аневризмальна кіста головки стегнової кістки, слід згадати будову стегна і роль головки в опорній і рухової функції.
Сaput femoris (головка) розташовується в зоні проксимального епіфіза і має типову для суглоба поверхню з невеликою западиною (ямкою) посередині – fovea capitis ossis femoris. Головка і тіло кістки з’єднується специфічної зоною – шийкою стегнової кістки.
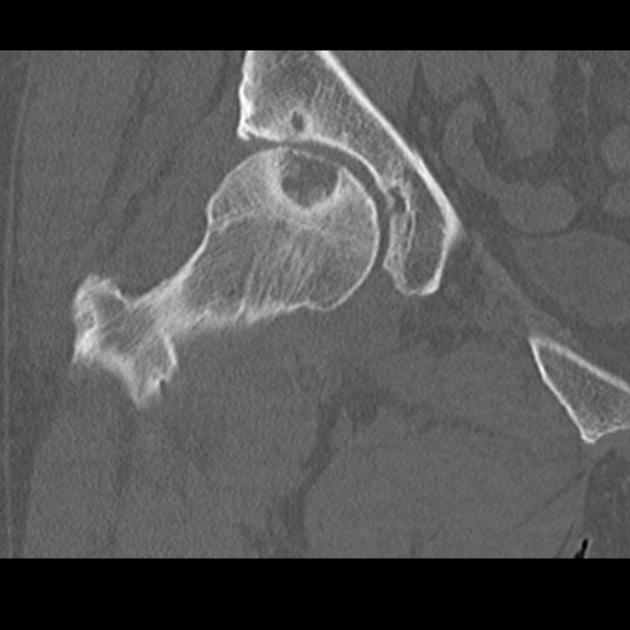
Як і всі суглоби сaput femoris виконує функції своєрідного важеля в тазостегновому суглобі, що допомагає рухам людини. У нормі тазостегновий суглоб повинен мати вигляд напівкулі з правильним концентричних вкладенням головки стегнової кістки в вертлюжної западини.
Аномальне положення сaput femoris у дитини частково компенсується за рахунок ходи і повороту стопи ноги (шкарпетки всередину або назовні). В цілому на формування кісти голівки стегна, крім основних етіологічних чинників, може впливати система кровопостачання суглоба, яка здійснюється за рахунок судин суглобової капсули і внутрішньокісткових судин, розташованих в метафізі.
Таким чином, аневризмальна кіста найчастіше розвивається в зв’язку з патологічною дисплазією кісткової тканини, судинного русла і внаслідок порушення мікроциркуляції крові в метафізі. Кіста голівки стегна не здатна проростати в хрящову тканину і зачіпати епіфіз, що відрізняє її від спорідненої за клінічними проявами остеобластокластоми.
Розвиваючись в кістковій тканині сaput femoris, кіста може довгий час не давати клінічно вираженою симптоматики. Минущі болі не помічаються дитиною аж до маніфестації явного ознаки деструктивного ураження кістки – патологічного перелому.
Можливі симптоми, які вказують на розвиток кісти головки стегнової кістки у дитини? •
- Минущі болі в коліні.
- Незначний біль в паху.
- Біль в тазової області.
- Минуща кульгавість.
- Періодичне порушення ходи дитини (виворіт ноги назовні).
- Патологічний перелом в зоні шийки стегна від незначної травми або різкого повороту тулуба.
Рентгенологічно кіста визначається як здуття кістки, кортикальний шар значно истончен, порожнину кісти виглядає як округле витягнуте утворення з вапняними вкрапленнями.
Тактика лікування при виявленні кісти голівки стегна у дитини може бути різною, але найчастіше хірурги починають з консервативної терапії та іммобілізації тазостегнового суглоба мо усіма витікаючими з цього рекомендаціями при переломах кісток.
Якщо стався патологічний перелом в зоні шийки стегнової кістки, протягом 1-1,5 місяця проводиться динамічне спостереження за розвитком кісти, яка, як правило, починає репарирувати. Ознаки репарації порожнини кісти є показанням до подальшої іммобілізації на 1-2 місяці, весь період стан тазостегнового суглоба контролюється за допомогою рентгенографії.
Якщо контрольні знімки не показують позитивної динаміки, деструктивний процес в кістки прогресує, порожнину кісти збільшується, то проводиться хірургічне лікування. Як правило, проводиться крайова або сегментарна резекція пошкодженої зони кістки в межах здорових тканин, паралельно дефект заповнюється гомотрансплантатами.
При хірургічному лікуванні пухлиноподібних утворень в зоні стегна рецидиви трапляються рідко і найчастіше вони пов’язані з технічними похибками в процесі проведення операції (неповна резекція кісти і пошкоджених тканин).
[16], [17], [18], [19], [20], [21]
Кісткова кіста як самостійна нозологічна одиниця зустрічається порівняно рідко, однак найбільш вона поширена серед пацієнтів дитячого віку. Що стосується кісти шийки стегнової кістки, то такі випадки поодинокі, крім того, цю патологію в 50% випадків плутають з іншими пухлиноподібними захворюваннями кісткової системи – хондромою, остеобластокластома, ліпомою, особливо, якщо кіста призводить до патологічного перелому.
Сollum ossis femoris (шийка стегнової кістки) – це частина проксимального епіфіза, спрямована вгору, медіально, вона з’єднує голову стегнової кістки з іншими структурними частинами тазостегнового суглоба.
Пропонуємо ознайомитися: Медикаментозне лікування при захворюванні рак шкіри
Це досить вузька кістка, здавлена в фронтальній площині і утворює кут з віссю стегна. Найбільш вразлива шийка стегнової кістки у осіб жіночої статі, особливо в період менопаузи або при патологічному остеопорозі, однак і у дітей ця частина кісткової системи може пошкоджуватися різними остеодістрофіческімі захворюваннями.
Симптоматика розвиваються кісткових кіст не специфічна, що характерно для будь-якого виду кісти – АКК або СКК. Однак у дитини або дорослого можуть періодично з’являтися такі ознаки:
- Ниючий біль в області тазостегнового суглоба.
- Біль може посилюватися при тривалій ходьбі, у дитини після активних занять спортом.
- Хворий зовсім несвідомо намагається регулярно спиратися на предмети-(стілець, стіл) положенні стоячи.
- Може порушитися хода.
- На рентгенівському знімку чітко проглядається порожнина, практично повністю займає довжину шийки стегна при нормальних візуальних показниках інших частин тазостегнового суглоба.
- Порожнина кісти може досягати великих розмірів і заважати рухам ніг (обмеження обсягу рухів).
- Кіста кістки часто провокує скороминущу біль в коліні.
- Тривало розвивається кіста і агресивне її протягом провокує значне руйнування кісткової тканини і патологічний перелом шийки стегна.
Діагностика кісткової кісти шийки стегнової кістки вважається важкою, складною, так як пухлиноподібні утворення в принципі не мають характерних симптоми і ознак. Диференціація кіст важлива в сенсі вибору лікувальної тактики, яка може бути консервативною або хірургічної. В уточненні діагнозу допомагає рентгенографія, комп’ютерна томографія, УЗД суглоба.
Консервативне лікування показано, якщо кіста не супроводжується переломом. Тазостегновий суглоб мобілізують, хворому покладено повний спокій протягом тривалого часу. Якщо динамічне спостереження не вказує позитивних результатів, і кіста продовжує збільшуватися, проводять операцію – екскохлеаціі кістозної порожнини і паралельну пластику віддаленій частині (аутокостью, аллотрансплантантом) по дузі Адамса або ж тотальне заповнення дефекту.
Такі ж дії показані при патологічному переломі кістки, кіста підлягає спостереженню і протягом процесу іммобілізації, потім при відсутності позитивної динамки видаляється в межах здорових тканин.

Крім того вибір хірургічного методу може залежати від площини перелому шийки стегна – латеральної або медіальної. Медіальні переломи завжди відбуваються всередині суглоба, в зоні з’єднання шийки і голівки стегна.
Латеральні (бічні або вертельние) вважаються позасуглобовими і лікуються успішніше. Кісткова аллопластика, трансплантат допомагають ремоделіровать кістка протягом 1,5-2-х років, у дітей це процес відбувається швидше при дотриманні всіх лікарських рекомендацій і обмеження рухової активності.
Причини і симптоми недуги
Хоча ліпоми не становлять загрози для життєдіяльності людини, часте їх поява на тілі може свідчити про певні порушення всередині організму. Є дві причини появи ліпом на шкірі:
- порушення внутрішнього відтоку шкірного сала на поверхню шкіри. Це призводить до застою сального секрету з подальшим утворенням ліпоми на даній ділянці;
- зміна консистенції сального секрету: він стає дуже густим, тому не може вільно проникнути через шкірні пори, застоюється в вигляді куль в підшкірній клітковині, викликаючи частковий набряк дерми, з утворенням в подальшому шишки.
Такі зміни і порушення роботи сальних залоз є наслідком певних захворювань організму. Це можуть бути ендокринні хвороби, збої роботи шлунково-кишкового тракту, порушення жирового обміну. Не можна виключити і недостатню особисту гігієну, яка може привести до скупчення старого шкірного сала на поверхні шкіри, ніж перешкоджає нормальному відходженню нового. Існує спеціальна класифікація ліпом. Вони бувають наступних видів:
- дифузні, які не мають оболонки, що складається з сполучної тканини;
- капсульованих, які утворюються на поверхні внутрішніх органів;
- фіброзні, структура яких щільна, так як такі ліпоми складаються переважно з сполучної тканини;
- петрифіковані, утворюються в результаті відкладення солей;
- оссифицированная, які виникають через розростання кісткової тканини;
- деревовидні, локалізація яких проникає в область суглобів.
Причини виникнення кіст
Сучасна медицина розглядає різні причини виникнення кіст, до того ж кожне окремо кістозне освіту (в залежності від локалізації і виду) буде відрізнятися індивідуальним переліком провокуючих чинників. Так, наприклад, кіста яєчника може з’явитися на тлі ендометріозу, цукрового діабету, венеричних хвороб, після оперативних втручань, що проводяться в області малого тазу, а також через порушення овуляторного циклу і гормонального дисбалансу.
Кісти можуть з’являтися після травм, через застосування гормональних препаратів, хвороб шлунково-кишкового тракту, ендокринної системи, хронічних запалень, соматичних хвороб і по ряду інших причин. Що послужило причиною появи патологічного утворення в конкретному випадку, може визначити тільки лікар.
Діагностика і лікування
Якщо утворення з’явилося в області статевих губ, то необхідно звернутися до лікаря в тому випадку, якщо через кілька днів воно самостійно не зникло. Можливо, буде потрібно консультація кількох лікарів: гінеколога, дерматовенеролога, хірурга. На сьогоднішній день існує безліч методів, які допоможуть швидко і безболісно видалити жировики на статевих губах або на мошонці. Для видалення жировик використовуються такі методи:
- ліпосакція – методика, при якій виробляють надріз місця ліпоми, а потім використовують вакуумну трубку, для відсмоктування вмісту новоутворення;
- хірургічне втручання проводять у разі, якщо ліпома досить велика, і позбутися від неї іншим способом неможливо, а також якщо почався запальних процес, і треба очистити рану від гнійного вмісту;
- лазеротерапія, при якій використовується випромінюються лазером промені, що руйнують тканини новоутворення;
- радіохвильова хірургія, при якій для видалення ліпоми використовується ніж, що випромінює високочастотні радіохвилі;
видалення ліпоми пункційної-аспіраційних методом
- пункційної-аспіраційний метод, під час такої операції, в тіло ліпоми вводять голку, через яку відсмоктують за допомогою спеціального приладу, вміст жирового новоутворення.
Крім таких радикальних методів, можна скористатися більш щадними способами видалення ліпоми з статевих губ або мошонки. Однак це варто робити тільки в разі, якщо освіта не крупніше 5 міліметрів в діаметрі, а також при відсутності його запалення.
Кістозні утворення у дітей

Виявити кісту у дитини можуть в будь-якому віці. За своїми розмірами такі освіти бувають різними і варіюються від зовсім непомітних, які не виявляються, до значних, які суттєво порушують роботу внутрішніх органів і систем.
Кістозні утворення у дітей і дорослих практично не мають відмінностей. Виділяють вроджені та набуті, а також поодинокі і множинні освіти. З’явитися проблема може в будь-якому місці. Часто патологічні порожнини у дітей виникають в період внутрішньоутробного розвитку – вони вважаються вродженими і не завжди вимагають хірургічного втручання. Тільки компетентний лікар може призначити інформативну діагностику і лікування кісти, враховуючи індивідуальні особливості пацієнта, в тому числі його вік і наявність супутніх патологій.
Причин для виникнення кісти у дитини може бути декілька. Лікарі не виключають порушення під час вагітності та пологів, а також захворювання майбутньої мами.
Дермоїдна кіста голови
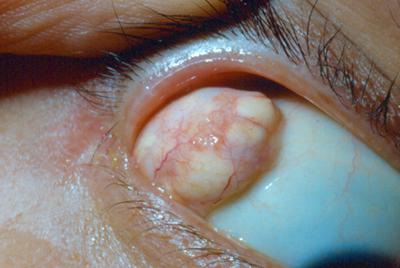
Дермоїдна кіста на голові представляє слабкою розвиток доброякісного наросту. Ця форма захворювання не має певного розташування. Розвиток можливий на століттях, губах, очах, переніссі, потилиці, носо-губних складка, вухах, а також в носоглотці, ротовій порожнині і на волосистій частині голови. Видима дермоїдна кіста, фото якої розміщено нижче, розташовується в ротовій порожнині.
Так само, як і інші види дермоїдних пухлин, дане запалення розвивається безсимптомно. Однак коли кіста досягає більших розмірів, то вона стає помітна на шкірному покриві. Лікування проводиться тільки оперативним шляхом. Видалення пухлини проводиться в самий найближчий час після виявлення. Винятком є діти, які не досягли п’ятирічного віку, оскільки операція проводиться під загальним наркозом. І якщо кіста не загрожує життю дитини, то лікар чекає досягнення потрібного віку, і після цього проводить операцію.
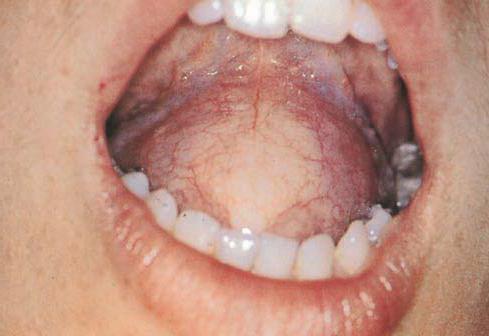
Що таке дермоїдна кіста
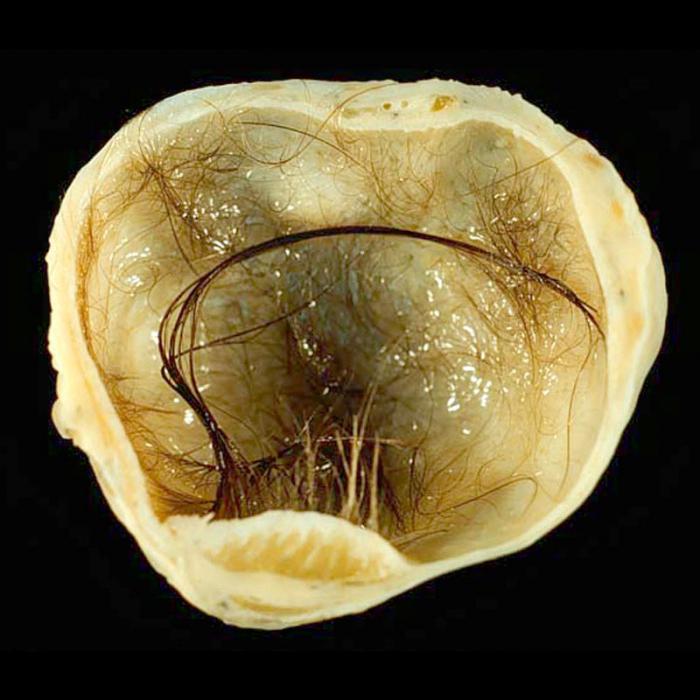
Таке захворювання, як кіста, являє собою патологічне порушення в роботі організму, з утворенням порожнин, що мають стінку. Розвиток пухлини відбувається в різних органах і з різних причин. Одним з видів кістозних наростів є кіста дермоїдна. Дана доброякісна пухлина формується з зародкових листків, з вмістом частинок шкіри, зубів, фолікул волосся, нігтів, сальних залоз і пігментних клітин. Тератома найчастіше має розміри від 5 до 7 см. Але нерідкі випадки, коли вона може досягати більше 15 см в діаметрі. Як виглядає дермоїдна кіста, фото відображає досить чітко.
Найчастіше вона має округлу форму і ніжку, за допомогою якої відбувається кріплення до органу. При розростанні тератома стає більш витягнутою.
Народні засоби
Всі рецепти, з використанням цілющих трав, можуть бути використані виключно в якості додаткового лікування до основного – медикаментозному, або в період відновлення після проведення хірургічної операції.
Перед використанням обраного методу лікування кісти яєчника народними засобами, необхідно в обов’язковому порядку проконсультуватися з лікарем. Будь-яке самолікування може завдати серйозної шкоди організму.

Як лікування кісти використовуються такі народні трави і квіти:
- кульбаба;
- матка борова;
- червона щітка;
- лопух.
Для приготування засобів, що сприяють розсмоктуванню фолікулярної кісти, можуть бути використані коріння кульбаби, сік з його стебла, листя. Для приготування водної настоянки з кульбаби знадобляться ретельно промиті і висушені коріння, які необхідно подрібнити в блендері, кавомолки, або дрібно порізати ножем.
ступінь небезпеки
Незалежно від того, як саме формувалися кісти, вони мають однакове клінічний перебіг і зовнішній вигляд. Як правило, епідермальні кісти є безпечними, так як навіть при великих розмірах вони не здатні здавлювати якісь життєво важливі органи і не можуть проростати вглиб лежачих тканин.
Єдиним чинником, що робить атерому потенційно небезпечним освітою, є можливість її запалення. Це проявляється в розвитку набряку, освітою почервоніння, хворобливістю і нагноєнням. У таких випадках часто утворюється абсцес.
Якщо ж запальне вміст виведеться назовні, то це вважається успішним результатом, тому що не буде відбуватися розплавлення навколишніх тканин, а токсичні речовини не проникнуть в кровотік. Якщо ж вміст атероми виллється в навколишні тканини, то це буде несприятливим результатом, так як токсичні речовини і патогенні мікроби при цьому потрапляють в кров, а також можуть викликати інфекційно-запальні захворювання підшкірної жирової клітковини, м’язів, кісток.
Розрив кісти яєчників
Якщо ж кіста вчасно не виявлена, в ній продовжує накопичуватися рідина, і новоутворення значно збільшується в діаметрі. Під впливом зовнішніх факторів оболонка порожнини не витримує і рветься.
- Це може статися внаслідок поштовху або ударів в порожнину очеревини.
- Спровокувати розрив може підняття важких предметів, часті глибокі нахили або стрибки, одним словом, перенапруження під час фізичної активності.
- Ще одним сприятливим чинником є сексуальний контакт.
симптоми
Симптоми, що супроводжують пошкодження стінок кісти, досить інтенсивні і не залишаються непоміченими.
Відчувши характерні ознаки апоплексії (розриву освіти), слід терміново викликати бригаду швидкої допомоги:
- різкий біль в животі або пахової області;
- наростаюча слабкість;
- аритмія
- підйом температури до 38-39 градусів;
- поява крові з піхви.
Якщо починає лопатися фолікулярна кіста, біль буває ниючий і поширюється на пряму кишку. Жар може бути відсутнім, але з’являється головний біль.
Апоплексія жовтого тіла супроводжується блювотними нападами, а біль поступово посилюється. Розрив дермоидной або ендометріоїдних кісти становить особливу небезпеку, так як все, що знаходилося всередині порожнини новоутворення, потрапляє в очеревину. Відбувається різке зростання температури до 39 градусів. Часто на тлі найсильніших болів може статися непритомність.
В результаті внутрішньочеревної кровотечі тиск падає, нижня половина живота стає синюватого кольору.
Така ситуація вимагає якнайшвидшого лікарського втручання.
Як лікувати
У випадку зі зрілою тератомою лікування без операції неможливо.
Не було зафіксовано також жодного відсотка випадків самостійного розсмоктування кісти подібного виду. Якщо лікувати патологію медикаментами або народними методами, можна лише погіршити ситуацію і позбавити пацієнтку здатності до подальшого зачаття. Якщо вчасно не усунути патологію, вона може призвести до критичних ускладнень або перерости в ракову пухлину.
Єдиним методом лікування даної патології є хірургічна операція, в ході якої проводиться видалення дермоїдна кісти яєчника.
Коли освіту досягає в діаметрі 3 см і далі не розвивається, при цьому не страждають функції яєчників, допускається вичікувальна тактика лікування. Зростання пухлини потрібно буде періодично контролювати за допомогою УЗД. Якщо жінка хоче надалі вагітніти, то фахівці рекомендують видаляти і маленькі новоутворення відразу ж після їх виявлення.
види операцій
Є такі методи видалення дермоіда:
- лапароскопія;
- лапаротомія.
Хірургічне видалення лапароскопічним методом – це найбільш щадна терапія, до якої вдаються в 90-95% випадків. Цей безкровний метод дозволяє на 50% знизити ймовірність розвитку передаються статевим шляхом і зберегти дітородну функцію.
Оскільки лікування дермоіда в першу чергу повинна бути спрямована на збереження всіх функції статевих залоз, то лапароскопічна методика застосовується в тих випадках, коли жінка хоче ще народжувати, а розміри кісти не перевищують 5-6 см. У сучасній медицині цей метод видалення пухлини застосовують і жінкам в період клімаксу, оскільки малий обсяг хірургічних втручань зменшує ризик виникнення тромбоемболії, яка є одним з основних ускладнень в порожнинних операціях.
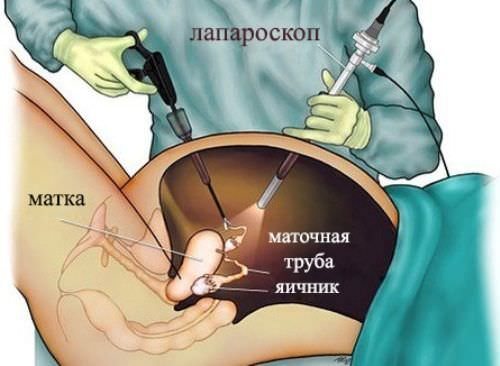
Під час лапароскопії робиться 3 невеликих розрізу, через які вводяться мікро-інструменти і відеокамера. Далі вилущівается кіста, якщо вона не вростає в тканину яєчника, в іншому випадку січуть уражену ділянку статевої залози. Відновлювальний період не займає багато часу, рубці мінімальні, а яєчники продовжують працювати в нормальному ритмі.
Якщо дермоід має досить великі розміри, є ускладнення або підозри на наявність злоякісних процесів, проводиться лапаротомія.Жінкам в період менопаузи при підозрі на онкологію досить часто призначають повне видалення яєчника, іноді разом з фаллопиевой трубою. Після такої операції в стаціонарі потрібно перебувати від тижня до 10 днів. Під час операції обов’язково робиться забір матеріалу для експрес-біопсії, що дозволить перевірити наявність онкології.
Ускладнення, проблеми збільшення
перекручена кіста
Необстеженою і не вилікувана кіста призводить до досить серйозних ускладнень у дівчат і жінок.
Зліва показаний вид одного з наслідків новоутворення.
Друге можливі проблеми:
- безпліддя;
- перитоніту;
- поликистозу;
- непрохідності кишечника;
- онкологічних захворювань;
- рясного кровотечі при розриві.
У таблиці розкриваються симптоми і лікування деяких ускладнень.
| вид ускладнення | симптоми | лікування |
| розрив |
|
Медикаменти, що зупиняють кровотечу, антибіотики до приїзду швидкої допомоги. При рясних крововтратах – видалення хірургічним шляхом. |
| перекручення |
|
Екстрена хірургія. |
| нагноєння |
|
Антибіотики, вітаміни, фізіологічні розчини для боротьби із запаленням. |
| Ракова пухлина |
|
Хіміотерапія, оперативне втручання. |
Будь-які ускладнення лікуються тільки за призначенням лікаря, як і сама кіста.
До виникнення полікістозу схильні жінки зі спадковою схильністю, порушеннями менструального циклу, на цукровий діабет другого типу, які страждають від ожиріння. Існує зв’язок з віком батьків хворої жінки: у вікових мам більше порушень в розвитку плоду. Несприятливо позначаються шкідливі хімічні впливи на організм солей важких металів, довгий прийом оральних контрацептивів.
При появі гострої, безперервної болю внизу живота, що віддає в поперек, пряму кишку з того боку, де новоутворення, слід бити на сполох.
Можливо, пухлина розірвалася. Різко підвищується температура тіла, утворюються кров’яні виділення з піхви з домішкою гною, липкий піт, тремтіння рук, блювання, рідко судоми. Жінка відчуває слабкість, запаморочення, її мучить спрага. Серцебиття частішає, пульс слабшає. Треба терміново викликати швидку допомогу.
Жінку краще укласти на ліжко, виключити навіть найменші фізичні навантаження.
Забороняється прийом медикаментів, грілка і холод на живіт. Знеболюючі препарати, поки не огляне лікар, приймати не можна, щоб виключити наявність інших запалень (апендикса, наприклад). Анальгетики можуть змастити картину. Якщо вчасно не звернутися за медичною допомогою, хвора може загинути.
Чи можна завагітніти при кісті яєчника?
Якщо кістозне освіту на яєчнику відноситься до функціональних видів пухлин (кіста жовтого тіла, фолікулярна) і немає тенденції до збільшення розміру, то вагітність можлива. Навіть існує ймовірність, що мішечок може самостійно розсмоктатися.
Але через ризик ускладнень під час виношування планувати зачаття краще після видалення новоутворення. Це буде безпечніше і для жінки, і для плода.
Кіста яєчника при вагітності
Вагітні жінки з кістою яєчника ретельно спостерігаються доктором і регулярно проходять ультразвукове дослідження для контролю стану пухлин.
У період вагітності часто виникають ускладнення у вигляді перекручення ніжки кістозної пухлини, або пошкодження оболонки кісти, що є показанням для операції.
Якщо за час спостереження кіста розсмоктується, а навпаки, збільшилася в розмірі понад 8 см, або в аналізах помічені високі показники онкомарера СА 125, то приймається рішення видалити патологічне утворення.
Операція проводиться не раніше 4 місяці вагітності, щоб не спровокувати переривання. При значних розмірах мішечка проводиться лапаротомія з видаленням стінки живота. Якщо пухлини невеликі, то використовується лапароскопія, і кіста видаляється через проколи в черевній порожнині. Після чого зразок вмісту порожнини піддається дослідженню на гістологію.
прогноз
Кіста яєчника функціонального характеру – фолікулярна, жовтого тіла – має сприятливий прогноз. Параоваріальні форми чинять тиск на навколишні органи і підлягають видаленню. Освіти ендометріоідного характеру можуть привести до безпліддя і екстреним станів: розриву або апоплексії яєчника.
Прогноз цистаденоми визначається її характеристиками. При наявності солідних структур, включень, перегородок, папілярних виростів на стінках, освіта викликає онкологічну настороженість.
Великі розміри кіст чинять негативний вплив на функціонування органів малого і великого таза.
Особливості розвитку ліпом
Ліпоми розвиваються повільно, вони не доставляють людині незручностей, при пальпації безболісні. Мають кілька яскраво виражених характеристик:
- Збільшуються або зменшуються в розмірах, якщо їх поява пов’язана з порушенням роботи печінки.
- Локалізуються в тих місцях, де є проблеми з шкірою.
- Не піддаються методикам народної медицини.
При першій появі ліпоми необхідно звернутися за консультацією до фахівця. Тільки при грамотній діагностиці можна вибрати методику лікування. Невеликі новоутворення сікти хірургічним шляхом не рекомендується.
профілактика хвороби
Щоб максимально убезпечити себе від виникнення кістозних утворень необхідно взяти за правило, проходити щорічне обстеження у гінеколога.
До додаткових заходів профілактики можна віднести:
- не запускати і одночасно вчасно проліковують захворювання репродуктивної та ендокринної системи;
- не допускати проникнення інфекцій через статеві органи;
- скорегувати раціон, харчування має бути некалорійним і містити всі необхідні поживні речовини;
- приймати вітамінні комплекси і препарати для підвищення захисних сил організму;
- не допускати абортів і їх наслідки;
- прийом препаратів, що містять гормони, повинен бути узгоджений з лікарем;
- динамічне спостереження і регулярні обстеження необхідні всім жінкам, які отримували протягом життя лікування з приводу фолікулярних і Параоваріальні кіст, кісти жовтого тіла;
- пройти УЗД-контроль;
- не займатися самолікуванням
Уважне ставлення до власного здоров’я, ігнорування прояви початкових симптомів патології дозволить не допустити розвитку ускладнень і нормалізувати стан і роботу яєчників.
Лікування захворювання на ранній стадії розвитку завжди проходить швидше і легше, ніж корекція запущеної хвороби.
Вважається, що оральні контрацептиви здатні перешкоджати виникненню кісти на яєчниках, тому варто обговорити вибір таких засобів з гінекологом.
Незайвим буде збільшити рухову активність. Це усуне застійні явища в малому тазу, поліпшить кровообіг і зробить організм більш стійким до проникнення інфекцій, що в результаті знизить ймовірність розвитку кісти.
знахарські методи
Лікування синовіальної кісти народними засобами – це досить сумнівна терапія. Тому повністю покладатися на її ефективність не варто. Однак в поєднанні з призначеннями лікаря вона цілком здатна принести полегшення.
Ефективні такі рецепти:
- Протягом 30 днів необхідно вживати перед їжею свіжий сік капусти по 100-150 мл. Напій приймають двічі на добу.
- На ніч на область кісти прикладати примочки зі спиртом (70%). Можна використовувати для процедури міцний самогон.
- Приготувати суміш, що складається з рівних частин меду, житнього борошна і м’якоті алое. Такий засіб необхідно в вигляді компресу прикладати на уражену ділянку на ніч.
- Накладати на кісту капустяний листок, рясно змащений медом. Такий компрес повинен залишатися на шишці всю ніч.
- Візьміть морську сіль (2 ст. Л.), Суху глину (1 ст.). Перемішайте компоненти. Розведіть суміш теплою водою (100 мл). Отриманий засіб нанесіть на уражену область. Зверху щільно замотайте бинтом. Подібний компрес необхідно повторювати протягом 10 днів. Як стверджують знахарі, цього часу достатньо, щоб хворий відчув значне поліпшення в стані.
- Прекрасний лікувальний ефект здатна надати мазь Вишневського. Засіб необхідно нанести рівномірним шаром на марлю. Такий компрес прикладається до області синовіальної кісти. Зверху обертають поліетиленом і фіксують за допомогою еластичного бинта. Даний захід слід повторювати 2 рази на день. Продовжувати лікування рекомендується до повного зцілення.

Синовіальная кіста – це досить неприємне освіту, яке відрізняється непривабливим видом. Однак така пухлина практично ніколи не стає злоякісною. Якщо говорити про методи лікування, то найбільш ефективним є хірургічне втручання, яке захищає хворого від рецидивів.
Як розпізнати жирову кісту?
Багатьох цікавить, як виглядає жировик і чи можна безпомилково його розпізнати? Якщо під шкірою намацати нове утворення або здуття круглої або овальної форми, можна припустити що це і є липома.
Навіть маленька липома може хворіти, особливо при натисканні. У свою чергу, великий жировик не тільки псує зовнішність людини, а й може порушити роботу сусідніх органів. При цьому людина може відчувати такі неприємні симптоми:
- ліпома на бронхах – сильний сухий кашель;
- жировик на стравоході – нудота і кашель;
- пухлина в грудній залозі – болі в грудях;
- жирове освіту на сухожиллях – біль в суглобах.
Варто сказати, що самостійного визначення наявності ліпоми недостатньо, в обов’язковому порядку необхідно проконсультуватися з лікарем і проведення дослідження.
Протипоказання при кісті яєчника
Наявність патологічного кістозного освіти на яєчнику накладає ряд обмежень в звичного життя жінки.
До лікування недуги слід виключити такі дії:
- небезпечне температурний вплив на організм, потрібно уникати відвідування саун і прийняття гарячих ванн;
- використання грілок та інших способів прогрівання черевної порожнини;
- тривале перебування під яскравим сонцем або походи в солярій;
- здавлювання живота тісним одягом або під час процедури обгортання;
- прийом препаратів, що містять гормони;
- підняття важких предметів, робити глибокі нахили і вправи на м’язи преса;
- часті сексуальні контакти з чоловіком.
Порушення цих обмежень буде сприяти ушкодженню стінок кісти яєчника або перекручення ніжки пухлини.
Чому виникає кіста яєчника?
Причина розвитку кістозних порожнин в яєчниках поки повністю не вивчені, але найчастіше патологія з’являється під впливом таких чинників, як:
- гормональні зміни з підвищенням виробництва чоловічих гормонів;
- захворювання ендокринної системи;
- спадкові фактори;
- вроджена аномалія;
- ушкодження черевної порожнини в результаті оперативних втручань або травм;
- запальні процеси або інфікування органів репродуктивної системи;
- низька опірність організму інфекціям;
- порушене кровопостачання органів малого таза.
симптоми захворювання
Синовіальная кіста суглоба є пухлиноподібним освітою, яке підноситься над поверхнею шкіри. Іноді патологія зростає під сухожиллям. У цьому випадку утворення ніяк не проявляє себе. Але воно викликає у пацієнта певний дискомфорт під час руху.
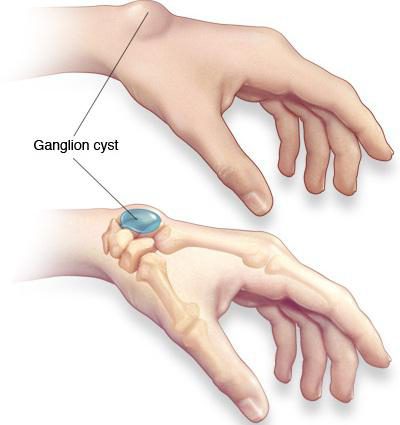
Найчастіше єдина скарга, що з’являється у хворого, – естетичний дефект. Адже маленька кіста не викликає болю або запальної реакції. Тому вона абсолютно не турбує людину. Якщо освіта досягає великих розмірів, то з’являється симптоматика здавлювання магістральних судин і нервів.
В цьому випадку можуть бути присутні такі ознаки недуги:
- помітна біль в районі кісти;
- обмежується рухливість ураженої області;
- тканини набрякають;
- на хворому зчленуванні стає помітна куляста опуклість.
Синовіальная кіста хребта може проявлятися такими симптомами:
- в сидячому положенні у пацієнта дуже швидко виникає біль;
- спостерігається оніміння нижніх кінцівок;
- може виникнути розлад травного тракту, порушитися функціонування сечового міхура, нирок (при хронічній стадії).
