Вірус папіломи людини. Інформація для пацієнтів.
Шановні дівчата, жінки, окремо написати про папіломавірусної інфекції вирішила тому, що практично кожна пацієнтка, зіткнувшись з цією інфекцією і, прочитавши в інтернеті, що вірус призводить до розвитку раку шийки матки, відчуває страх. Переживання можуть бути вираженими, аж до важкої депресії.
А між тим, 80% жінок, що живуть статевим життям, рано чи пізно стикаються з цією інфекцією, а багато – навіть неодноразово. При цьому велика частина навіть не дізнається про факт інфікування, так як захворювання часто протікає безсимптомно, а профілактичні огляди в нашій країні відвідують не більше третини жінок. І що ж, невже всім інфікованим жінкам загрожує рак шийки матки? Ні!
Згідно з даними статистики, з 1000 жінок, які заразилися ВПЛ, рак шийки матки розвивається тільки у однієї, і то, через 10 – 15 років (докладніше – в статті Рак шийки матки).
Тому, головне, що ми повинні з Вами зробити, якщо результат ВПЛ – тестування виявився позитивним, – заспокоїтися. Взяти себе в руки нам необхідно тому, що негативні переживання і безсонні ночі підривають роботу нашої імунної системи, так необхідної нам для боротьби з вірусом.
Що це таке?
Папілома – це пухлина, вважається доброякісною, виростає на поверхні шкіри і виглядає як маленький сосок. Розмір папілом може бути від одного до двох см. Місця появи: оболонка порожнини рота, носа, глотка, голосові зв’язки; може утворюватися на сечовому міхурі та в інших місцях.
Залежно від типу вірусу розрізняються і захворювання: бородавки викликаються вірусом папіломи людини 2-го і 4-го типу, плоскі бородавки – вірусом 3-го і 10-го типу, гострі кондиломи – 6-м і 11-м типами. Деякі типи вірусу (16, 18, 31, 33, 35) стають причиною дисплазії шийки матки або сприятливим фоном для розвитку раку шийки матки. Вірус папіломи людини передається контактним і побутовим шляхами, залишаючись в шкірі і слизових.
Вірус папіломи людини поділяють на дві групи – високого і низького ризику. Група низького ризику об’єднує типи вірусу (перш за все 6 і 11), які викликають гострі кондиломи. До групи високого ризику відносять 16-й, 18-й, 31-й, 33-й, 35-й типи вірусу, які викликають дисплазію шийки матки і збільшують ризик виникнення раку шийки матки.
Щороку за допомогою до лікарів звертаються мільйони людей з загостреними кондиломами. Але ще частіше така вірусна інфекція залишається непоміченою, так як протікає безсимптомно.
Що це за вірус?
- За 50 років відкрито більше 100 типів вірусу папіломи людини. Патогенні для людини – 80 типів.
- За даними ВООЗ, 70% населення Землі до 50 років інфіковано ВПЛ.
- У дітей віруси папіломи викликають появу бородавок.
- У жінок ВПЛ 16 і 18 типів частіше інших типів призводять до раку шийки матки. Щорічно в світі виявляються 500 000 нових випадків раку шийки матки.
- ВПЛ в переважній більшості є причиною раку статевих органів у жінок і у чоловіків.
- Вилікувати ВПЛ повністю і назавжди не вдасться. Можна тільки на час придушити його розвиток і не допускати появи утворень.
- Найефективнішою профілактикою від раку шийки матки і статевих органів у всьому світі вважається вакцина від 6, 11, 16 і 18 типів папіломавірусів.
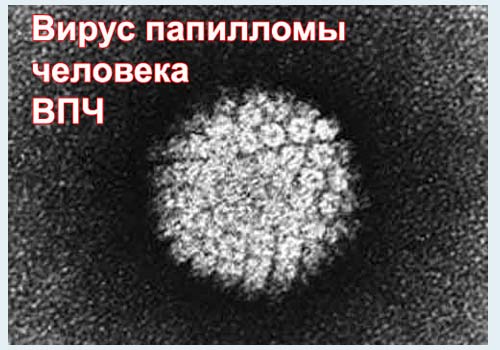
Так виглядає ВПЛ під електронним мікроскопом
Як відбувається зараження?
Джерело вірусу – клітини шкіри хворої людини. Чи не кров! Чи не слина! Тільки клітини шкіри або слизової оболонки.
Якщо у хворого є папілома, навіть невеликого по виду розміру, саме вона є безпосереднім джерелом вірусу! При цьому у хворого при огляді може ще не бути бородавки або кондиломи. Зміни можуть бути ще мікроскопічними, не помітні оком (субклінічна стадія захворювання). Але така людина вже може передати вірус іншій людині.
Інфікування звичайно виникає ще в дитячому віці. Через мікропошкодження шкірних покривів дитини (подряпини, садна) папіломавірус проникає в шкіру і викликає появу бородавок. Про те, які види бородавок бувають, читаємо тут: посилання.
У дорослих людей певні типи вірусу (будуть розглянуті нижче) викликають розвиток аногенітальних бородавок, або гострих кондилом на статевих органах (прочитати про кондиломи більш докладно). Механізм передачі таких типів – переважно статевий. Але теоретично можливий і контактно-побутовий шлях передачі – через загальні гігієнічні приналежності, обідок унітазу, прийом ванни, відвідування лазні, басейну і т.д.
Через мікротравми статевих органів вірус передається від одного статевого партнера до іншого. При цьому у хворого також може не бути ніяких видимих оком змін. Але мікроскопічні зміни на слизовій статевих органів можуть бути. І ці змінені клітини є джерелами вірусу.
Далі вірус проникає в шкіру або в слизову і його зустрічають різні клітини імунної системи людини. У більшості випадків імунні клітини знищують вірус. Більш детальну інформацію про роботу імунної системи читаємо тут.
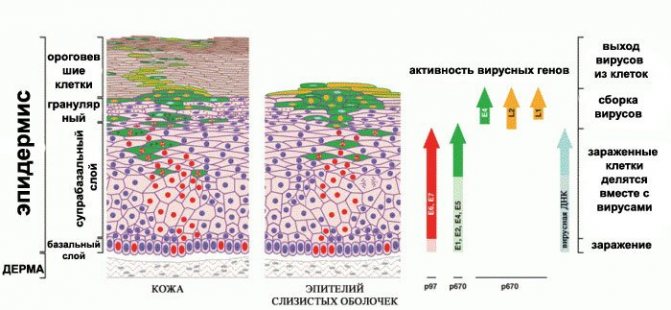
Але якщо імунна система ослаблена, вірус встигає проникнути в клітини базального шару епітелію шкіри або слизових оболонок, ДНК ВПЛ вбудовується в хромосоми клітин і змінює роботу цих клітин. Клітини починають надмірно ділитися і розростаються на обмеженій ділянці, зовні перетворюючись в бородавки і папіломи.
Інкубаційний період може бути коротким – 3 місяці, а може тривати роками. Тобто вірус в організмі є, він може бути присутнім всього в декількох клітинах епітелію. Але імунітет досить сильний, щоб не давати йому розвиватися в повноцінну освіту, видиме оком.
Так вірус папіломи розвивається в шкірі
Запам’ятайте
– типи ВПЛ, що викликають бородавки, проникають в організм ще в дитинстві,
– типи ВПЛ, що викликають гострі кондиломи, проникають в організм переважно при статевому контакті.
Паразити в кишечнику не є причиною папілом !!! (Див. Викриття від Олени Малишевої). Причина – тільки вірус ВПЛ !!!
У рідкісних випадках розвиток папіломавірусної інфекції в організмі людини може привести до малігнізації (тобто переродження в рак). Тому всі типи папилломавирусов класифікують за ступенем онкогенности (тобто за ступенем можливого розвитку раку).
Як можна заразитися?
Джерелом зараження є хвора людина або вірусоносій, тобто ВПЛ передається тільки від людини до людини.
Відомі три шляхи передачі цієї інфекції:
- контактно-побутовий (через дотики);
- статевої (генітальний, анальний, орально-генітальний);
- під час пологів від матері до дитини.
ВПЛ вражає шкірні покриви і слизові оболонки: на них утворюються різні бородавки, папіломи і кондиломи.
Вірус живе в крові людини і до певного часу себе ніяк не проявляє. Але варто тільки ослабнути імунітету, як на шкірі і / або слизових з’являються розростання. Цим і пояснюється досить тривалий інкубаційний період: від кількох тижнів до десятків років.
види ВПЛ
Визначено більше ста типів ВПЛ, що заражають урогенетальний тракт людини, що вражають епітелій шкіри і слизових статевих органів – 35 видів.
Для всіх видів ВПЛ використовується класифікація, заснована на типах виявляються бородавок, висипань і інших шкірних проявів. Типування ВПЛ з описом виглядає так:
- різні види бородавок – за їх поява відповідальний ВПЛ 1-5 типу;
- підошовні бородавки (вони з вигляду нагадують мозоль) – 1-4 типи ВПЛ. Зазвичай формуються в тих місцях, де відбувається натирання мозолів або здавлювання. У таких місцях шкіра стає товщі і при натисканні викликає неприємні відчуття. Такі бородавки не проходять самі і потребують хірургічному видаленні. Розрізняють два підвиди підошовних бородавок. Один вид проростає глибоко в тканини і сильно болить, інший тип нагадує множинні нарости, як би приклеєні один до одного – такий вид бородавок майже не приносить відчуття болю
- плоскі бородавки – 3, 5, 10, 28, 49 типи. Найчастіше вражають долоні, обличчя. Зазвичай вони зустрічаються у молодих людей і через це такий вид бородавок називають юнацькими. Організм часто сам справляється з цією інфекцією;
- звичайні бородавки – 27 тип ВПЛ;
- вульгарні бородавки – вірус 2 типу (як правило, організм сам справляється з таким видом вірусу). Він передається побутовим шляхом;
- гострі бородавки, які вражає у жінок піхву, вульву, статеві органи, шийку матки, анус, у чоловіків можуть перебувати на голівці пеніса, на шкірі крайньої плоті, також зустрічається розташування їх в дихальних шляхах – типи 6, 11, 13, 16,18 , 33, 35;
- ВПЛ високо онкогенного ризику, що викликає передраковий стан – 39 тип;
- зустрічається бородавчаста епідермодісплазія. Вона буває двох видів: що викликається ВПЛ 5, 8, 47 типів – при раку шкіри в 9 випадках з 10 цей вірус є в наявності в крові пацієнта, інший тип, що викликається ВПЛ 14, 20, 21, 25 типів зазвичай викликає доброякісні новоутворення;
- ларингеальний папилломатоз – вірус 11 типу. Зазвичай передається від матері до дитини, але можливе зараження при оральному сексі. Викликає труднощі з ковтанням, захриплість, якщо кількість папілом велике – погіршується дихання;
- бовеноідний папулез. Цей вид провокується 16, іноді 18, 31-35, 42, 48, 51-54 типами ВПЛ. Найчастіше може виникнути у представників чоловічої половини, які мають багато статевих партнерок. Зовні ці утворення виглядають як напівкруглі або плоскі нарости з гладкою або шорсткою поверхнею, окрас буває різним – від зовсім світлого до майже чорного. Хвороба може пройти сама по собі, це Неонкогенні тип вірусу.
Фактори ризику
Цікавим фактом є те, що різні типи ВПЛ можуть проявляти себе неоднаково, викликаючи у людини розвиток доброякісних або злоякісних утворень. Також папілома людини – це вірус, який може вражати шкірні покриви і слизові, а може зовсім не виявляти себе до того часу, поки не відбудеться зниження імунітету у носія інфекції.
Згідно зі світовою статистикою, вірогідність розвитку цієї недуги зростає в кілька разів у наступних категорій громадян:
- жінки в стані вагітності;
- пацієнти, часто страждають від різних недуг;
- особи з нетрадиційною орієнтацією;
- представники чоловічої або жіночої статі, які хворіли на венеричні захворювання;
- люди, що ведуть надмірно активне статеве життя;
- особи, які мають розлади роботи імунної системи;
- сексуальні партнери людей, у яких виявлено носійство ВПЛ або активна форма цієї недуги;
- жінки, які хворіють на різні захворювання шийки матки.
Всім представникам даних категорій необхідно обов’язково пройти обстеження на предмет виявлення папіломатозу. Перевіритися рекомендують також тим особам, які є прихильниками вільних статевих стосунків, мають безліч сексуальних партнерів або часто їх змінюють. Навіть один незахищений акт може стати причиною зараження, тому фахівці радять дотримуватись заходів профілактики цього захворювання.
Діагностика і до кого треба звернутися
Для діагностування папіломавірусу людини застосовують такі методи дослідження:
- особистий огляд пацієнта;
- аналіз крові;
- кольпоскопія;
- цитологія мазка – ПАП-тест;
- гістологія тканини;
- ПЛР – полімеразна ланцюгова реакція. Цей аналіз дозволяє не тільки дізнатися про наявність вірусу, а й визначити його тип. Але якщо аналіз позитивний, це не означає, що такий тип ВПЛ не пройде самостійно. Цей аналіз також визначає всі види папіломавірусу;
- уретроскопія;
- біопсія.
Якщо зовнішніх ознак у вигляді висипання немає, скарг у пацієнта немає, а присутність ДНК ВПЛ визначено тільки по аналізах – мова може йти від транзиторної вірусної інфекції (людина є носієм).
Через те, що ВПЛ може бути причиною хвороб різних органів, то при його наявності звертаються до лікарів різних напрямків. При наявності бородавок на шкірі обличчя і тіла звертаються до дерматолога. При підошовних бородавках – до дерматолога або хірурга. При кондиломах у чоловіків – до уролога (хірурга), у жінок – до гінеколога (хірурга). Якщо кондиломи присутні в зоні анального отвору, то треба звернутися до проктолога. Якщо підозрюється бородавочной епідермодісплазія – то до дерматолога або онколога. Ларингеальний папилломатоз вимагає звернення до отоларинголога або хірурга, бовеноідний папулез – необхідно звернутися до уролога або венеролога.
Також потрібно диференціальна діагностика з такими захворюваннями, як мікропапілломатоз, вестибулярний папилломатоз – вони, на відміну від ВПЛ, лікування не вимагають, так як при схожості зовнішніх ознак є варіантом анатомічної норми. Розшифровка нормативних значень за аналізом крові буде показувати відсутність ВПЛ.
Вірус папіломи людини: інкубаційний період
Зазвичай при інфікуванні вірусом папіломи людини інкубаційний період тривалий: від половини місяця до кількох років. Для папіломавірусної інфекції характерно приховане (латентне) протягом. Людина може одночасно заражатися декількома типами папіломавірусів. Під впливом різних факторів відбувається активація вірусу, його посилене розмноження, і хвороба переходить в стадію клінічних проявів.
У більшості випадків (до 90%) протягом 6-12 місяців відбувається самолікування, в інших випадках відзначається тривалий хронічний рецидивуючий перебіг з можливою малигнизацией процесу (в залежності від типу вірусу).
здача аналізів
Саме завдяки чутливим до вірусної активності аналізам пацієнтці і вдається поставити правильний діагноз. У разі якщо зовнішні ознаки інфекції відсутні, дослідження допомагають встановити наявність проблеми. Якщо ж нарости вже з’явилися, тести допоможуть визначити рівень вірусного навантаження, штам ВПЛ, ступінь ураження і т.д.
Серед найбільш затребуваних аналізів виділяється:
- ПЛР-діагностика. Це сучасний метод, що допомагає пацієнтці як з виявленням наявності проблеми, так і з встановленням конкретного типу вірусу. Крім того, такий аналіз дозволяє оцінити стан пацієнтки до і після лікування, завдяки чому активно використовується в медичній практиці.
- Digene-тест. Ще один високочутливий тест, що дозволяє визначити наявність вірусу в організмі. Для цього необхідно взяти зішкріб з піхви або з шийки матки. Тест допомагає у визначенні характеру і стадії розвитку інфекції.
- Цитологія. Цей метод оцінює вірусне навантаження, показуючи число уражених і здорових клітин. Цитологія вказує на наявність змінених структур і визначає характер змін в клітинах.
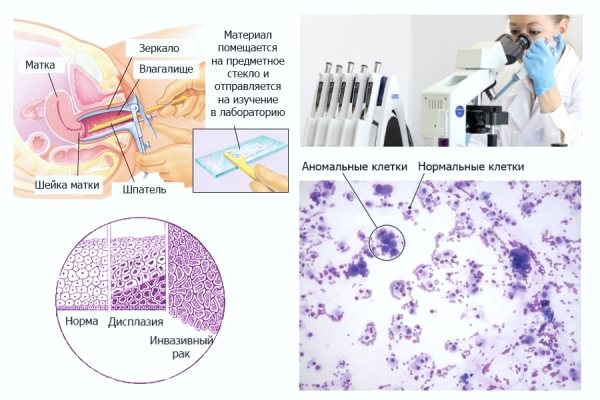
Цитологічне дослідження мазка - Біопсія. Зазвичай призначається при необхідності підтвердити результати попередніх досліджень. Для діагностики береться зразок тканини з ураженої ділянки. Біопсія також показує наявність передракових змін до досліджуваної області.
Для правильної постановки діагнозу необхідно провести хоча б кілька із запропонованих тестів. Це допоможе уточнити необхідне для лікування деталі і дасть наочну картину захворювання.
Класифікація і симптоми ВПЛ
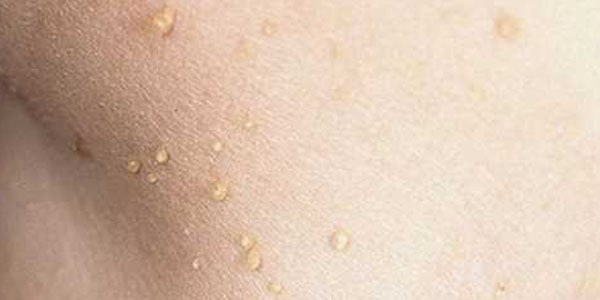
Клінічні симптоми вірусу папіломи людини (див. Фото) досить варіативні – для деяких видів вони практично відсутня, а багато проявляються зростанням папілом в різних частинах тіла.
Подібних шкірних наростів розрізняють кілька типів – вони і служать базою класифікації ВПЛ.
прості папіломи
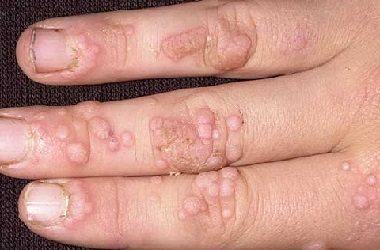
Їх зростання провокується вірусом папіломи людини 2 типу, власне нарости відрізняються брутальністю, наявністю ороговілого шару і розмірами – від 1 мм і більше. Дуже часто такі нарости непоодинокі, а являють собою локалізовану «злилася» зону. Прості (їх ще називають вульгарними) папіломи можуть розташовуватися на долонях і між пальцями, у дітей їх виявляють на колінах.
плоскі папіломи
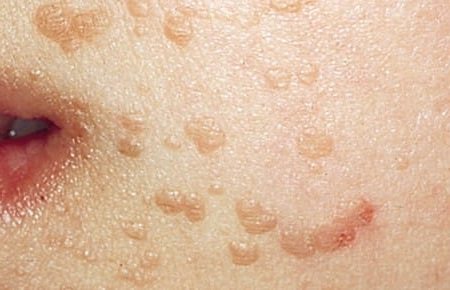
Викликаються вірусом папіломи людини 3 і 10 типу, за кольором ідентичні кожному покрову і тому найменш помітні. Але крім появ новоутворень, для плоского вигляду папілом характерні свербіж, гіперемія (почервоніння) шкіри і болючість.
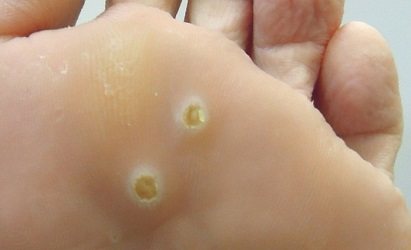
підошовні папіломи
На самому початку свого розвитку підошовні папіломи мають вигляд білуватих, блискучого плями. Потім він трохи «підводиться» над рівнем шкірної поверхні. Навколо основної папіломи можуть з’являтися множинні мозаїчні новоутворення. Подібні новоутворення ускладнюють життя хворого – йому проблематично ходити, підібрати зручне взуття практично неможливо.
ниткоподібні папіломи
Цей тип розглянутих новоутворень притаманний жінкам старше 50 років, з’являються спочатку у вигляді невеликих шишечок жовтуватого відтінку. Згодом відбувається розростання цих шишечок, вони перетворюються в скупчення численних «ниток».
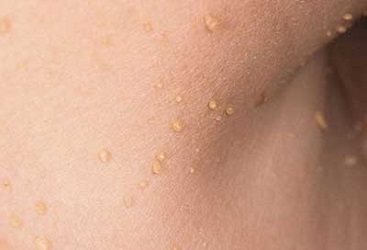
гострі кондиломи
Зовнішній вигляд утворень нагадує кольорову капусту або півнячий гребінь. Найчастіше кондиломи розташовуються на крайньої плоті, голівці пеніса, близько сечівника, навколо ануса, на малих статевих губах, на слизовій піхви, шийці матки, в куточках рота, в гирлі сечівника.
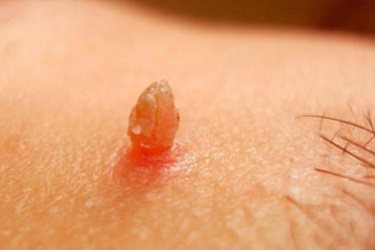
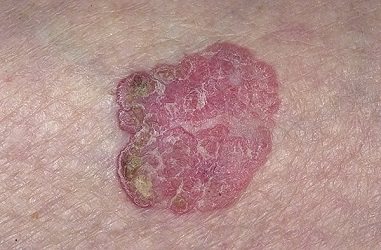
хвороба Боуена
Виглядає як одиничне освіту виключно в верхньому шарі епідермісу (частіше на голові). Осередок від 5 до 50мм виглядає як розростається роговий шар шкіри, іноді покривається корками. Викликається ВПЛ 16-го типу. Освіти схильні до переродження в плоскоклітинний рак.
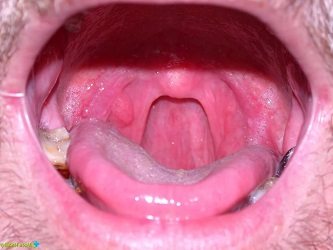
Освіти в ротоглотці
Квітучий папилломатоз в ротовій порожнині зовні також нагадує кольорову капусту: білі бляшки на слизовій порожнини рота. Зустрічається у людей похилого віку. Папіломатоз гортані може спускатися на трахею, бронхи і тканина легені, зустрічається у дітей і дорослих. Ознаки папилломатоза гортані – це дисфония (розлад мови) і Афоня (неможливість говорити), осиплість голосу і утруднене дихання. При ураженні ротоглотки ВПЛ може виникати рак.
Детальніше про ВПЛ, його опис
ВПЛ заражено більше половини населення Землі. Частина з них є просто носіями захворювання, а у інших цей вірус проявляється як папилломатоза шкіри, слизових. Іноді це вірусне захворювання здатне бути збудником ракового переродження клітин.
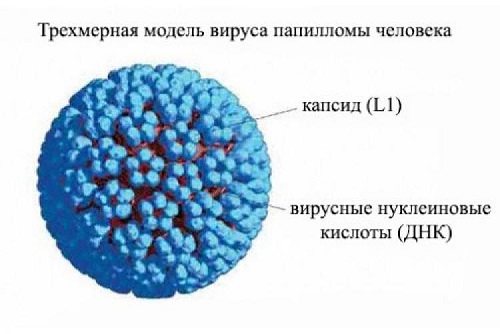
ВПЛ є інфекцією з сімейства Papovaviridea, яка може інфікувати і змінювати клітини епітелію.
Це доброякісне новоутворення формується в будь-якій області тіла:
- шиї;
- під грудьми;
- на животі;
- особі;
- на геніталіях;
- в пахвових западинах;
- на слизових ротової, носової порожнинах, губах;
- на слизових внутрішніх органів.
Ця інфекція відноситься до внутрішньоклітинних паразитів, які не здатні самостійно відтворюватися, і для цього користуються клітинами людського організму. Вірус впроваджує свою ДНК в хромосоми людини і так він паразитує досить довго. При зниженні імунітету можна спостерігати помітну активізацію цього захворювання. Цим фактом обумовлена необхідність лікування ВПЛ.
Розвиток цієї інфекції відбувається в клітинах організму, але існувати поза ним він теж може, але не довго. Перебуваючи в клітинах живого організму він викликає збій в їх розподілі.
Вірус папіломи людини у чоловіків
Папіломавірусна інфекція у чоловіків може протікати без будь-яких симптомів. Варто відзначити і те, що в основній групі ризику чоловіки, які часто змінюють статевого партнера, мають незахищені статеві контакти.
Патологічні утворення локалізуються в таких місцях:
- на голівці і стовбурі статевого члена;
- на шкірі мошонки;
- в області промежини;
- на слизовій оболонці.
Такі асоціації можуть групуватися. Як правило, свербіння і інших неприємних відчуттів вони не викликають. Дуже рідко вони можуть супроводжуватися свербежем або палінням тільки під час статевого акту.
Вірус такого типу у чоловіків може приймати форму високої онкогенности. Це призводить до ракових захворювань статевих органів. Але, якщо почати лікування вчасно, то ризик виникнення онкогенних захворювань зводиться до мінімуму. Бородавки, які викликані вірусом ВПЛ, видаляються хірургічним методом або за допомогою спеціальних хімічних розчинів. Попутно призначають противірусні препарати. Тому на ранніх стадіях розвитку цього типу недуги у чоловіків, від нього можна позбутися повністю.
Подальші дії
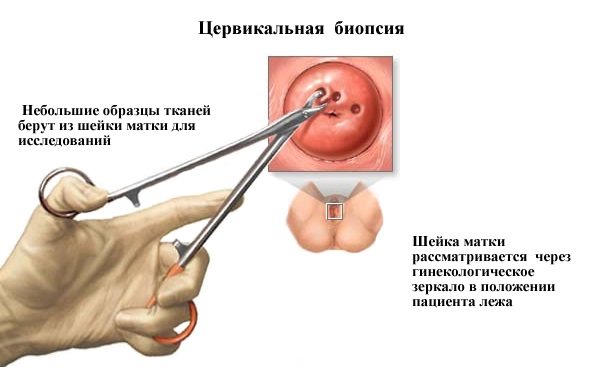
При підозрі на ВПЛ пацієнтці необхідно відвідати гінеколога і здати аналізи, націлені на виявлення вірусної активності. Крім того, жінці необхідно провести кольпоскопію для відстеження стану шийки матки. Ця процедура допоможе не тільки оцінити глибину ураження вірусом, але і проявить інші патології за рахунок багаторазового збільшення за допомогою кольпоскопа.
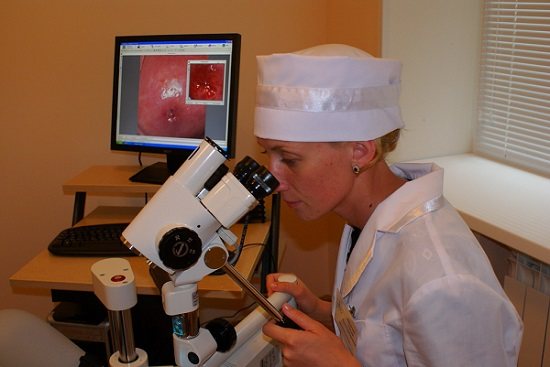
Кольпоскопія шийки матки
Після цього пацієнтці зазвичай призначаються додаткові аналізи на відстеження вірусної активності. В рамках лікування ВПЛ гінеколог призначає консервативну терапію і хірургічне лікування.
Вірус папіломи людини у жінок
Як вже було сказано, найбільш схильні до вірусу жінки у віці 20-45 років. Але тут варто відзначити і той факт, що в основній групі ризику ті, хто часто міняє статевих партнерів і має незахищені статеві контакти.
Цей тип інфекції у жінок поділяють на такі групи:
- високою онкогенности;
- низької онкогенности;
- Неонкогенні типу.
Найбільш небезпечним для жіночого здоров’я є інфекція високого типу онкогенности. Практично завжди він призводить до онкологічного захворювання – злоякісної пухлини, раку шийки матки. Ризик такого розвитку патології становить 90%. Ситуацію погіршує ще й те, що на перших стадіях розвитку недуга не подає симптомів. Зрідка можуть проявлятися невеликі бородавки в області долонь і підошви.
При типі інфекції високою онкогенности утворюються кондиломи. Це утворення схожі на бородавки, але з нерівними краями. Такі асоціації можуть з’являтися в області піхви, ануса, в області промежини. Іноді кондиломи можуть приймати вигляд пухирців з рідиною, які згодом лопаються і виділяють неприємний запах.
Високий тип інфекції ВПЛ також може стати причиною раку піхви і вульви. У більш рідкісних клінічних випадках можливий рак носоглотки. Варто відзначити, що повністю вилікувати високу форму онкогенности ВПЛ практично неможливо.
Типи ВПЛ онкогенні і неонкогенні
(За даними досліджень McConcl DJ, 1991; LorinczA. T., 1992; Bosch E X. et al., 2002; Козлова В. І., Пухнер. Ф., 2003; Syrjanen S., 2003; Шахова Н. М. і ін., 2006;).
- Неонкогенні типи ВПЛ, тобто ніколи не викликають рак: 1, 2, 3, 4, 5, 10, 28, 49
- Низько-онкогенні типи ВПЛ (дуже рідко викликають рак): 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 72
- Типи середнього онкогенного ризику (відсоток ракового переродження середній): 26, 30, 35, 52, 53, 56, 58, 65
- Високо-онкогенні типи ВПЛ (ризик ракового переродження високий): 16, 18, 31, 33, 39, 45, 50, 59, 61, 62, 64, 68, 70, 73. Це особливо важливо у жінок.
До речі, іноді класифікація змінюється. Наприклад ВПЛ 58 типу у жінок вже не є високоонкогенні. Його стали відносити до типам із середньою онкогенні.
Зустрічальність при захворюваннях
- У 73-90% випадках при раку шийки матки знаходять: 16, 18 і 45 тип ВПЛ
- У 77-93% випадках при раку шийки матки знаходять: 16, 18, 45, 31 і 59 тип ВПЛ
- У 80-94% випадках при раку шийки матки знаходять: 16, 18, 45, 31, 33 і 59 тип ВПЛ
- Передракові стани в урології та гінекології поєднуються часто з 61, 62, 68, 70, 73 типами ВПЛ.
Найбільш часто в аналізах зустрічаються
- human papillomavirus 16 (пишеться HPV 16) – 50%
- human papillomavirus 18 (HPV 18) – 10%
Небезпека папіломавірусної інфекції
Властивості вірусу папіломатозу такі, що обґрунтовується він або в шкірі, або в слизовій оболонці різних органів: репродуктивних (і чоловічих, і жіночих), стравоходу, бронхів, порожнини рота, прямої кишки. Може локалізуватися він і в кон’юнктиві очей.
Кожен штам вірусу має свою «улюблену» локалізацію. Так, найбільш небезпечні 16 і 18 тип при попаданні відразу ж «направляються» до статевих органів, а низькоонкогенні віруси 6 і 11 – вражають область вульви і промежини, викликаючи розвиток там гострих кондилом. Ці ж штами можуть викликати папіломатоз в дихальних шляхах у дитини, якщо він буде народжений природним шляхом від матері з генітальними кондиломами.
Після зараження не завжди розвивається хвороба з вираженими симптомами. Навпаки, захворювання найчастіше протікає непомітно і до серйозних наслідків не призводить.
Найнебезпечніші ускладнення папіломавірусної інфекції – це:
- Рак шийки матки. Він виникає у жінок в результаті інфікування вірусом папіломи людини 16 або 18 типів. Доведено, що дане захворювання при відсутності папіломавірусу не виникає. І якщо раніше говорили про розвиток цервікальної карциноми з ерозії або ектропіону, зараз це переглянуто і заперечується;
- Карцинома прямої кишки. Він, на відміну, від першого захворювання, може мати й інші причини;
- Рак горла. Його також викликає вірус 16 типу;
- Рак легенів, який може виникати при інфікуванні 16, 18, 11, 2, 6, 30 типами вірусу;
- Дихальна недостатність, яка розвивається при зростанні злоякісних папілом в дихальних шляхах (гортані, трахеї);
- Контактна кровотеча з кондилом. Якщо вони знаходяться на зовнішніх статевих органах, промежині або в піхву, то їх провокує секс. При іншої локалізації (в носі, в роті) можна спровокувати кровотечу, механічно травмувавши їх іншими предметами.
Щороку, за свідченням офіційних джерел, в світі реєструється трохи менше півмільйона (470 тисяч) нових випадків раку шийки матки, викликаного цим вірусом. 233 тисячі жінок щорічно гинуть від цього захворювання. Це ставить дане онкологічне захворювання на 2-е місце по частоті серед усіх ракових патологій в гінекології (перше місце – у рака молочної залози) і на 5-е місце – серед усіх причин смертності у жінок. Найчастіше від карциноми шийки матки помирають жінки до 40 років.
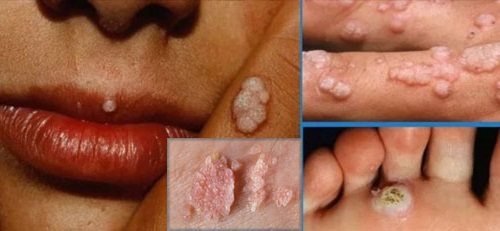
Симптоми і специфіка протікання ВПЛ у чоловіків, жінок і дітей
Для того щоб подолати інфекцію на ранніх стадіях імунітет людини досить сильний. Найчастіше хвороба не розвивається і про наявність ВПЛ людина навіть не підозрює, так як зовнішні симптоми можуть і не проявлятися. Але через якийсь час (місяців або років) можуть виникнути деякі ознаки зараження ВПЛ.
Статистика говорить всього про 5-10% хворих, у яких присутня зовнішня симптоматика захворювання ВПЛ (Human papillomavirus). Хвороба протікає безсимптомно – основна маса хворих не має ознак захворювання. При активізації вірусу можуть виникати нарости різного виду, які говорять про присутність в організмі ВПЛ різних типів. Місця локалізації також говорять про тип вірусу. Наприклад, папіломи мають вигляд м’яких подовжених наростів (ниткоподібні бородавки), які кріпляться на ніжці, окрас може не відрізнятися від кольору шкіри, але буває і забарвленим. Можуть з’являтися палочкообразниє нарости, м’які на дотик рожевого кольору.
Місцями локалізації можуть бути пахвові западини, внутрішня сторона стегон, шия, пах, під молочними залозами, коли людина. Гострі кондиломи виглядають як нежорсткі висячі нарости, також прикріплені до шкіри за допомогою ніжки, основними місцями локалізації можуть бути зовнішні статеві органи і задній прохід. Бородавки бувають круглої форми і частіше розташовуються на кистях рук, ногах, колінах або ліктях.
У чоловіків перебіг захворювання буває прихованим, а можуть сформуватися генітальні папіломи (гострі), наявність яких провокує переродження клітин в злоякісну внутрішньоклітинну неоплаз пеніса або прямої кишки. Можливий папилломатоз гортані.
Важливо! Чоловіки частіше виступають як пасивні носії вірусу, який менш небезпечний для чоловіків, ніж для жінок – у них вірогідність виникнення онкології значно рідше.
У жінок специфіка перебігу захворювання така, що розвиток захворювання здатне відбуватися і в прихованій формі, а буває викликає формування генітальних папілом. Заразившись вірусом, жінка може не спостерігати ніякої симптоматики аж до настання менопаузи, в цей час вірус може спровокувати озлокачествление клітин слизової статевих органів.
Запам’ятайте! Запобігти початок розвитку раку шийки матки, викликаного наявністю ВПЛ, допоможе регулярний огляд у лікаря. Так як зовні це захворювання може себе не проявляти.
У дітей під впливом вірусу можуть розвиватися бородавки на шкірі, папіломатоз гортані (зазвичай в хронічній поворотній формі). Папіломатоз гортані викликає проблеми з диханням, аж до синдрому задухи. Шкірні бородавки присутні у 12% школярів, це саме часто зустрічається дерматологічне захворювання у дітей.
Хочете дізнатися вартість лікування раку за кордоном?
* Отримавши дані про захворювання пацієнта, представник клініки зможе розрахувати точну ціну на лікування.
ВПЛ і вагітність
Вірус папіломи людини не впливає на репродуктивну функцію, тобто вірус не заважає жінці мати дитини.
Якщо виявили папіломавірусну інфекцію під час вагітності:
- перше – знайти хорошого гінеколога і спостерігатися у нього до самих пологів,
- найголовніше – які у жінки прояви інфекції, від цього буде залежати тактика лікаря,
- на плід вірус не діє ніяк!
- бородавки і папіломи можна видалити після пологів,
- мінімум препаратів (тільки в разі потреби) під час вагітності,
- під час пологів дитина може заразитися, проходячи через родові шляхи,
- при наявності виражених змін на шийці матки вагітної можуть запропонувати кесарів розтин,
- при відсутності проявів – пологи природним шляхом.
Взагалі кесарів розтин при ВПЛ-інфекції проводиться рідко. І прояви інфекції у дітей згодом також вкрай рідкісні або незначні.
ВПЛ 16 і 18 типу
- 16 тип зустрічається в 50%, а 18 тип – у 10% всіх аналізів на ВПЛ.
- Викликають поява:
- У жінок і чоловіків – аногенітальні бородавки (або загострені кондиломи), рак слизової порожнини рота.
- У жінок: рак шийки матки
- У чоловіків: бовеноідний папулез і рак шкіри статевого члена.
- Діагностика: ПЛР-аналіз в спеціалізованих лабораторіях.
- Лікування: лікують основне прояв вірусної інфекції + противірусні та імунні препарати (читати докладно про лікування ВПЛ).
- Профілактика: вакцинація.
діагностика
За останні роки медицина досягла значних успіхів в діагностиці ПВІ. Це стало можливим завдяки систематизації даних про ВПЛ і захворювань, з ним асоційованих, вивчення всіх існуючих шляхів зараження, багатьох механізмів патогенезу інфекційного процесу і стану імунної системи, а також можливих морфологічних змін.
Є кілька способів діагностики папіломавірусної інфекції, а також в даному випадку фахівці дотримуються загальноприйнятих алгоритмів:
- В обов’язковому порядку обстеження на ВПЛ підлягають сексуально-активні жінки і чоловіки.
- Також повинні бути обстежені на ВІЛ-інфіковані пацієнти та особи з симптомами захворювань, що передаються статевим шляхом.
- Люди, у яких доведено наявність факторів ризику ПВІ.
- Пацієнти з гострими папіломами в ротовій порожнині і в аногенітальний області.
- Хворі, які страждають різними патологіями шийки матки.
- Пари, які планують вагітність.
Основні діагностичні методи ПВІ:
- Візуальний огляд осередків ураження.
- Використання лупи і кольпоскопа.
- Цитологічні методи дослідження.
- Молекулярно-біологічні методики.
- Гістологічне (патоморфологічне) дослідження.
Всім пацієнтам, які досліджують на наявність ПВІ, паралельно проводиться дослідження на сифіліс, гепатити та ВІЛ, беруться мазки для бактеріоскопічного дослідження виділень уретри, піхви і шийки матки, а також призначається ПЛР і бактеріологічне дослідження на наявність урогенітальних інфекцій.
Як правило, виявлення папіломавірусу не викликає ускладнень: інфекція виявляється при стандартних оглядах у гінеколога або дерматолога. При відповідній симптоматиці проводиться прицільна біопсія. У тому випадку, коли у пацієнта виявляються плоскі кондиломи, локалізовані в аногенітельной області, для попередження розвитку злоякісних захворювань, проводиться тестування серотипів вірусу папіломи людини з онкогенним маркером.
Провідні клініки в Ізраїлі

Ассута
Ізраїль, Тель-Авів

Іхілов
Ізраїль, Тель-Авів

Хадасса
Ізраїль, Єрусалим
Зверніть увагу! ВПЛ найпоширеніший вірус, який може передаватися як венеричне захворювання, статевим шляхом.
Причини захворювання, і як відбувається інфікування
Передача вірусу відбувається при контакті зі шкірою або слизовою хворої людини.
Зараження може статися:
- під час статевого контакту (в тому числі і через анальні і оральні види статевих контактів);
- при народженні. Від матері до новонародженої дитини, коли він проходить в процесі пологів через родові шляхи. Хвороба виявляється в перші роки, коли папіломи можуть проявитися в роті (ларингеальний папилломатоз) і на шкірі;
- при аутоинокуляции. Зараження здатне відбутися при простому відсутності правил особистої гігієни – при голінні або епіляції;
- побутовим шляхом. У зв’язку з тим, що такий вірус надзвичайно живучий, а у вологому середовищі – особливо, то є ризик підхопити його при користуванні громадськими місцями: сауни, басейни, туалети, лазні, спортзали. Вірус проникає через дрібні пошкодження шкіри.
Деяким видом вірусу можна захворіти навіть при рукостисканні. Якщо в сім’ї є той, хто є переносником вірусу, то ризик того, що інші члени сім’ї хворі їм – дуже високий. Цей вірус завжди дуже заразний.
Різні види вірусу можуть викликати або сприяти в розвитку захворювань:
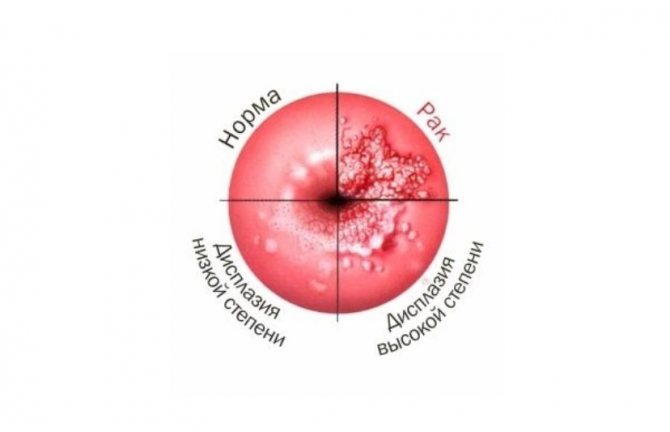
дисплазії шийки матки – 62%;- гострих кондилом сечових шляхів і статевих органів – приблизно в 50% випадків;
- преінвазивний і інвазивний рак шийки матки – 38%;
- також у 85% пацієнток з кондиломами статевих органів виявляються вогнища ВПЛ-інфекції піхви і шийки матки в різних формах.
Це дає підозри, що люди з ВПЛ статевих шляхів відносяться до групи онкоризику – у них можуть виникнути інтраепітеліальна карцинома шийки матки.
Фактори, що сприяють зараженню ВПЛ:
- зменшення загального імунітету через вплив різних канцерогенів;
- перевтома, присутність стресів різного характеру;
- збій в гормональному фоні;
- вагітність (через перебудову організму і зміни гормонального фону);
- наявність захворювань, які викликають порушення метаболізму і обміну речовин.
Якщо вірус потрапляє в здоровий організм, при хорошому імунітеті, то імунні клітини знищують його, і зараження не відбувається, повністю здоровій людині він нічим не загрожує.
Як лікувати вірус папіломи людини?
На даний момент методи радикального лікування папіломавірусної інфекції у чоловіків або жінок не розроблені. Всі існуючі схеми спрямовані на інактивацію збудника і зміцнення противірусного імунітету; бородавки, кондиломи та дисплазії видаляють малоінвазійними методами. Хірургічне висічення, конизация і видалення шийки матки практикуються рідко і головним чином при обгрунтованій підозрі на онкопатологію.
1) Деструктивні методи: хірургічне видалення, кюретаж, електрохірургія, кріодеструкція, лазерна хірургія.
- Хірургічне лікування проводиться при підозрі на малигнизацию. Його використовують не так часто, тому що при видаленні бородавки може відкритися сильна кровотеча. Під час цієї маніпуляції посічену бородавку відправляють на біопсію, а рану вшивають.
- Кюретаж – видалення бородавки за допомогою кюретки, тобто шляхом вискоблювання. Після цього виробляють електрокоагуляцію, а на рану укладають суху пов’язку.
- Електрохірургія застосовується при відділенні дрібних бородавок. Але навіть в цьому випадку можливі рецидиви. Цей метод також можна застосовувати і при великих бородавках, але перед початком їх треба відмочувати або вводити в товщу бородавки електрод, таким чином роз’єднання між клітинами стає не таким міцним.
- Кріодеструкція проводиться рідким азотом.
- Лазерна хірургія на даний момент займає провідне становище в оперативному лікуванні, тобто крім деструкції паралельно здійснюється гемостаз. Крім того, що лазер випаровує бородавку, він робить і пряма токсична дія на ВПЛ, тому цей метод лікування варто на першому місці за вибором лікування цервікальних внутрішньоепітеліальний неоплазий, також являетсмя домінуючим при лікуванні гострих кондилом у вагітних жінок (навіть на останніх стадіях розвитку).
2) цитостатичні препарати: подофілін, подофілотоксину, 5-фторурацил, клеоміцін.
- Подофіллін – цитостатичний препарат, є субстанцією з рослини і використовується для лікування аногенітальних бородавок у вигляді 10-25% спиртового розчину. Загибель клітин відбувається шляхом пригнічення синтезу ДНК опосередкованим шляхом.
- 5-фторурацил токсичний для вірусної ДНК. Цей препарат застосовують при стійкості аногенітальних, плоских і вульгарних бородавок до інших методів лікування.
- Блеомицин – серосодержащий глікопептідних цитостатик, з протипухлинною, антибактеріальної та противірусної активністю! Цей препарат вводять безпосередньо в тканину бородавки, там він зв’язується з вірусною ДНК і блокує її синтез. Ін’єкція болюча, тому перед процедурою необхідно знеболити місце кремом ЕМЛА, а препарат розвести з анестетиком. Процедуру проводять кожні 2-3 тижні.
3) Хімічні препарати з прижигающим ефектом: соліціловая кислота, трихлороцтової кислота, солкодерм. Основною перевагою цього методу є відносна безпека.
- Саліцилова кислота має виражену кератолітичну дію, але для кращого проникнення саліцилової кислоти в глиб бородавки, їх слід розмочити в теплій воді, і по закінченню процедури видалити ці патологічні ва освіти за допомогою пензи, а після заклеїти пластиром.
- Трихлоруксусная кислота робочої концентрації 50-90% забезпечує хімічну деструкцію тканини, але після її використання на місці утворюються хворобливість або виразки.
- Контарідін не робить прямого противірусної дії, але пригнічує мітохондрії заражених епітеліальних клітин, це призводить до їх загибелі, акантоз і формування міхура. Аплікацію залишають на 24 години, і чекають формування міхура протягом 2 днів. Після цього, загоєння відбувається не пізніше 1 тижня, при тім не залишаючи рубця.
- Солкодерм, на відміну від інших препаратів, надає тільки строго обмежену дію, без пошкодження навколишніх тканин. Даний метод один з провідних хімічних.
4) Імунотерапія: інтерферон, іміквілод, ізопринозин. Цей метод лікування застосовується тільки в поєднанні з іншими методами, так як не має ніякого специфічного дії, а активує тільки складові імунної системи.
5) Комбіновані методи лікування включають поєднання вишеперчісленних методів.
Лікування в домашніх умовах і народні засоби
Крім традиційних методів лікування, використовую й інші, які офіційно визнані медициною, і які можна проводити в домашніх умовах:
- обробка бородавок саліциловою кислотою. Кожен день слід обробляти бородавки розчином кислоти (15-20%). Цей метод має один недолік – обробку слід проводити досить тривалий час;
- гліціррізіновая кислота (Епіген). Нею обробляють бородавки 5 днів поспіль з інтервалом в 4 години. Якщо ефект не досягнуто, продовжують лікування до повного позбавлення;
- обробка кремом «Іміквімод». Їм змазують бородавки тричі на тиждень. Але при застосуванні можна відчувати свербіж, можлива ерозія, почервоніння шкіри;
- ретиноїди у вигляді крему. Обробляють бородавки протягом – 12 тижнів. Його застосування також заборонено під час вагітності;
- блеомицин. Використовується як ін’єкція в осередок інфекції один раз в 7 днів, протягом трьох-чотирьох тижнів. Його застосування заборонено під час вагітності;
- ферезол. Їм припікають бородавки, папіломи і знищують патогенні мікроби. Обробляти бородавку треба постійно протягом години. Потім робиться перерва на тиждень і проводиться ще обробка. Якщо папілома НЕ відпадає, через 14 днів робиться ще одну обробка, і так не більше 4 процедур. Забороняється застосування при старечих бородавках і в педіатрії;
- солкодерм. Обробка їм проводиться тільки один раз, під час неї наноситься до 0,2 мл ліки, що обробляється поверхня не повинна бути більше 5 см;
- подофіллотоксін. Ця рідина використовується для припікання бородавок два рази в день 3 дні, потім роблять перерву на 4 дні і знову повторюють триденний курс. Тривалість лікування не повинна бути більше півтора місяців. При припікання статевих бородавок можливий розвиток баланопостит. Забороняється застосовувати під час вагітності та при годуванні груддю.
Якщо говорити про лікування чисто народними засобами, то тут велику популярність здобуло використання чистотілу. Його соком обробляють бородавку кілька разів в день. Коли вона потемніє, то темну шкіру видаляють і продовжують мазати далі, до повного видалення бородавки.
Іншим народним способом лікування бородавки є її обробка соком кульбаби двічі в день. Заячу капусту використовують як компрес на бородавки. Також можна використовувати для примочок суміш з часнику з маззю.
Зверніть увагу! Кількість народних методів лікування бородавок багато, але бажано застосовувати їх обережно і тільки після консультацій з фахівцем.
ТОП 10 міфів про вірус папіломи людини
Міфів про ВПЛ більш, ніж достатньо. Ми хочемо розповісти про найпоширеніші з них. Отже, що говорять про папіломавірусу люди:
- Достовірних даних, допомагає вакцинація від ВПЛ, не існує, тому можна не робити цю процедуру. Відповідь: Так дійсно, існує понад 100 папилломавирусов, і даних, що щеплення захистить від всіх, дійсно немає. Однак щеплення на років 5 захистить вас від найбільш агресивних штамів. У абсолютної більшості реципієнтів побічних ефектів від вакцини не виникало, тому, на наш погляд, краще все-таки зробити щеплення.
- Якщо у вас з’явилися генітальні бородавки – це призведе до раку шийки матки. Відповідь: невідомо, скільки безсонних ночей породив цей міф. Насправді все не зовсім так похмуро. І бородавки, і рак шийки матки викликаються вірусом папіломи людини. Але абсолютно різними його штамами. Так що неприємності на статевих органах можуть бути ніяк не пов’язані з раком.
- Більш ефективно робити тест на мазок, ніж робити щеплення від ВПЛ. Відповідь: мазок – це скринінгове дослідження, що дозволяє побачити, чи є у вас мутував, передракові клітини на шийці матки. А вакцинація якраз і призначається для того, щоб в організмі утворилися антитіла, що захищають клітини від мутації попаданні вірусу. Так що безперечно краще не економити на вакцинації, ніж чекати, поки клітини почнуть ставати злоякісними.
- Жінкам у віці немає необхідності перевірятися на ВПЛ. Відповідь: один з чотирьох випадків раку шийки матки та 41% всіх смертей цього захворювання відбуваються з жінками у віці 65 і старше. Регулярні обстеження вкрай важливі, оскільки ВПЛ може проявлятися знову після багатьох років прихованого перебігу. Аналіз доцільно виконувати кожні три роки для жінок у віці від 21 до 29 років, і кожні 3-5 років в проміжку від 30 до 65 років.
- Якщо кондилом немає, а мазок виявив віруси – значить у мене рак шийки матки ». Відповідь: не варто поспішати з висновками. Віруси можуть довго перебувати в організмі людини, але це ще не говорить про передраковий стан. Поява цих вірусів в аналізах говорить про те, що його кількість збільшилася, а це відбувається в результаті зниження загального імунітету організму. Тому головне, на що варто звернути увагу на підставі такого результату аналізу – це на стан імунітету, і краще провести лікування, спрямоване на його підтримку.
- Все папіломавіруси викликають рак. Відповідь: багато типів ВПЛ не завдають проблем. Інфекції ВПЛ зазвичай проходять самі, без будь-яких втручань через кілька місяців після їх придбання, і близько 90% проходять протягом 2 років. І лише невелика частка інфекцій певними типами ВПЛ може зберігатися і розвиватися в рак.
- Якщо завжди використовувати презерватив, то папилломавирусов не підхопив. Відповідь: презерватив, безумовно, знижує ймовірність зараження ВПЛ і захворюваннями, що передаються статевим шляхом. Однак захищений секс не є стовідсотковою гарантією так як папіломавірус передається через будь-які контакти слизових. Також ВПЛ може передаватися при дотику, користуванні одними предметами туалету і гігієни. Якщо папіломи розташовані на слизовій губ, то можлива передача папіломавірусу через поцілунок. Все вищесказане не скасовує необхідності користуватися презервативами.
- ВПЛ можна повністю вилікувати. Відповідь: Лікуванню піддається не саме вірус, а ті захворювання, які він викликав. Можна позбутися від гострих кондилом, можна вивести бородавки, можна навіть вилікувати передраковий стан шийки матки. Але сам вірус, на жаль, залишається в організмі людини.
- Якщо ви заразилися ВПЛ, він буде повертатися знову і знову. Правда: зовсім не обов’язково. Так, на мазках лікар швидше за все буде бачити наявність штамів. Але якщо ви ведете здоровий спосіб життя, правильно харчуєтеся і, як наслідок, володієте хорошим імунітетом – віруси не будуть себе проявляти. Взагалі ніяк!
- У відносинах діагноз ВПЛ означає, що один з партнерів змінював іншого. Відповідь: саме цей міф привів багатьох людей до трагічно неправильних висновків і змусив розпастися безліч пар, оскільки вони не брали до уваги один з найбільш загадкових аспектів генітального ВПЛ – здатність вірусу перебувати в прихованому стані. Навіть якщо ви зі своїм чоловіком разом зі шкільної лави, діагноз ВПЛ означає лише те, що хтось із вас в якийсь момент свого життя заразився папіломавірусною інфекцією.
Як розшифрувати аналіз на ВПЛ?
Приклад ПЛР-аналізу на ВПЛ
інтерпретація аналізу
Одиницею виміру є кількість геном-еквівалентів (якщо по-простому, то кількість вірусів) на 100 000 клітин епітелію людини (тобто на 10 в 5 ступені).
Скорочено пишеться: Lg
градації:
- 3 – 5 Lg. Це клінічно значимий показник. Ризик розвитку захворювання середній. Необхідно пройти обстеження у лікаря.
- > 5 Lg. Високе вірусне навантаження. Обов’язково слід пройти повноцінне обстеження для виключення дисплазії шийки матки.
Що таке референсне значення
Це означає середні статистичні показники по даному дослідженню у даної вікової групи. Тобто, по-простому, референсні значення – це норма.
За ВПЛ референсні значення – негативні. Тобто в нормі ДНК ВПЛ в аналізах бути не повинно.
Що таке КВМ?
КВМ – це контроль взяття матеріалу. У нормі лікар повинен взяти зішкріб таким чином, щоб в зразку матеріалу було не менше 10 000 (або 10 в 4 ступеня, або 4Lg) клітин епітелію. Якщо значення КВМ менше 4Lg, це означає – мало клітин для аналізу. Проведення аналізу не рекомендується, так як він буде неінформативним, і лікаря рекомендується повторити забір матеріалу.
профілактика
Профілактика ВПЛ грунтується на наступних трьох методиках:
- Первинна, яка сприяє виявленню факторів ризику, запобігання поширенню інфекції, а також розроблення спеціальних вакцин;
- Вторинна, в основі якої лежить обстеження пацієнта, що сприяє виявленню захворювання на самому початковому етапі;
- Третинна, яка ґрунтується на попередженні розвитку рецидивів у пролікованих від даної інфекції осіб.
На державному рівні також виконується ряд профілактичних заходів щодо попередження поширення ВПЛ. Це прагнення до підвищення добробуту населення, обмеження відео, реклами, в основі яких лежить прихована пропаганда статевого життя безладного характеру, впровадження програм з підтримки молодих сімей.
На лікарському рівні профілактичні заходи базуються на проведенні санітарно-освітньої роботи серед населення з ознайомленням про шляхи передачі всіляких статевих інфекцій, їх симптоматиці, методах лікування і, головне, способах бар’єрної контрацепції від їх зараження.
Серед індивідуальних заходів профілактики виділяють наступні:
- відмова від нерозбірливих статевих зв’язків;
- обов’язкове застосування при статевому акті презерватива, хоча встановлено, що ВПЛ може передаватися і при тісному контакті шкірних покривів;
- періодично відвідувати лікаря для проведення обстеження;
- ведення здорового способу життя, активне заняття спортом;
- своєчасно лікувати виявлені захворювання статевої системи.
У наш час винайдені, а також впроваджені в медичну практику 2 види вакцин, дія яких спрямована на профілактику зараження такими небезпечними типами ВПЛ, як 6, 11, 16 і 18. Дані препарати є абсолютно безпечними для людини, так як віруси, що входять до їх склад не живі. Рекомендовано призначати їх і жінкам і чоловікам у віці 9-17 років, також дозволено вводити їх в профілактичних цілях жінкам, які не досягли віку 26 років.
Основні показання для їх введення:
- профілактика розвитку раку пеніса, вульви, піхви;
- профілактика розвитку передракових захворювань;
- профілактика розвитку раку шийки матки;
- профілактика формування гострих кондилом в області геніталій;
- профілактика розвитку такого захворювання, як папилломатоз гортані.
Особливо слід підкреслити, що дані щеплення не можуть використовуватися в якості лікування при виявленні ВПЛ, а тільки для профілактики. У разі виявлення присутності ВПЛ в організмі жінки потрібно обов’язково спочатку провести комплексне лікування і тільки після дозволено вводити дану вакцину.
Вакцинація проводиться за схемою: між першим і другим введенням вакцини повинен пройти проміжок часу в 2 місяці, далі між другою і третьою вакциною має пройти 4 місяці. Вакцинація буде вважатися успішною, якщо проводиться протягом 1 року. Введення даної вакцини під час вагітності категорично протипоказано. Її потрібно вводити лише до її настання. Також не варто вакцинуватися під час будь-якої хвороби, будь то гострий перебіг або загострення хронічної патології. Але найголовніше, це обов’язкова консультація фахівця для вирішення вакцинації.
Після проведення вакцинації важливо продовжувати проходити періодичне обстеження, так як вакцина дозволяє знизити ризик розвитку раку шийки, що викликане небезпечними типами ВПЛ з розвитку онкопатології, але не може попередити від зараження всіма іншими типами даного вірусу.
лікування
Так лікується повністю ВПЛ чи ні? На сьогоднішній день не відомий жоден противірусний препарат, здатний прибрати ВПЛ з організму.
Різні інтерферони – «Циклоферон», «Реаферон» та інші ліки цієї серії – тільки зменшують вже наявні кондиломи, але не зменшують частоту виникнення нових.
Головним способом лікування є видалення папілом. Основні методи видалення такі:
- хірургічний. Він виконується під місцевою анестезією;
- радіохірургічний. Радіохвильовим електродом зрізається пухлина, коагулируются судини. Після робиться антисептична пов’язка;
- лазерний. Цей метод є безконтактним і безкровним. На місці видалення залишається скоринка, під нею відбувається загоєння. Мінусом методу вважається високий ризик рецидиву захворювання, відносно висока ціна, і необхідність в шліфовці залишилися рубців;
- електрокоагуляція. За результатами та ефективності схожа на два попередні способи;
- кріокоагуляція. Повне видалення папілом відбувається після проведення декількох сеансів.
Хоча за допомогою цих способів і відбувається повне видалення зовнішніх проявів вірусу, це не вважається абсолютним позбавленням від інфекції, а лише відносним, тому що людина не перестає бути вірусоносієм, а через якийсь термін бородавки можуть виникнути знову.
Універсального способу неоперативного лікування для всіх категорій пацієнтів (чоловіків, жінок і дітей) не існує. Альтернативою можна вважати лише лазерне видалення. Але при його застосуванні є ризик малігнізації (малігнізація) папілом. Після проведення операції пацієнтові призначають вливання однієї дози стероїдного препарату, який запобігає набряк, також призначають антибіотики, щоб уникнути інфікування рани, можуть прописати препарати миш’яку і естрогени. А використання метіоніну протягом місяця після оперативного втручання допомагає уникнути рецидиву захворювання.
Під час терапії ВПЛ повністю слід припинити статеве життя до повного лікування, а також провести обстеження і, при необхідності – лікування, партнера.
До чого призводить вірус?
Дана інфекція вкрай небезпечна тими наслідками, які вона здатна спровокувати без адекватного лікування.
У деяких випадках можуть розвинутися такі ускладнення:
- рак голови;
- гіперплазія слизової оболонки ротової порожнини;
- рак шийки;
- папилломатоз дихальних шляхів;
- онкологія легенів.
Якщо мова йде про статеві органи, то вірус здатний привести до розвитку:
- онкології шийки матки;
- дисплазії;
- раку ануса;
- онкології піхви або зовнішніх органів.
лікування папіломавірусу
На даний момент загальної схеми лікування не існує. Методи терапії підбирають виходячи зі стадії розвитку захворювання і його зовнішній проявів. Повністю усунути збудник не можна. Тому при даному захворюванні не варто лікуватися домашніми засобами. Лікування інфекції в медичних установах направлено на усунення зовнішніх проявів і зміцнення імунітету. Під час терапії задествовать відразу кілька фахівців. Це уролог, дерматолог, гінеколог, онколог, патоморфолог і вірусолог.
Ефективність від використання того чи іншого методу може коливатися від 30% до 90%. Всі відомі способи лікування не можуть захистити від рецидивів.
Під час лікування використовуються іммуномоделірующіе препарати з противірусною і антипроліферативну дію. При появі бородавок на тілі приписують противірусні препарати і видаляють їх будь-яким зручним способом.
Лікування ВПЛ у жінок народними способами
Застосування будь-яких методик народної медицини слід попередньо узгодити з лікуючим лікарем, в іншому випадку можна нанести серйозної шкоди власному здоров’ю.
Хвойний вітамінний напій
Один із способів позбавлення від папілом – це приготування і вживання хвойного вітамінного напою.
Він має противірусну та імуностимулюючу дію, підходить при лікуванні ВПЛ незалежно від місць локалізації утворень.
Рецепт приготування і правила застосування викладені нижче:
- Основним компонентом є кедрова, ялинова або соснова хвоя – попередньо її слід подрібнити. Необхідний обсяг – 2 столових ложки;
- Суху хвою скласти в підходящу ємність і залити склянкою води, доведеної до стану кипіння;
- Ємність із засобом поставити на 20 хвилин на повільний вогонь, зрідка помішуючи;
- Після зняття з вогню витримувати при кімнатній температурі ще протягом півгодини, після чого процідити через марлю для відділення рідини від непотрібної гущі;
- Рідка частина кошти використовується для прийому всередину 2-3 рази на добу по 1 столовій ложці;
- Для поліпшення смакових якостей до складу можна додавати невелику кількість цукрового піску або натурального меду;
- При відсутності алергічної реакції тривалість лікування збільшується до місяця, після варто зробити перерву і повторити курс.
картопляний сік
Інший народний засіб виготовляється на основі картопляного соку, воно також спрямовано на стимулювання імунної системи і підходить при лікуванні ВПЛ з будь локалізацією утворень.
Приготування і застосування описуються нижче:
- Для приготування кошти необхідно вибрати сорт картоплі з червоною шкіркою, без пророслих паростків;
- Плоди ретельно промиваються, після чого потрібно зрізати всі почорнілі ділянки, але при цьому зберегти шкірку;
- Картопля пропускається через м’ясорубку;
- Отримана кашка складається в чисту марлю і ретельно вичавлюється, весь сік необхідно зібрати в окрему ємність;
- Напій з картопляного соку необхідно приймати всередину по половині склянки за 30 хвилин до прийому їжі;
- Тривалість курсу становить 2 місяці, але необхідно пам’ятати, що даний спосіб не підходить жінкам, які страждають від цукрового діабету або з низькими показниками шлункової кислотності.
Ніякі методи народної медицини не практикуються для самостійного видалення, припікання або усунення іншими способами папілом, що виникли на статевих органах. Ця процедура проводиться тільки кваліфікованим фахівцем.
Причини виникнення та шляхи зараження
Звідки береться вірус папіломи людини у жінок, хто може бути носієм ВПЛ і що це таке?
Головний спосіб інфікування жінки – незахищений статевий контакт, який, як спосіб зараження, забезпечує передачу штамів, що призводять до появи гострих кондилом.
Однак шляхи передачі не обмежуються сексуальним контактом.
Фактори ризику:
- порушення особистої гігієни (використання чужих рушників, бритви, ножиць);
- внутрішньоутробний розвиток в тілі матері, ураженої ВПЛ;
- відвідування саун, спортзалів і душових з порушеннями санітарної обробки;
- використання погано оброблених інструментів;
- носіння чужої одягу.
До групи ризику потрапляють жінки, що приймають протизаплідні медикаменти або перенесли венеричні захворювання.
Небезпека полягає в одночасній передачі статевих інфекцій – гонореї, трихомоніазу, сифілісу – разом з HPV, тому при незахищеному сексі можливе комплексне зараження організму.
Застосування кесаревого розтину також збільшує ризик потрапляння вірусу через епітеліальні тканини.
При рівних умовах зараження частіше інфікуються ВПЛ ті жінки, у яких імунна система ослаблена (хронічне падіння імунітету, ГРЗ, грип, стрес, хронічна втома).
Про причини і симптоми дивіться відео:
Три питання про ВПЛ, які пацієнтки задають лікаря-гінеколога найбільш часто
Звідки у мене взялася ця інфекція?
- статевий шлях передачі ВПЛ – є основним, здійснюється через безпосередній контакт шкіри і слизових оболонок, особливо при наявності в них дефектів (нетрадиційні статеві контакти – не виняток);
- контактно-побутовий шлях зараження – не має відношення до типів вірусу, що вражає аногенітальну область, таким шляхом ми можемо заразитися типами, що викликають розвиток бородавок на підошвах і кистях рук (1, 2, 4, 7, 10, 26, 27, 28, 29 , 41, 57, 65, 63 типи);
- передача вірусу від інфікованої матері плоду внутрішньоутробно або під час пологів.
Виходячи з вищесказаного, думаю, зрозуміло, що наявність ВПЛ в зразку з цервікального каналу є наслідком:
- вашого ризикованої сексуальної поведінки (часта зміна статевих партнерів без використання презервативів);
- ризикованої сексуальної поведінки вашого статевого партнера.
Встановити точний час інфікування часто складно. Справа в тому, що «прихований» період ВПЛ – інфекції (тобто часу, коли встановити наявність вірусу ще неможливо) коливається в широких межах: від 2 до 12 місяців, найчастіше – 3 – 6 місяців. Це означає, що перевірятися на наявність ВПЛ через тиждень і навіть місяць після статевого контакту з новим партнером безглуздо: ви можете бути вже заражені, але лабораторна діагностика вірусу покаже негативний результат. Описано навіть поодинокі випадки тривалості «прихованого» періоду протягом кількох років, але це крайня рідкість.
Чи можна повністю вилікуватися від ВПЛ?
Відповідь позитивна. І можна і потрібно! Гарна новина полягає в тому, що здоровий організм самостійно виліковується від ВПЛ протягом двох років.
На сьогоднішній день не існує препаратів з доведеною противірусну активність, здатних знищити вірус.
Призначаються нами препарати мають або противірусним ефектом (уповільнюють розмноження вірусів) або імуностимулюючу дію (підвищують активність власної імунної системи). Мета їх призначення – допомогти організму впоратися з інфекцією. Ряд досліджень підтверджують ефективність терапії.
Не завжди можна обійтися лише наглядом і лікарськими препаратами: в разі, якщо цитологічне висновок і кольпоскопічні картина говорять нам про HSIL (читайте в статтях Ерозія шийки матки, що робити? І онкоцитологію), показано фізіохірургіческіх лікування.
Чим мені загрожує дана інфекція?
Після зараження ВПЛ можливі два варіанти розвитку подій.
- У 90% випадків у здорових людей інфікування носить тимчасовий характер.
- У решти 10% випадків вірус персистує (продовжує залишатися в організмі людини), вбудовується в його геном, змінює життєвий цикл клітин епітелію шийки матки, приводячи до розвитку дисплазії різного ступеня (9%) і раку шийки матки (1%).
Визначити варіант по якому відбулося інфікування можливо лише після закінчення двох років, так як через рік після інфікування одужують 70% пацієнтів, а через два – решта 20% щасливчиків.
У першому випадку зміни в епітелії стосуються лише окремих клітин (з’являються койлоцити – клітини епітелію зі зміненим ядром і вакуолізацією, такі клітини добре видно при цитологічному дослідженні і відповідають висновку LSIL), а в другому відбуваються більш глибокі зміни: порушується слоистость епітелію через розмноження клітин епітелію з ознаками атипії (HSIL).
Саме персистенция вірусу небезпечна.
Звичайно, можливо і спонтанне одужання і на цій стадії, але ймовірність мала. Зате паралельно зі збільшенням тяжкості дисплазії зростає ризик розвитку раку шийки матки. Тому тактика при HSIL, коли вірус вже вбудований в геном змінених клітин, завжди включає видалення ураженої тканини.
Розшифровка результатів аналізу

Розшифровкою результатів займається лікар
Розшифровкою аналізу займається лікар, який дав направлення на нього. Будь-які коментарі працівників лабораторії щодо результатів дослідження є тільки ознайомчими і не можуть розцінюватися як поставлений або непоставлений діагноз. При виявленні безпечних розвитком ракових поразок вірусів контроль стану пацієнта не потрібно. У цьому випадку необхідність видалення новоутворень на шкірі носить косметичний, а не терапевтичний характер.
попередження захворювання
Профілактичне лікування показано жінкам з обтяженою спадковістю по злоякісних пухлинах і високої концентрації антитіл до ВПЛ. Якщо порушена нормальна епітеліальна структура, призначаються терапевтичні заходи.
Лікарі виділяють активну і пасивну профілактику недуги. До першої відноситься вакцинація, а до другої – неспецифічні заходи.
Рекомендації щодо зниження ймовірністю інфікування:
- Мати статеву близькість з бар’єрним контрацептивом, не вести безладне інтимне життя.
- Виключити їх життя шкідливі звички.
- Проводити регулярну інтимне гігієну.
- Вести активний спосіб життя.
- Проходити гінекологічний огляд хоча б раз на рік.
- При наявності кондилом у матері проводити кесарів розтин, щоб не заразити дитину.
- Своєчасно лікувати загальні захворювання і інфекції, що передаються статевим шляхом.
- Робити перерву в прийомі КОК (строго під наглядом лікаря!).
Як розвивається ВПЛ
Вірус проходить 3 стадії розвитку:
- інфекція ВПЛ в організмі;
- передрак;
- рак.
Слід уникати останньої стадії, так як вона має незворотні наслідки. Навіть передраковий стан піддається успішному лікуванню.
Тривалість інкубаційного періоду ВПЛ займає близько місяця. Однак вірус може просто залишитися в організмі, нічого при цьому не викликати.
При зараженні ВПЛ ще не означає, що у людини відразу з’являться шкірні прояви і онкологічні захворювання. Неможливо точно сказати, через скільки проявляється вірус папіломи людини, так як це індивідуально і залежить від особливостей організму.
При ВПЛ інфекції інкубаційний період становить 3 тижні. Період може розтягнутися до 9-12 місяців.
При цьому середнім показником є 3 місяці. Якщо при цьому відсутні клінічні і гістологічні ознаки інфекції, це може означати, що вірус папіломи людини протікає безсимптомно.
Якщо вірус самостійно не пройшов через кілька років, це означає, що він перейшов в хронічну форму носійства. У такому випадку частка вірусу добре прижилася в клітці, через що в будь-який момент можуть початися активні руйнують дії. При цьому вірус почне запускати активне утворення білків, через які порушаться всі фази клітинного циклу. В результаті відбудеться розподіл навіть старих клітин, у яких вже не повинно бути розмноження. Але ще можуть залишитися певні механізми, які будуть стримувати вплив вірусних частинок. Клітини епітелію швидко розмножуються через те, що ВПЛ агресивно впливає на них. Це сприяє тому, що ядра заражених клітин беруть неправильну форму і змінюють колір. Такий процес вважається передракових станом.
Якщо клітини епітелію активно і безконтрольно діляться під дією вірусу, це призводить до генетичних проблем і мутацій. Крім того, у тканин з’являється здатність перероджуватися в рак. Перехід в злоякісну онкологічну стадію залежить від стану жіночих статевих гормонів.
Класифікація ВПЛ відбувається по онкогенні типу:
- папіломавіруси, що не викликають рак;
- віруси, у яких низький ступінь ризику виникнення онкологічного захворювання;
- інфекції із середнім відсотком ракового переродження;
- види папилломавирусов, через які розвивається рак.
діагностика вірусу
Як тільки є підозра на наявність інфекції, краще відразу звернутися до лікаря, так як папілома являє собою серйозне джерело вірусів. Оскільки при порушенні цілісності вірус може викидатися в навколишнє середовище, можна легко заразити інших людей навіть без статевого контакту. Щоб виявити присутність вірусу в організмі, проводиться спеціальна діагностика. Рекомендується її проводити при виявленні різних ІПСШ та урогенітальних інфекцій.
Як визначити ВПЛ
Вірус папіломи людини у дорослих спочатку діагностується на клінічному огляді. Щоб детальніше дізнатися тип вірусу і стадію, проводяться обстеження у вигляді розширеної кольпоскопії, цитологічних і гістологічних досліджень біоптатів. Виявити вірус можна при аналізах ДНК, антитіл і онкобелков (Е6, Е7). Оскільки буває ВПЛ негативний і ВПЛ позитивний, важливо визначити статус вірусу в організмі.
Якщо при обстеженні виявилося високу кількість ВПЛ, в цьому випадку інфекція стала злоякісної. Тому необхідно зробити кількісний аналіз для уточнення генотипу вірусу.
Якщо дослідження показали референсні значення, це є нормою, тобто в організмі немає папіломавірусу. Як діагностики жінкам проводиться кольпоскопія, а чоловікам необхідно пройти повноцінний огляд у хірурга або уролога. Чим швидше виявлено захворювання, тим сприятливіші буде прогноз. Читайте також: Як визначити вірус папіломи людини у чоловіків.
Що означає діагноз папіломавірусна інфекція у жінок
За останні півстоліття медична наука відкрила більше 150 типів ВПЛ. 80 з них є патогенними для людського організму. Згідно зі статистикою, наданою всесвітньою організацією охорони здоров’я, 70% жінок заражені вірусом папіломи. Якщо в лікарні вам ставлять діагноз ВПЛ, це зовсім не означає, що потрібно бити на сполох. Пам’ятайте: велика ймовірність того, що вірус піде сам по собі, не залишивши й сліду. Але щоб уникнути гнітючих наслідків, спостерігайтеся у лікаря. Якщо вірус почне проявляти активність, це буде відразу ж помічено.
діагностика захворювання
Тепер розглянемо, як визначається HPV-інфекція у жінок.
Діагностика має на увазі комплексний підхід і включає такі заходи:
- Огляд у гінеколога. Жінки повинні регулярно відвідувати лікаря. Навіть звичайний огляд здатний допомогти виявити ВПЛ.
- Кольпоскопія. Таке дослідження проводиться за допомогою спеціального мікроскопа. Кольпоскоп у багато разів збільшує жіночі органи. Це дозволяє відмінно розглянути кондиломи. Застосування додаткових речовин допомагає констатувати ВПЛ.
- Цитологічний мазок. Зішкріб дозволяє детально вивчити тканини під мікроскопом. Дослідження дає можливість визначити початкові стадії раку. Обов’язково призначається дане обстеження при дисплазії. Воно називається тестом Папаніколау.
- Біопсія. Маленький фрагмент тканини матки вивчається під великим збільшенням. Проведення біопсії категорично протипоказано вагітним.
- Гістологічне дослідження. Дозволяє вивчити будову клітин і розташування шарів. Зразок тканини спочатку проходить спеціальну підготовку і тільки потім ретельно аналізується.
- ПЛР. Аналіз дає уявлення про тип вірусу і дозволяє визначити його онкогенність.
Профілактика рецидиву ВПЛ
Головні цілі профілактики повторного освіти бородавок і папілом – зміцнення імунітету і дотримання правил гігієни будинку і в громадських місцях. рекомендується:
- дотримуватися правильного раціону;
- проходити вітамінотерапію;
- дотримуватися нормальний режим роботи, висипатися і повноцінно відпочивати;
- збільшити фізичну активність.
Важливо! Дієвим методом профілактики повторної активізації ВПЛ є вакцинація – з її допомогою можна на довгий період захиститися від найбільш небезпечних груп вірусу.
Чи можна взагалі перемогти хворобу
Часто представниці прекрасної статі цікавляться у своїх докторів питанням про те, чи можна повністю позбутися від вірусу в своєму організмі.
На даний момент лікарський відповідь суворий і однозначний.
Препарати, що дозволяють позбутися від захворювання остаточно і безповоротно, відсутні. Однак, як відзначають лікарі, приводів для того, щоб впадати у відчай, немає. Адже вірусні частинки легко вводяться в спляче стані нічим про себе не нагадуючи і не завдаючи організму шкоди. У подібному стані вірус може тиснути не просто роками, а десятиліттями.
Якщо стежити за своїм здоров’ям, можна не побоюватися ускладнень навіть у тому випадку, якщо діагностовано віруси високого ризику. Однак лікарі загострюють увагу саме на необхідності стежити за своїм станом. Не можна один раз потрапивши на прийом до лікаря і отримавши діагноз, спокійно про нього забути.
Особливо важливо це при зараженні штамами високого ризику, здатними викликати пухлинні переродження в організмі. Регулярне відвідування лікаря допоможе вчасно відстежити зміни і вжити заходів, щоб їх скорегувати.

причини захворювання
Причина появи папілом – зараження ВПЛ.
До активації вірусу і виникнення помітних проявів наводять такі провокуючі фактори:
- Венеричні та гінекологічні захворювання;
- Збої гормонального фону;
- Незахищені статеві акти і часта зміна партнерів;
- Порушення в роботі імунної системи;
- Цукровий діабет;
- Гострі інфекційні захворювання;
- Гострі ураження травної системи;
- Активне куріння і часте споживання алкогольних напоїв;
- Емоційні потрясіння, тривалі депресії і систематичні стреси;
- Фізична перевтома; порушення режиму дня та недостатня кількість відпочинку;
- Дефіцит вітамінів в організмі.
лікування папіломатозу
Лікування папіломавірусу завжди проводиться за індивідуальною схемою. Якщо при діагностиці вірус виявлений, але проявів ще немає, пацієнтові призначається етіотропна цитостатична терапія, що дозволяє ефективно «приспати» вірус на кілька років.
Якщо людина є носієм ВПЛ, то він повинен регулярно проходити ПЛР-діагностику з метою виявлення початкових ознак розвитку хвороби. До того ж, носій даного вірусу зобов’язаний використовувати бар’єрні засоби контрацепції, щоб не заражати статевих партнерів.
Обов’язково при виявленні папилломавирусов застосовують противірусні засоби в лікуванні, наприклад, препарат Инозин пранобекс, що пригнічує процес розмноження вірусів з імуномодулюючими властивостями. Застосовують дані ліки при діагностуванні ВПЛ разом з іншими вірусними інфекціями (наприклад, разом з цитомегаловірусом, вірусами паротиту та кору, а також герпесом, гепатитом, імунодефіцитними станами). Терапія даним препаратом тривала і вимагає постійного контролю лікаря, який, в залежності від результатів лабораторних аналізів на тому чи іншому етапі лікування, може коригувати дозування засобу. В цілому, імуномодулюючі та вітамінні препарати показані абсолютно всім пацієнтам при ВПЛ.
При прояві папілом на слизових оболонках або шкірних покривах, в залежності від локалізації і симптомів, вдаються до кріодеструкції, електрокоагуляції і лазерному видаленню наростів. Іноді папіломи видаляються і більш сучасною методикою – за допомогою радіохвиль. У разі ознак малігнізації папіломи її січуть хірургічним шляхом разом з оточуючими здоровими тканинами навколо наросту. Також важливо знати, що видалення папіломи не веде до повного виліковування, оскільки вірус залишається в організмі і може рецидивувати.
Препаратів для повного усунення даного вірусу з організму в сучасній медицині не існує, тому при виявленні такого діагнозу, навіть при відсутності проявів, людині необхідно регулярно проходити обстеження на предмет виявлення розвитку патології.
Оскільки папіломавірус найчастіше передається статевим шляхом, то варто віддати перевагу бар’єрний спосіб контрацепції, а якщо жінка планує вагітність, то важливо своєчасно провести діагностичні заходи і прийняти терапію, яка знизить ймовірність зараження дитини даним вірусом.
Особливості перебігу захворювання
Ознаки активності ВПЛ зазвичай проявляються у віці 25 років: фахівці вважають, що в більшості випадків до цього моменту відбувається самостійне лікування від вірусу або початок його патологічної діяльності.
Основні особливості протікання захворювання описані нижче:
- Процес розмноження вірусу відбувається в епідермісі з локалізацією в клітинах, проникнення у внутрішні органи і кров відсутня;
- Досяг визначеного рівня розвитку збудник захворювання при впливі сприятливих для росту факторів розміщується на епітелії, на поверхні шкіри з’являються перші папіломи;
- Після появи зовнішніх ознак захворювання людина стає не тільки носієм, але і розповсюджувачем ВПЛ. В період перебування вірусу в сплячому режимі він не становить загрози для оточуючих;
- Подальше прогресування і розвиток ускладнень відбувається при нанесенні травм папілом, а також їх початкової схильності до перетворення в злоякісні пухлини або несприятливої локалізації.
Як лікувати ВПЛ у жінок?
Залежно від типу вірусу і особливостей протікання захворювання жінкам для позбавлення від ВПЛ можуть призначатися такі способи лікування:
- Прийом і місцеве застосування фармакологічних препаратів;
- Проходження апаратного лікування для усунення наявних папілом.
Користуються популярністю і різні методики народної медицини, які попередньо слід узгоджувати з лікарем.
Порядок дій визначається після проведення діагностики і отримання результатів досліджень:
- При відсутності ризику розвитку злоякісних новоутворень і фізичного дискомфорту лікування не потрібно, рекомендується відвідування фахівця в профілактичних цілях 1 раз на рік;
- При наявності ризику розвитку злоякісних новоутворень через зараження ВПЛ онкогенного типу, але при відсутності клінічних проявів, специфічне лікування не потрібне – необхідно кожні 3 місяці проходити обстеження у фахівця. Може призначатися симптоматична і противірусна терапія, а також комплекс заходів для підтримки імунітету;
- При наявності злоякісних новоутворень призначається консультація онколога, який проведе додаткову діагностику і на її основі визначить подальший порядок дій.
медикаментозна терапія
При початку лікування ВПЛ на ранніх стадіях часто призначаються імуностимулятори, якщо проведена діагностика підтвердила погіршення функціонування імунної системи.
Ця група препаратів стимулює діяльність імунітету і допомагає організму самостійно протистояти вірусу, прискорюючи загальний процес одужання.
При лікуванні ВПЛ зазвичай призначаються наступні імуностимулюючі засоби:
- Иммуномакс – коригує стан ослабленого імунітету і дозволяє усувати патологічні явища, викликані активністю ВПЛ. Перед застосуванням вміст ампул розчиняється в 1 мл ін’єкційного розчину, призначається від 3 до 6 внутрішньом’язових ін’єкцій протягом 10 днів в залежності від ступеня ураження і вираженості симптомів. Вартість препарату становить від 750 гривень ;
- Гепон – є иммуностимулятором з підвищеною противірусну активність, випускається у формі розчину для проведення зовнішніх обробок 1 раз на добу. Розчин можна приймати всередину, добова доза не повинна перевищувати 10 мг. Тривалість курсу може складати від 1 до 3 місяців. Вартість препарату в аптеках від 720 гривень ;
- Головата – в таблеткової формі містить по 25 мг амінодігідрофталазіндіона натрію. При підвищенні активності ВПЛ і виникненні ускладнень, викликаних цим вірусом, призначається 3-4 таблетки на добу; тривалість курсу визначається індивідуально. Фахівець може призначити внутрішньом’язовіін’єкції Галавіта зі схемою лікування – 100 мг препарату на добу протягом 5 днів, потім ставиться ще 15 уколів через день. Вартість таблеток становить від 320 гривень , вартість ін’єкційного розчину від 560 гривень .
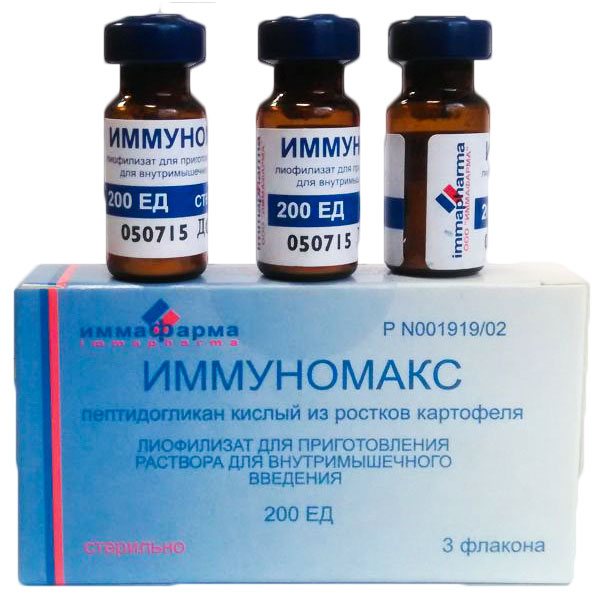
Іммунномакс
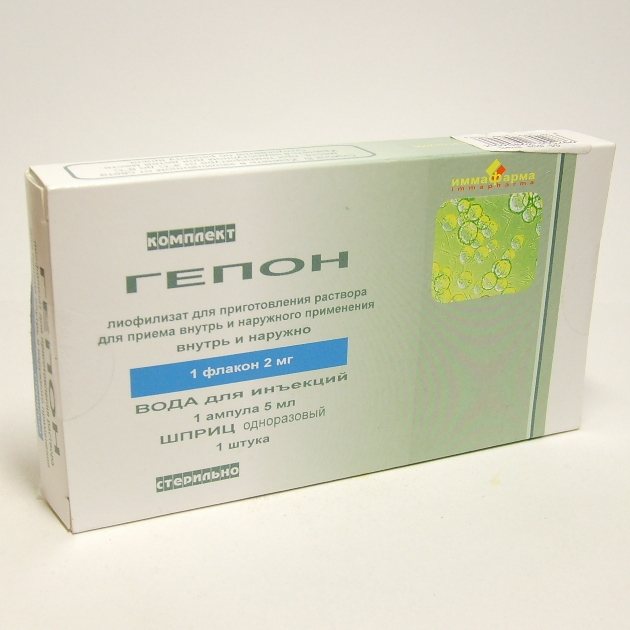
Гепон

Головата
На сьогоднішній день не існує специфічних противірусних препаратів, спрямованих на повне позбавлення від ВПЛ. Однак комплексна терапія має на увазі застосування противірусних лікарських засобів широкого спектра дії – вони зменшують активність ВПЛ і гальмують процес його розмноження.
Деякі варіанти препаратів розглянуті нижче:
- Віферон – випускається у формі мазі, гелю і свічок; для лікування папілом підходить тільки мазь. Засіб локально впливає на осередки уражень і зупиняє процес розмноження ВПЧ. Обробка здійснюється 3-4 рази на день відразу після появи перших утворень, тривалість курсу – не більше тижня. Вартість тюбика з маззю Віферон варіюється від 100 до 180 гривень ;
- Альтевір – надає комбіноване вплив, усуваючи вірусну активність і стимулюючи роботу імунної системи. Розчин застосовується для підшкірного введення при локалізації папілом в області гортані; процедура здійснюється 3 рази в тиждень після видалення освіти для запобігання рецидивам. Дозування визначається індивідуально.При схильності до появи нових папілом лікування може бути довгим і складати до півроку. Вартість ін’єкційного розчину від 1000 гривень ;
- Алокін-Альфа – вважається одним з найсильніших противірусних препаратів, випускається у формі ін’єкційного розчину. Його застосування призначається жінкам при виникненні проблем з шийкою матки на тлі активності ВПЛ. Разова доза становить 1 мг, введення здійснюється підшкірно через день, курс включає в себе 6 ін’єкцій. Середня вартість упаковки, розрахованої на проходження лікування від ВПЛ, становить 7500 гривень .
Віферон

Альтевір
Алокін-Альфа
Препарати з деструктивним дією призначаються для знищення вже наявних папілом.
Кілька сучасних ефективних засобів розглянуто нижче:
- Солкодерм – являє собою розчин для зовнішнього застосування, в складі якого присутній щавлева, молочна, оцтова і азотна кислота. Нанесення кошти на папілом здійснюється за допомогою капіляра, потім воно розподіляється по поверхні освіти спеціальним капілярів. Через 5 хвилин папілом можна буде легко видалити, але цей процес краще довірити кваліфікованому спеціалісту. Вартість флакона з розчином становить від 620 гривень ;
- Конділін – як і інші препарати на основі подофіллотоксіна, незамінний при лікуванні папілом. Обробляють 2 рази в день – 3 дні. Перерва 4 дня. Знову обробка 3 дня. Знову перерва 4 дня. Курс лікування – не більше 5 тижнів. Придбати розчин можна за ціною від 500 гривень .
Солкодерм

конділін
Апаратні способи боротьби з ВПЛ у жінок
При неможливості усунення папілом шляхом застосування фармакологічних препаратів, практикуються апаратні методики видалення.
Сучасні методики полягають в наступному:
- Кріодеструкція – полягає в заморожуванні і наступному видаленні папіломи;
- Електрокоагуляція – знищення папіломи за допомогою розрядів електричного тока.После проведення процедури можливо передача освіти на гістологічне дослідження;
- Лазерне видалення – це найпоширеніший і сучасний спосіб видалення папілом, проводиться в більшості клінік. Процедура здійснюється швидко і безболісно, ранка відразу припікає, що прискорює процес загоєння і усуває ризик занесення вторинних інфекцій. Єдиним недоліком є повне знищення матеріалу, через що неможливо додаткове проведення гістологічних досліджень;
- Хірургічне видалення – висічення папіломи за допомогою скальпеля, на сьогоднішній день така операція майже не практикується, оскільки вона за всіма параметрами поступається лазерному видаленню.
кріодеструкція
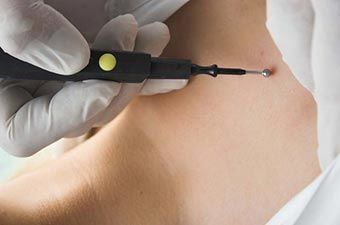
електрокоагуляція
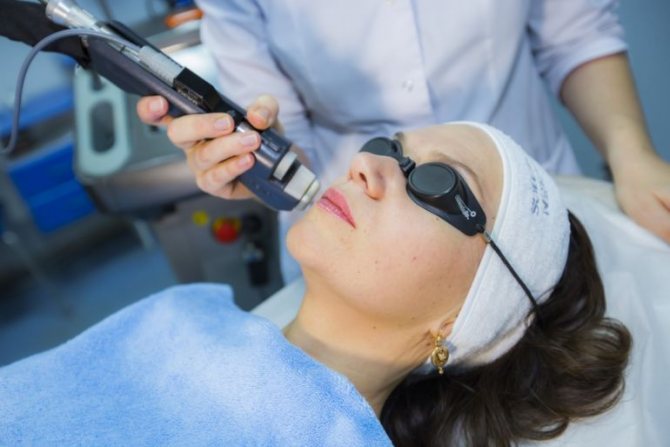
лазерне видалення
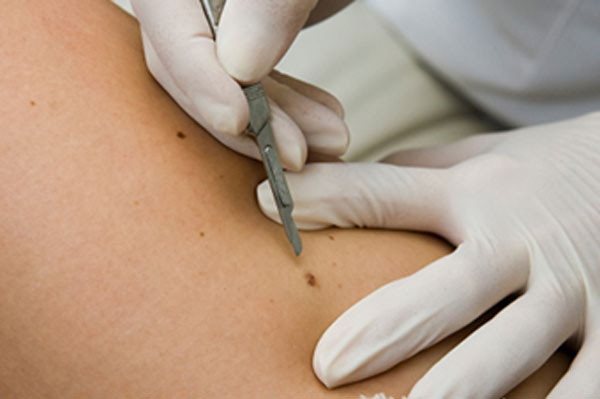
хірургічне видалення
Шляхи передачі папіломавірусу
ВПЛ – це інфекційний агент, який вражає і трансформує базальні клітини епідермісу. Як наслідок, вони починають ділитися, утворюючи сосочковий поліп, або папілом (Papillaв перекладі з латинської означає сосок, oma в перекладі з грецького – пухлина).
Передача інфекції відбувається при контакті з зараженими людьми або тваринами, у яких є явні ознаки захворювання, а також з вірусоносіями, що не мають клінічних проявів хвороби.
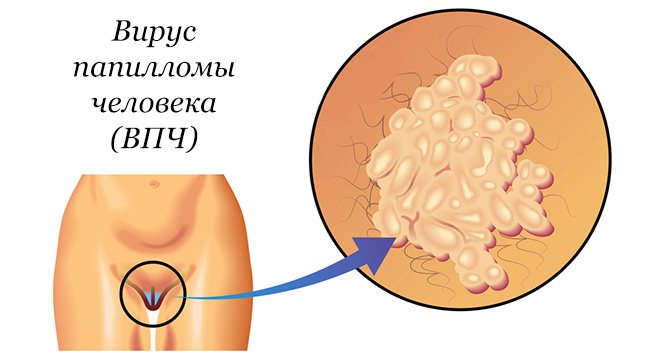
Вхідними воротами для проникнення інфекції служать різні мікротравми шкіри. Зараження найчастіше відбувається в місцях найбільшого скупчення людей, особливо там, де повітря досить вологий (в спортзалах, лазнях і басейнах).
Також дуже часто страждають від папіломавірусної інфекції люди, які займаються обробленням м’яса, птиці та риби (бородавки м’ясників).
Гострі кондиломи, які в народі називаються статевими бородавками, передаються при традиційному статевому контакті, а також при оральному або анальному сексі.
Інфікування новонароджених може статися під час проходження через родові шляхи зараженої матері. Разом з тим є дані про внутрішньоутробний ураженні вірусом, яке доведено народженням заражених дітей шляхом кесаревого розтину.
Також не виключений повітряно-крапельний шлях передачі інфекції від пацієнта до медперсоналу під час проведення хірургічного втручання (лазерної вапоризації або радіохвильової коагуляції).
Разом з тим в клінічній практиці зустрічається і інший вид поширення ВПЛ – самозараження (аутоінокуляція). Так, після епіляції або гоління можуть виникнути плоскі бородавки на підборідді, щоках або на гомілках, а у людей, що гризуть нігті, дуже часто з’являються бородавки в околоногтевой області.
Інфекції, спричинені папіломавірус (від бородавки до раку)
ВПЛ може вибірково вражати базальний епітелій шкірних і слизових покривів, викликаючи виникнення бородавок, гострокінцевих кондилом та інших характерних доброякісних і злоякісних формувань. Разом з тим дуже часто інфекційний процес може протікати в безсимптомній формі.
До недавнього часу папіломавірусна інфекція ставилася до доброякісних захворювань. Однак на сьогоднішній день її вважають однією з найбільш серйозних патологій, що передаються статевим шляхом.
Найчастіше розвиток патологічного процесу обумовлюють неонкогенні типи вірусу, і виникли в даному випадку шкірні новоутворення, швидше за сприймаються як косметичний дефект. Однак при інфікуванні людини вірусом папіломи 16, 18, 31, 33, 35, 39, 45, 52, 55, 56 і 58 типів, може розвинутися помірна або важка дисплазія шийки матки, неінвазивний і інвазивний рак жіночих внутрішніх статевих органів (вульви, піхви , шийки матки), прямої кишки і статевого члена.
Способи видалення папілом
Найпоширенішим способом лікування ВПЛ вважається видалення папілом з подальшим застосуванням медикаментозних засобів. При цьому способи видалення папілом дуже різні.
видалення лазером
Видалення папілом за допомогою лазера відноситься до найбільш ефективного і безпечного видалення кондилом ВПЛ у жінок . Це такий вид видалення, що цілком виключає можливість кровотечі і рубців. Дана процедура абсолютно безпечна і не призводить до запальних процесів.
хірургія
Цілком радикальним методом видалення вважається хірургічне втручання. За допомогою скальпеля хірурги просто зрізають кондиломи.
кріотерапія
Кріотерапія передбачає використання рідкого азоту під час видалення папілом. Дана процедура має величезний недолік – через неконтрольовану глибини впливу азоту на кондилому, часто зустрічаються рецидиви.
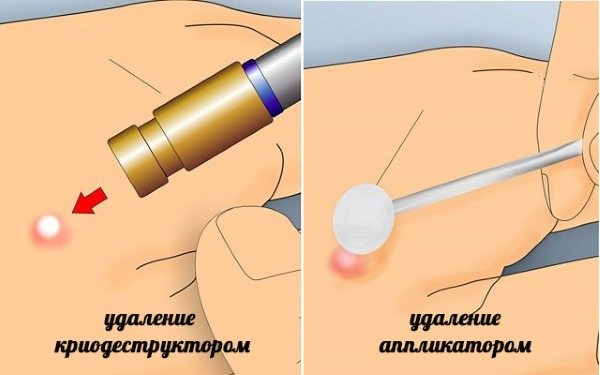
Також особливістю даного методу є рубці.
електрокоагуляція
Електрокоагуляція заснована на застосуванні високочастотного струму проти ВПЛ у жінок, що випалює кондиломи. Цей процес випалювання передбачає згортання білкових тканин, що відмінно бореться з новоутвореннями. Така процедура зазвичай контролюється візуально.
Вірус папіломи людини агресивно впливає на жіноче здоров’я. Усім дівчатам потрібно бути уважними і вчасно здавати аналізи, так як вірус може знаходитися безсимптомно, а наслідки дуже плачевні. ВПЛ найчастіше проявляє себе і розвивається під час ослабленого імунітету.
При виявленні вірусу потрібно відразу почати лікування, так як це може привести до розвитку злоякісних пухлин.
Лікування ВПЛ має складатися з медикаментозних препаратів і місцевого видалення новоутворень. Як доповнення, вітається застосування народних методів боротьби з вірусом.
місцеві ліки
Препарати, які призначаються лікарем для системного використання, покликані пригнічувати вірус в організмі. Однак вони не здатні знищити патологічні, некрасиві новоутворення, які сформувалися на шкірному покриві пацієнта.
Видалення папілом, кондилом та інших наростів, спровокованих ВПЛ – окрема гілка терапії вірусу.
Лікарі рекомендують звертатися за спеціалізованою допомогою до дерматологів, проте така можливість є не завжди. Якщо відвідати доктора не виходить, можна скористатися аптечними препаратами для місцевого лікування.
До них відносять:
- Ферезол;

- Веррукацід;
- екстракт чистотілу;
- оксолінову мазь і ін.
Ці кошти для місцевого впливу здатні викликати омертвіння клітин в патологічних утвореннях.
Підсумок передбачуваний: після того, як стався некроз клітини, новоутворення відвалюється від шкірного покриву, залишаючи під собою чисту шкіру. Важливо пам’ятати, що місцеві засоби зазвичай досить агресивні, застосовувати їх необхідно з обережністю!
клінічна картина
Гострі кондиломи – це утворення тілесно-рожевого кольору, часточкові, розміром від 2 міліметрів до десяти сантиметрів, з екзофітним зростанням, при якому вершина гострої кондиломи частіше ширше підстави. Зовні розростання можуть нагадувати кольорову капусту або півнячий гребінь.
Інкубаційний період може становити від 2-3 місяців до 2-3 років і більше. Швидкість зростання утворень різна, що частіше пов’язане зі станом місцевого імунітету, наявністю супутніх ІПСШ, статевою активністю.
Рекомендації до лікування
Дотримання під час лікування таких рекомендацій дозволить зміцнити імунітет і прискорити процес одужання:
- Додатковий прийом вітамінних і мінеральних комплексів на період лікування;
- Забезпечення достатньої кількості відпочинку, особливо при наявності фізичної активності. Організм не буде протистояти захворюванням, якщо відводити на сон менше 6 годин на добу;
- До завершення лікування не рекомендується вживати алкогольні напої та жирну їжу, а також утриматися від тютюнопаління;
- На весь період лікування слід утриматися від ведення активного статевого життя.
Як передається ВПЛ
Вважається, що даний вірус передається статевим шляхом і навіть презервативи не гарантують повний захист від ВПЛ. Гінекологи запевняють, що презервативи все-таки знижують ризик підхопити цей вірус. Згідно з дослідженнями і статистичними даними епідеміологів, найчастіше вірусом папіломи жінки заражаються в перші 2 роки статевого життя.
Багато хто знає, що велика частина типів ВПЛ передається статевим шляхом. Набагато менш відомо, що ризик зараження і тяжкість наслідків у жінок більше, ніж у чоловіків.
Причому ризик захворіти ВПЛ у дівчат з віком менше, що не можна сказати про чоловіків. На даний момент вчені вивели майже 150 видів ВПЛ, які діляться на чотири класи. Також було проведено ряд досліджень, результатом якого став висновок, що ВПЛ може передаватися і побутовим шляхом. Через такого виду передачі вірусу, людина не здогадується, що вже є носієм ВПЛ.
Папіломи Левандовського-Лютца
Бородавчаста епідермодісплазія або папіломи Левандовського-Лютца – дуже рідкісна патологія, яка зачіпає, в основному, тільки дітей або підлітків. Буває, що така хвороба може передаватися у спадок і носити сімейний характер поширення.
Клініка захворювання проявляється у вигляді численних червоно-коричневих плямистих бородавок в області стоп і кистей. Особливістю патології є факт того, що при розташуванні папілом на зонах тіла, які піддаються ультрафіолетового випромінювання, в третини всіх випадків вони перероджуються в злоякісні новоутворення і проростають в область сусідніх тканин.
Симптоми і основні прояви папіломавірусу в жіночому організмі
Залежно від виду новоутворення інфекція приймає ті чи інші характерні ознаки. Детальніше про них нижче.
папіломи
При огляді лікар визначає підносяться над поверхнею шкіри рожеві нарости. Вони абсолютно не турбують пацієнтку, оскільки не викликають болю або неприємних відчуттів. Жінку може турбувати естетичний дискомфорт, оскільки освіти некрасиво виступають на шкірі.
Важливо!
Нарости можуть локалізуватися на всіх ділянках тіла, крім статевих органів.
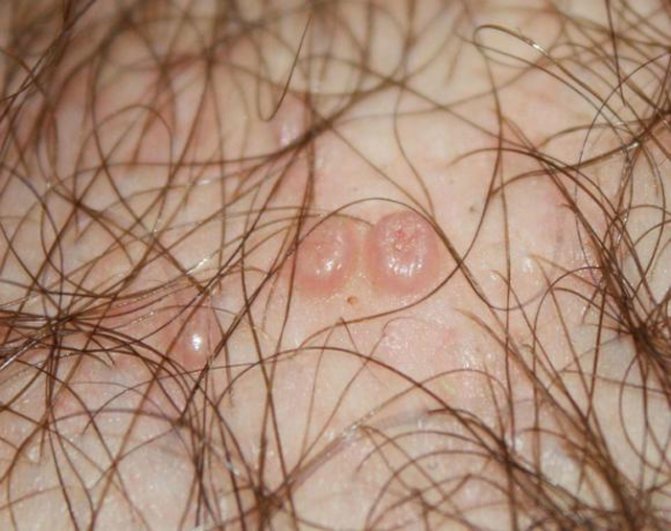
генітальні кондиломи
Являють собою рожево-коричневі освіти з сосочкового шару дерми, що мають тонку ніжку. Розташовуються в аногенітальний області. Можуть розміщуватися групами або поодинці. У кондилом горбиста поверхню і нерівні краї, від чого її порівнюють з кольоровою капустою.
При зростанні новоутворення жінка відчуває неприємні симптоми:
- При локалізації в області статевих губ, клітора пацієнтка відчуває свербіння в інтимному місці. Вона відчуває дискомфорт під час пересування. У міжменструальний період виходить кров з статевих шляхів або після близькості. Згодом з’являються зеленувато-жовті або молочного кольору виділення з неприємним запахом.
- При появі кондилом в нижніх відділах шлунково-кишкового тракту, виникає біль при дефекації і кров.
- Якщо вони розташовуються в уретрі або сечовому міхурі, жінку турбує прискорене сечовипускання.
- Можуть збільшуватися лімфатичні вузли на тілі.
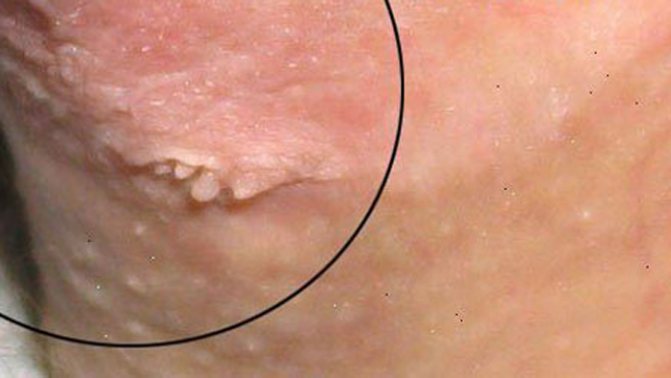
ВПЛ: лікування
Необхідно підкреслити, що видалення папілом не слід вважати повним лікуванням від папіломавірусної інфекції, так як в даному випадку людина не перестає бути вірусоносієм, тобто, протягом декількох років сосочкові поліпи можуть з’явитися знову. Саме тому з метою профілактики медики рекомендують проводити оздоровлення всього організму в цілому.
У тому випадку, коли у людини виявляється папіломавірус, лікування призначається не завжди, а тільки при необхідності, тобто, при наявності характерної симптоматики. Успіх в лікуванні ВПЛ досягається тільки тоді, коли пацієнтові буде призначена адекватна противірусна і імуномодулююча терапія. У клінічній практиці застосовується кілька методів видалення папілом і кондилом:
1. Кріодеструкція, або видалення новоутворень рідким азотом.
2. Лазерне лікування.
3. Радіохвильової метод.
Сьогодні більшість фахівців рекомендують своїм пацієнтам видаляти сосочкові поліпи за допомогою лазера або радіохвильового ножа. Дані методики забезпечують повну стерильність виконуваної процедури, а також дозволяють добитися максимального естетичного результату, тобто, після їх застосування на тілі пацієнтів не залишаються рубців і шрамів.
Що стосується процедури лазерного видалення формувань, то крім неперевершеною точності, лазерний промінь прекрасно дезінфікує рану, а також надає регенеруючу дію на шкіру, тобто, стимулює процеси загоєння. Це ідеальна методика, прекрасно себе зарекомендувала в гінекології при лікуванні папіломатозу зовнішніх статевих органів, а також з її допомогою видаляються шкірні та слизові новоутворення, спровоковані ВПЛ у чоловіків.
Найчастіше після видалення сосочкового поліпа посічений матеріал направляється в гістологічну лабораторію для проведення діагностичного дослідження.
4. Всім пацієнтам, підданою ліквідації папілом, показана іммуномоделірующіе терапія, що дозволяє закріпити отриманий результат. З її допомогою знижується активність вірусу, а також здійснюється профілактика виникнення нових проявів ВПЛ.
5. Дуже часто при лікуванні палломавірусной інфекції призначаються препарати інтерферону (кошти білкової природи, що підсилює імунний захист організму від вірусних інфекцій).
6. Непогано себе зарекомендувала озонотерапія. Це інноваційна методика, яка передбачає постановку озонових крапельниць, що зміцнюють імунітет і загальмовують вірусну активність. При цьому використовується насичений газом звичайний фізіологічний розчин, який зберігає свої властивості протягом 20 хвилин після насичення. Озонові крапельниці, що володіють противірусним ефектом, насичують тканини і органи киснем, відновлюють клітинний склад уражених тканин, видаляють токсини і покращують загальне самопочуття пацієнта. Після такого лікування всі прояви ПВІ зникають на 5, а то і на 10 років.
У тому випадку, коли проводиться лікування ВПЛ високого онкогенного ризику, пацієнт в обов’язковому порядку повинен проконсультуватися у онколога і пройти цитологічне обстеження.
7. Всім хворим після лікування призначаються препарати, що прискорюють загоєння шкірних покривів.
Примітка: тільки після рівного загоєння шкіри проведена терапія вважається успішною.
Лікування ПВІ аногенітальної зони
При виявленні в аногенітальний зоні плоских кондилом, в ході лікування проводяться наступні заходи:
Деструктивна втручання, спрямоване на знищення сосочкових поліпів і видалення зміненої ділянки епітелію;
Імуномодулююча та імуностимулюючі терапія;
Призначення противірусних препаратів, які впливають на реплікацію, транскрипцію і трансформацію вірусної ДНК;
Призначення цитотоксичних лікарських засобів, що ушкоджують або знищують розмножуються уражені вірусом клітини;
Симптоматичне лікування та лікування супутніх патологій.
Примітка: в даний час деякі фахівці проводять фотодинамічної терапії, що передбачає застосування фотосенсибилизаторов (світлочутливих речовин). Однак таке лікування в широкій практиці поки не знайшло свого застосування. Також існує ще одна методика, яка перебуває на стадії клінічних випробувань. Вона називається профілактичної і терапевтичної вакцинацією.
При виявленні екзофітних кондилом і при наявності типової клінічної картини папилломатоза пацієнтам призначається комбіноване лікування з подальшим видаленням новоутворень. За кілька днів до операції здійснюється лікування імуномодуляторами, інтерферонами та протипухлинними засобами. Однак слід зазначити, що цей спосіб, на думку більшості фахівців, не дає вираженого терапевтичного ефекту.
Разом з тим деякі пацієнти намагаються позбутися від сосочкових поліпів за допомогою хімічних препаратів. Хотілося б підкреслити, що така методика малоефективна, і вимагає багаторазового впливу, а також призводить до формування рубцевої тканини.
Субклінічні, тобто не видимі неозброєним оком прояви ПВІ лікуються так само, як і екзофітні форми, однак при цьому лікар повинен мати повне уявлення про обсяг уражених вірусом тканин. Інакше розумніше буде проводити динамічне спостереження і використання місцевої імунотерапії.
При латентній формі папіломавірусної інфекції лікування, як правило, не проводиться, так як в даному випадку дорога медикаментозна терапія виявляється неефективною, а ще, дуже часто протягом 1-2 років у вірусоносіїв відбувається самолікування (частіше у молодих жінок і чоловіків).
Разом з тим іноді латентна форма ПВІ (в10-15% випадків) переходить в субклиническую. Як правило, цьому сприяють деякі несприятливі чинники, а також інфекційно-запальні процеси, що розвиваються в аногенітальний області або в іншій зоні ураження. При ослабленні імунних сил організму і розвитку хронічних ендокринних захворювань ПВІ може перейти в маніфестну форму.
Найчастіше прогнози при даному захворюванні позитивні, проте, в деяких випадках після видалення сосочкових поліпів можуть відбуватися рецидиви, а також рецидиви, що переходять в злоякісних форми. Саме тому всім імуносупресивної особам протягом двох років рекомендовано динамічне спостереження, контроль імунного статусу, а також проведення регулярної кольпоскопії з подальшими цитологическими дослідженнями. У кожному конкретному випадку лікування ПВІ призначається індивідуально з урахуванням віку пацієнта, його імунного статусу, локалізації патологічного процесу, характеру змін в області цервікального каналу, а також супутніх урогенітальних інфекцій і соматичних хронічних патологій.
профілактика ПВІ
На думку фахівців, тільки профілактика ВПЛ здатна знизити ризик розвитку раку шийки матки та раку статевого члена. На сьогоднішній день використовуються наступні профілактичні методики:
- Первинна профілактика папіломавірусної інфекції. Вона передбачає своєчасне виявлення факторів ризику і запобігання поширенню інфекції, а також сюди входить розробка профілактичних вакцин і інших методів попередження розвитку папіломатозу.
- Розділ вторинної профілактики – це скринінгова діагностика, тобто, комплексне медичне обстеження людського організму, що дозволяє виявити захворювання на самих ранніх термінах його розвитку.
- Третинна профілактика ПВІ передбачає зниження частоти рецидивів захворювання у вже раніше інфікованих осіб.
Разом з тим важливим профілактичним аспектом є сан-просвіт робота з роз’ясненням аспектів захворювання серед населення, зокрема, серед підлітків, які тільки починають жити статевим життям.
Дуже простий, але в той же час, ефективний спосіб, що попереджає інфікування ВПЛ – це використання бар’єрних методів контрацепції і попереднє обстеження пар, які планують вступати в статеві стосунки.
На думку багатьох фахівців, профілактична вакцинація проти вірусу папіломи людини також є ефективним методом первинної профілактики (особливо, якщо вакцина вводиться ще до початку сексуальної активності).
Як відбувається зараження?
Зараження ВПЛ може статися одним із таких способів:
- Зараження через слизові оболонки при незахищених статевих актах – це найпоширеніший шлях проникнення ВПЛ в організм жінки. Використання презервативів тільки зменшує ризик зараження, але не виключає його, оскільки передача вірусу може здійснитися при шкірних контактах;
- Побутовий шлях – дотику та інші фізичні контакти або різні предмети побуту;
- Пологи – є ризик як зараження жінки, що народжує, так і дитини, якщо мати є носієм ВПЛ.
- Відвідування соляріїв, лазень, саун, басейнів та інших місць з підвищеними показниками вологості;
- Косметологічні процедури в спеціалізованих салонах.
Типи і форми папілом
Дуже важливо правильно ідентифікувати що виникають на тілі папіломи. Типи їх знаходяться в прямій залежності від штаму одержуваного вірусу, який, потрапляючи в людський організм, сприяє процесу надлишкового клітинного ділення в шкірних покривах, результатом чого і виступають папіломи.
Штами ВПЛ можуть бути онкогенними і не онкогенними. Чи не онкогенних різновидів набагато більше і вони, як правило, нічого, крім зовнішнього естетичного дискомфорту, пацієнтові не приносять.
Подібний прояв легко можна видалити, тим самим вирішивши проблему. Однак якщо новоутворення виникають в області слизових, це свідчить про серйозні патологічних процесах. Така дислокація означає, що людина заразилася онкогенним штамом ВПЛ, тому комплексна противірусна терапія в даному випадку вкрай необхідна. Щоб відрізнити різні види папілом, досить просто їх порівняти між собою і виявити відмітні риси того чи іншого підвиду.
прості бородавки
Прості папіломи або бородавки – найпоширеніший вид папіломавірусу, що викликається відразу декількома штамами. Дані штами ВПЛ передаються не тільки статевим, а й контактно-побутовим шляхом, що призводить до статистики, яка свідчить про те, що з таким ВПЛ хоча б один раз в житті стикалися 30% населення планети.
Прості папіломи або вульгарні (звичайні) бородавки частіше за інших місць локалізуються на верхніх кінцівках, а саме, на кистях, але іноді можуть виникати і на тілі, підошвах і стопах, долонях, пальцях на руках. Їх особливістю є те, що виникають такі бородавки на місцях з пошкодженою шкірою внаслідок зниження місцевого імунітету. Подібні папіломи виникають в області підошов або долонь через контакт з неякісною побутовою хімією, рясного потовиділення, різних пошкоджень шкірних покривів, дерматиту.
Вульгарна бородавка зовні мають вигляд шкірних сосочкових новоутворень по парі міліметрів в діаметрі спочатку захворювання. При цьому головка бородавки має однорідну і м’яку текстуру і підноситься над поверхнею шкіри. Вона слабо пігментована, а її корінь йде вглиб шкірних покривів, де отримує харчування від судин. В результаті такого харчування бородавки поступово виростають, при цьому змінюється не тільки їх розмір, але і ступінь пигментированности. Також часто в центрі подібних папілом виростають волосся, що є варіантом норми і не свідчить про злоякісності новоутворення.
плоскі папіломи
Подібні шкірні новоутворення зовні нагадують маленькі жовтуваті плоскі бляшки, що злегка піднімаються над поверхнею шкіри. Їх структура щільна, з глибоким підшкірним коренем, про що свідчить часта болючість при натисканні на бородавку або при її побутовому пошкодженні. Локалізацією таких папілом найчастіше виступають особа, руки. Іноді вони можуть виникати в області анального отвору або на великих статевих губах у жінок і в області мошонки у чоловіків. Завдяки активному кровопостачанню у них активна тенденція до зростання.
Головною особливістю плоских папілом є труднощі їх лікування. Після хірургічного лікування даних новоутворень на їх місці зазвичай залишаються шрами і рубці.
гострі кондиломи
Гострі кондиломи виникають в області паху або на слизових оболонках. Зовні це тонкі сосочкові новоутворення 2-3 міліметра в діаметрі. Такі кондиломи швидко виростають, утворюючи з маленького одиничного сосочка велике шкірне розростання, що нагадує цвітну капусту або півнячий гребінь.
Головною небезпекою гострих кондилом виступає високий ризик приєднання інфекції, запалення новоутворень в області піхви або малих статевих губ у жінок. Їх легко можна травмувати, після чого інфекція проникає з високою швидкістю всередину організму. Також великою проблемою, пов’язаною з загостреними кондиломами, виступає високий ризик рецидивів, який не знижується навіть із застосуванням противірусного лікування і при видаленні новоутворень. Викликати гострі кондиломи можуть кілька штамів вірусу, частина з яких може бути небезпечною для жінок з точки зору злоякісного процесу.
ниткоподібні папіломи
Ниткоподібними названі папіломи з тонкою ніжкою, верх яких вінчає головка новоутворення. Їх дуже важко сплутати з іншими видами завдяки особливого виду, тому подивившись на фото ниткоподібних папілом їх можна диференціювати від інших різновидів.
Виникають такі новоутворення найчастіше у віці після 45 років в зонах, де превалює тонка шкіра – на грудях, під пахвами, на шиї. Збільшення в розмірах таких новоутворень є їх ще більше витягування. Головка ниткоподібних папілом зазвичай жовтуватого або рожевого відтінку, пігментація невиражена, найчастіше дуже слабка.
внутрішні родимки
До підгрупи внутрішніх родимок можна віднести будь-які новоутворення на поверхні внутрішніх органів людини. Це Внутрішньошлункові кондиломи, папіломи в прямій кишці, новоутворення в області горла і рота, новоутворення на стінках сечового міхура. Відмінною особливістю даних папілом є неможливість їх розпізнавання без проведення відповідних медичних маніпуляцій і діагностики. Однак запідозрити захворювання можна за особливою симптоматиці. Небезпека таких новоутворень виявляється в кожному конкретному випадку.
При наявності папілом в сечовому міхурі можливе виникнення кровотеч або розвиток ракової пухлини з плином часу.
Якщо папілома розташувалася в області гортані, то вона сприяє перекриттю дихання і заважає розмовної функції людини.
аногенітальні бородавки
Є найбільш поширеним клінічним проявом ВПЛ-інфекції. Самі по собі, як уже було сказано, вони практично завжди безпечні для здоров’я, але доставляють чимало турбот їх «щасливого» власникові за рахунок неестетичного косметичного ефекту. У 2019 показник захворюваності в Українській склав 21,8 випадків на 100 000 населення.
У 90% випадків аногенітальні бородавки бувають викликані 6 і 11 типами ВПЛ, але їх наявність – показання до обстеження на наявність ВПЛ високого канцерогенного типу.
Період між інфікуванням вірусом і виникненням бородавок в середньому становить 6 місяців у жінок і 10 – 11 – у чоловіків. Основний шлях передачі ВПЛ 6 і 11 типів також статевої, хоча можливі випадки інфікування контактно-побутовим шляхом при недотриманні правил особистої гігієни. Діагностика аногенітальних бородавок не представляє особливих складнощів – картина цілком показова, а ось ідентифікація типу ВПЛ проводиться молекулярно-біологічним методом, що дозволяє визначити вірусне навантаження.
Найчастіше аногенітальні бородавки являють собою пальцеподібні невеликі безболісні освіти, розташовані на слизовій оболонці або шкірі зовнішніх статевих органів (гострі кондиломи, малюнок 1), або піднесення над поверхнею шкіри у вигляді папул (малюнок 2), частіше невеликих розмірів, колір їх може не відрізнятися від що підлягає шкірного покриву, але може бути і значно темніше. Також можливі прояви у вигляді плям, розташованих на слизовій оболонці статевих органів, різного кольору – від сіро-білого до червоно-коричневого.
Улюблене місце розташування – слизова оболонка малих статевих губ, вульви, піхви, шийки матки, вихідного отвору уретри. Можливо розташування в області великих статевих губ і поблизу анального отвору. У чоловіків вогнища ураження локалізуються на голівці статевого члена, вуздечці, вінцевої борозні, внутрішній поверхні крайньої плоті, в області отвору сечовипускального каналу, тілі статевого члена, шкірі мошонки, в аногенітальний та пахової областях.
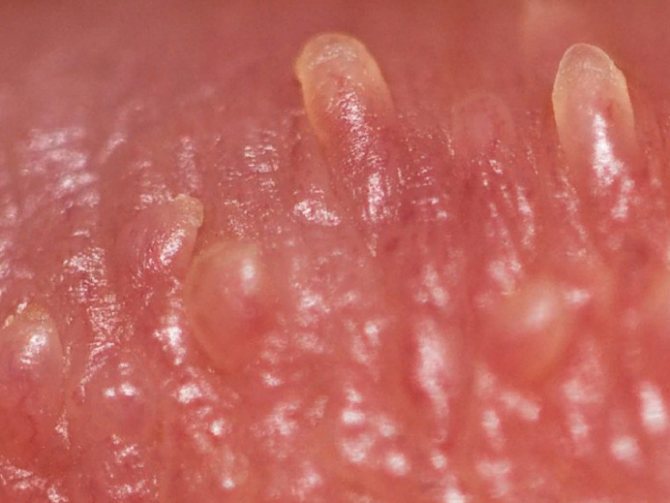
Малюнок 1 – Гострі кондиломи слизової оболонки
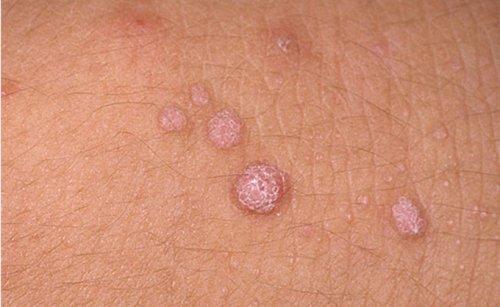
Малюнок 2 – Папіломи шкірних покривів
Кількість аногенітальних бородавок також може бути різним: при здоровій імунній системі вони поодинокі, не турбують людину нічим, крім самого факту своєї присутності (що, до речі, може довести людину до нервового виснаження), і можуть самостійно пройти без будь-яких медичних втручань протягом декількох місяців – двох років (так само, як і шкірні бородавки іншої локалізації). Але в разі імунодефіциту можливо розростання великої кількості бородавок, вони можуть зливатися, набуваючи вигляду «цвітної капусти» і доставляти виражений дискомфорт: свербіж, печіння, болючість, утворення тріщин і навіть кровоточивість слизової або шкірного покриву в місці ураження.
Які ж чинники сприяють персистенції ВПЛ?
- ранній початок статевого життя;
- велика кількість статевих партнерів;
- ослаблений імунітет;
- інфекції, що передаються статевим шляхом;
- наявність БВ, аеробного вагініту і вульвовагінальномукандидозу;
- хронічні запальні захворювання органів сечостатевої системи;
- куріння;
- неодноразові аборти;
- порушення менструального циклу;
- прийом антибіотиків;
- високе вірусне навантаження і інфікування декількома типами ВПЛ.
Саме тому закликаю Вас піклуватися про себе, вести здоровий спосіб життя, порядну статеве життя, використовувати грамотну контрацепцію, відвідувати гінеколога і регулярно здавати мазки.
Перші ознаки у жінок і додаткові симптоми
Основною ознакою активності ВПЛ, який можна виявити самостійно при візуальному огляді, є поява папілом на різних ділянках тіла. Найбільш часто вони вражають слизові оболонки статевих органів або область навколо них.
У деяких випадках може спостерігатися ряд додаткових симптомів, що включає в себе:
- Кров’яні виділення з піхви без причин, підвищення схильності до них після статевих контактів;
- Відчуття фізичного дискомфорту при сечовипусканні або дефекації;
- Сверблячі відчуття або сильне печіння в піхву;
- Виразкові ураження слизових оболонок шийки матки;
- Неприємний запах.
Етапи інфекційного процесу
- Первинне зараження.
- Персистенція (здатність до тривалого виживання) вірусного генома поза хромосом з продукцією вірусних частинок.
- Інтеграція (взаємопроникнення) вірусної ДНК в геном клітини хазяїна.
- Мутації в клітинної ДНК, які викликають нестабільність генома.
- Вбудовування вірусної ДНК в «хазяйську» хромосому.
- Виникнення клону клітин з мутував ДНК і формування пухлини.
Наукою доведено, що папіломавірусна інфекція може існувати в організмі в двох формах:
У першому випадку вірус живе і розмножується, проте його ДНК не вбудовується в клітинний геном господаря.
У другому випадку слідом за інфікуванням і проникненням в клітку господаря вірусна ДНК вбудовується в клітинний геном, і, як наслідок, запускає пухлинний процес.
Разом з тим багато авторів стверджують, що для ракового переродження клітин недостатньо одного інфікування базального епітелію.
характерна симптоматика
Якими ознаками може сигналізувати про себе HPV-інфекція у жінок?
Симптоми, на які обов’язково слід звернути увагу:
- поява свербежу, неприємного печіння в районі статевих органів;
- наявність постійних виділень (білих, жовто-зелених, сукровичних);
- невелике збільшення лімфовузлів;
- множинні освіти (папіломи, бородавки) на різних ділянках тіла.
При наявності навіть декількох симптомів обов’язково зверніться до гінеколога для обстеження.
Терапія гострих кондилом
Основний спосіб боротьби – механічне видалення. Які ж методи найбільш ефективні, якщо діагностується HPV-інфекція у жінок? Опис процедури, наведене до кожного способу, дозволить зрозуміти суть даного втручання.
Отже, для терапії гострих кондилом вживаються:
- Лазеротерапія. Дефекти видаляють під місцевою анестезією. Процедура проводиться лазером.
- Кріодеструкція. Неприємні дефекти видаляються за допомогою рідкого азоту. Процедура абсолютно безболісна і не залишає після себе рубців.
- Електрокоагуляція. Терапія проводиться за допомогою електричного струму. Метод досить болючий.
- Радиоволновая коагуляція. Процедура має відмінний лікувальним результатом, проводиться під місцевим знеболенням. Кондиломи видаляють за допомогою радіохвильового ножа.
- Хірургічне видалення. Вкрай рідкісний метод лікування. Використовується тільки при озлокачествлении тканин.
Гігантська кондилома Бушко-Левенштайна
Вкрай рідко можливе утворення гігантської кондиломи Бушко – Левенштайна (рисунок 3), що представляє собою наслідок зливного росту папілом, що утворюють широку основу, над яким височіють «капустоподобние» ворсинчасті розростання, така пухлина, хоч і вважається доброякісною, але все ж може з часом озлокачествляться.
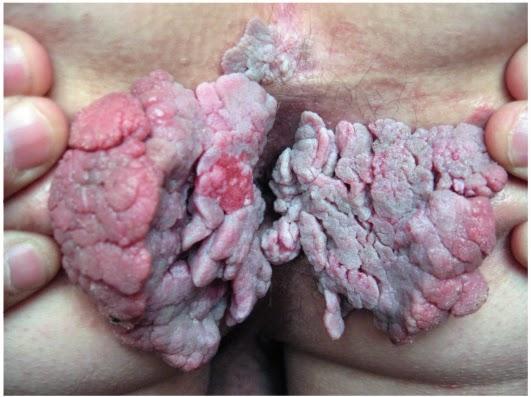
Малюнок 3 – Гігантська кондилома Бушко – Левенштайна
Видалення аногенітальних бородавок
Видалення бородавок проводиться наступними методами:
- фізичними (електрокоагуляція, лазерна деструкція, радіохірургічна деструкція, кріодеструкція);
- хімічними;
- цитотоксическими методами;
- хірургічним шляхом.
Можливе застосування імуномодуляторів місцевої дії, а при тривалому рецидивуючому (від латинського «recidere» – «повертатися», повторювані епізоди захворювання) протягом – інтерферонів системної дії, а також внутріочаговое введення препаратів α-інтреферона. Гістологічне дослідження завжди бажано (але не при будь-якому методі видалення можливо) для вашого ж спокійного сну.
Щиро бажаю кожній дівчині, жінці бути здоровою! Сподіваюся, що ви читали мою статтю з метою самоосвіти і розширення кругозору, а знання – сила!
