Холецистопанкреатит: міжнародна класифікація хвороб
Захворювання холецистопанкреатит МКБ характеризує як комплексне, що зачіпає одночасно підшлункову залозу і жовчний міхур. Тому особливо актуальним є питання несуперечливого лікування відразу декількох органів. Абревіатура МКБ розшифровується як «Міжнародна класифікація хвороб». У деяких джерелах біля неї можна ще побачити цифру 10. Це означає, що перед читачем – документ, який має міжнародну силу для лікарської спільноти, причому його переглянули, змінили і доповнили вже в десятий раз.
Що таке холецистопанкреатит
МКБ-10 відносить холецистопанкреатит до одинадцятого класу разом з іншими захворюваннями травної системи. Всього в документі виділено 22 класу. Останній – коди для особливих цілей, починається з букви U. Підхід дуже нагадує бібліотечний каталог, в якому кожна книга має власне буквене і цифрове позначення, щоб бібліотекар міг її без зусиль виявити на полиці.
Серед безлічі хвороб хронічний і гострий холецистопанкреатит теж мають власний код за МКХ-10. У класифікації за кодами від К80 до К87 перераховані захворювання жовчного міхура і жовчовивідних шляхів, під К86 записані інші хвороби підшлункової. А ось у хронічного холецістопанкреатіта код за МКХ-10 відмічений К86.8.2 *.
Така класифікація допомагає лікарям точніше поставити діагноз і приписати відповідне лікування. Маркером хвороб органів травлення є буква К. Взагалі ж, МКБ починається з літери А, під якою зашифровані інфекційні та паразитарні захворювання.
Якщо розвивається гострий або хронічний холецистопанкреатит, особливості його перебігу такі, що можуть призвести до необоротного ураження підшлункової залози. Холециститу по МКБ-10 і панкреатиту присвоєні різні коди, але якщо хвороба поширилася на підшлункову і жовчний міхур, лікують їх комплексно.
Список джерел
- Гострий холецистопанкреатит / Затевахин І.І., Крилов Л.Б., Сабіров Б.У. – 1986.
- Тактика ведення та лікування хворих холецистопанкреатитом / Дудченко М.А. // Світ медицини та біології – 2013 – №1.
- Томашук І.П. Біліарний гострий холецистопанкреатит – К .: Здоров’я, 1992. – 184 c.
- Томнюк Н.Д., Даніліна Е.П., Бєлобородова Ю.С., Бєлобородов А.А. Сучасні уявлення про діагностику і лікування хронічного панкреатиту (огляд літератури) // Успіхи сучасного природознавства. – 2019. – № 5. – С. 45-48;
- Циммерман Я.С. Хронічний панкреатит // Вісник клубу панкреатології. – 2009. № 1. – С. 38-47
причини захворювання
Загострення хронічного холециститу і панкреатиту обумовлено, перш за все, специфікою розташування цих органів.

Практика показує: велика ймовірність того, що при одночасних проблеми в жовчному міхурі та підшлунковій залозі буде наражатися на небезпеку ще й печінку.
Найчастіше запалення виникає в зв’язку з:
- утворенням каменів в жовчовивідних протоках;
- інфекційними захворюваннями;
- новоутвореннями різної природи;
- відкритим вогнищем інфекції (карієс, гайморит);
- неполадками в роботі печінки і жовчного міхура;
- підвищеним тиском на дванадцятипалу кишку скупчився повітря;
- хворобами системи кровообігу;
- на цукровий діабет;
- активністю умовно-патогенної флори в організмі (синьогнійна паличка, стафілококи, стрептококи);
- наявністю гельмінтів;
- виразкою шлунка;
- закупоркою проток підшлункової залози.
По тому, як протікає захворювання, прийнято розглядати наступні види холецістопанкреатіта:
- гнійно-виразковий;
- уповільнений;
- гострий;
- обструктивний.
Факторами, що провокують збої в роботі підшлункової залози і жовчних шляхів, також можуть бути переїдання, нерегулярний прийом їжі, надмірне вживання спиртовмісних напоїв, куріння.
Як лікувати патологію
Лікування хронічного холециститу полягає в прийомі медикаментозних препаратів і строгій дієті.
Комплекс лікарських засобів включає такі засоби:
- Знеболюючі, які знімають больовий синдром.
- Ферментні засоби допомагають при травленні.
- Необхідні препарати, які стримують освіту секретів підшлункової.
- Швидше за все, будуть потрібні антибіотики.
- Токсини з організму виведе мінеральна вода.
- Прибуток повинні внести в кишечник корисні мікроорганізми, які знизять бродіння, газоутворення.
- Прокинетики поліпшать роботу шлунка.
При будь-якій формі хвороби – гострої або хронічної – необхідно дотримуватися дієти №5. Дієта при панкреатиті – це ціла система харчування, спрямована на відновлення функцій підшлункової і жовчного міхура. Пацієнту пропонуються страви тушковані, варені, запечені. Солодке, печене, гостре, солоне доведеться виключити. Не можна допускати, щоб їжа провокувала підвищене виділення ферментів і соків.
Багато звичних продуктів виявляється під забороною. Ця вимушена міра покликана продовжити людині життя. Серед основних рекомендацій можна назвати наступні:
- хліб можна тільки вчорашній;
- овочі – після термічної обробки;
- супи – перетерті овочеві без засмажкою;
- яйця в будь-яких видах, крім зварених круто, заборонені;
- солодку газовану воду не можна зовсім, міцні чаї, кава краще мінімізувати;
- вуглеводи краще вживати у вигляді рідких каш – гречаної, геркулесовой, рисової;
- м’ясні і рибні страви повинні бути приготовані з нежирних сортів, без підсмаженої скоринки;
- кисломолочні продукти – тільки нежирні;
- доведеться освоїти киселі, компоти, відвари з корисних трав.
Різні маринади, страви зі спеціями, волокнисті овочі без термообробки шкодять хворий підшлункової, тому підлягають повного виключення з раціону.
Дієту регламентує лікуючий лікар, причому неухильно дотримуватися її потрібно і при ремісії. Харчуватися необхідно невеликими порціями 5-6 разів на день. У такий спосіб не буде створюватися зайве навантаження на підшлункову залозу і жовчний міхур.
Приписів багато, до дієти необхідно звикнути. Але це – єдиний шлях зберегти здоров’я.
Симптоматика гострого і хронічного холецістопанкреатіта
Першим симптомом захворювання будуть сильні болі з правого боку живота, під ребрами. З поширенням запального процесу біль перейде і на спину, стане оперізує, що характерно для панкреатиту. Людина погано себе почуває, його рве. Якщо не вжити невідкладних заходів – можливі небажані наслідки. Холецітопанкреатіт, на жаль, дає досить високий показник смертності.

Відсутність медичної допомоги здатне призвести до ураження нервових волокон, перекриття жовчних проток, тромбозів вен. Всі ці ускладнення загрожують вкрай важким станом – перитонітом.
Гастроентеролог виявляє наступну клінічну картину:
- роздутий живіт;
- запор і рідкий стілець поперемінно;
- відрижка;
- сухість і гіркота в роті;
- кожний зуд;
- зневоднення.
Аналізи показують ознаки цукрового діабету.
Запалення жовчного міхура та підшлункової залози
Про наявність захворювання пацієнт дізнається швидко завдяки явним симптомів, проте остаточний діагноз може поставити тільки лікар після проведення діагностики.
Симптоми гострої форми
У гострій формі симптоми холецістопанкреатіта мають виражену форму. Хворий відчуває:
- сильний біль під ребрами з правого боку тіла, вона може перейти на спину і стати оперізує;
- нудоту і блювоту;
- метеоризм і здуття живота;
- втрату маси тіла;
- запор і рідкий стілець поперемінно;
- відрижку, сухість і гіркота в роті;
- шкірний висип і свербіж;
- зневоднення;
- посиніння шкіри навколо пупкової ямки.
Ознаки хронічного процесу
При відсутності лікування гостра форма поступово переходить у хронічний холецистопанкреатит, що характеризується періодами загострення і ремісії. Загострення проявляється ознаками, характерними для гострого холецістопанкреатіта.
У період ремісії симптоматика зникає, і пацієнт відчуває себе відносно здоровим. Але при цьому відбуваються негативні зміни в організмі, які проявляються у вигляді:
- желтушности шкірних покривів;
- болю в підребер’ї після вживання певної їжі;
- появи білого нальоту на мові;
- освіти на кистях рук артритних вузликів;
- скупчення рідини в черевній порожнині;
- сухості і лущення шкірних покривів.
код МКБ
Хронічний холецистопанкреатит має код по МКБ 10 – К86.8.2. Захворювання відноситься до 11 класу, що включає патології травної системи і позначається буквою К. Коди за МКХ 10 записуються за допомогою букв (від А до U) і цифри.
Позначення К80-К87 шифрують хвороби жовчовивідних шляхів і жовчного міхура. Зокрема К86 позначає інші хвороби підшлункової системи.
Ехографіческая картина
Діагностику захворювання проводить лікар. Він оглядає пацієнта, вислуховує скарги і призначає аналізи. Найважливішим способом виявлення хвороби є УЗ-дослідження черевної порожнини. При його проведенні фахівець може виявити ознаки холецістопанкреатіта у вигляді дифузних змін стінок печінки і жовчовивідних шляхів:
- зернистість;
- неоднорідність;
- густина;
- рубцювання;
- склероз;
- крововиливи;
- скупчення продуктів обміну речовин і інші зміни в тканинах.
При розгляді жовчних проток відзначається їх підвищена ехогенність, а розташування і стан кровоносних судин проглядається погано.
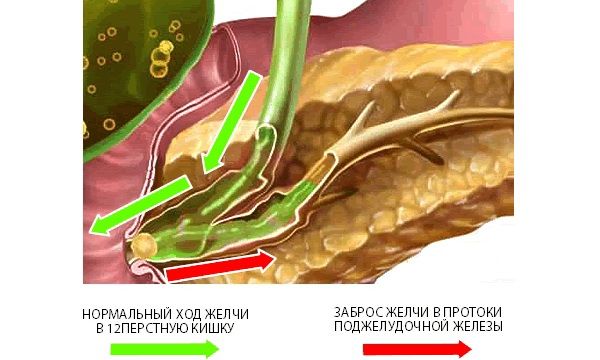
Закупорка проходу при холецістопанкреатітеПрі хронічному холецистопанкреатит Ехографіческая картина чітка. При гострій формі дифузнізміни мають яскраво виражений характер і значне відхилення від нормальних показників.
патогенез
Механізм розвитку холецістопанкреатіта заснований на порушенні фізіологічного пасажу жовчі і соку підшлункової залози в дванадцятипалу кишку. У нормальних умовах власні сфінктери панкреатичного і загального жовчного проток запобігають зворотний закид секрету. При внутрипротоковой гіпертензії, що виникла через механічну обтурації фатерова сосочка або дискінезії сфінктера Одді, стає можливим потрапляння жовчі в протоку ПЖ.
Це призводить до активації фосфоліпази, інших панкреатичних ензимів, утворення з компонентів жовчі високотоксичних речовин, що руйнують орган. Рідше на тлі існуючого панкреатиту відбувається закид ферментів в жовчовивідні шляхи, що провокує розвиток холециститу. Додатковим фактором стає рефлюксна, гематогенное і лимфогенное поширення патогенної флори. При гострих формах холецістопанкреатіта запалення є катаральним або гнійно-некротичним, при хронічних переважають фіброзно-дегенеративні процеси.
ускладнення
Відсутність лікування хронічного холецістопанкреатіта або гострої її форми призводить до серйозних наслідків.
Можливий розвиток таких ускладнень як:
- рак підшлункової залози;
- реактивний гепатит;
- панкреонекроз підшлункової залози.
В результаті прогресування патологій порушується всмоктування, розвивається механічна жовтяниця.
Класифікація
При систематизації форм холецістопанкреатіта враховують характер гістологічних змін і особливості перебігу захворювання. Залежно від провідних морфологічних порушень виділяють ексудативний, гнійний, некротичних-деструктивний і атрофічний варіанти захворювання, при цьому тип запалення в жовчному міхурі і панкреатичної залозі може бути різним. За характером перебігу розрізняють:
- гострий холецистопанкреатит
. Як правило, виникає раптово при наявності механічної обструкції або грубих похибок у харчуванні. Відрізняється вираженими больовим і регургітаціонним синдромами. При відсутності адекватної терапії летальність становить 31,5-55,5%. - хронічний холецистопанкреатит
. Захворювання розвивається поступово і зазвичай пов’язане з ЖКХ. Переважають диспепсичні симптоми, дискомфорт в епігастральній і подреберних областях, прогресуюче порушення процесів травлення через дегенерацію ПЖ. - Хронічний рецидивний холецистопанкреатит
. Найчастіше є результатом гострої форми патології, рідше спостерігається при попередньому персистуючому перебігу. Рецидиви найчастіше провокуються аліментарним порушеннями. Рівень летальності при загостреннях досягає 3,5-7%.
переддіабетичного стан
На самих ранніх етапах розвитку холіцістопанкреатіта розвивається толерантність підшлункової залози до глюкози. І оскільки діагностувати сам холецистопанкреатит на ранніх стадіях можливо тільки в лабораторних умовах, є непрямі ознаки, пов’язані з підвищенням рівня глюкози, наявність яких має викликати підозри на холецистопанкреатит.
- Через підвищений вміст молочної кислоти (лактату) може спостерігатися кетоацидоз.
- Відбуваються нерівномірні звуження кровоносних судин сітківки ока, спричинені переддіабетичним станом.
- Постійно підвищений рівень глюкози може привести до розвитку діабетичної полінейропатії.
клінічна картина
Внаслідок того, що захворювання може носити як гострий, так і хронічний характер, то і клінічна картина захворювання буде різнитися.
Гостра форма холецістопанкреатіта має наступну клінічну картину:

у хворих в більшості випадків спостерігається занепокоєння, вираз обличчя – страдницький (дуже рідко порушену, з блиском в очах), холодний, липкий піт покриває блідий шкірний покрив. У половині випадків гостра форма захворювання супроводжується жовтяницею, викликаної присутністю каменів в жовчовивідних протоках, інтоксикацією клітин печінки гепатитом, а також здавленням термінального відділу холедоха головкою ПЖ, збільшеної в розмірі;- ротова порожнина хворого – частіше рожева, але у третини хворих – ще й з тріщинами. Мова у деяких пацієнтів – вологий, з нальотом білого кольору, у інших – сухий, з кіркою на поверхні. Пацієнти з сухою мовою мають зазвичай деструктивну форму захворювання, яка супроводжується постійною блювотою. Майже всі пацієнти часто облизуються;
- у третини хворих відзначений зайву вагу. Живіт трохи роздутий і його верхня частина залучена в процес дихання;
- температура тіла, при прогресуванні захворювання, підвищується, особливо це стосується деструктивних форм холецістопанкреатіта, хоча у більшості пацієнтів при зверненні до лікаря температура тіла залишається нормальною;
- не спостерігається серйозного збою в роботі дихальної та серцево-судинної систем. Відсутня симптом напружених м’язів в районі черевної стінки. Локалізація гострого болю йде в підребер’ї з правого боку, а також в області епігастрію (трохи нижче грудної кістки) і точці жовчного міхура. Все це супроводжується загальною оперізує болем і безперервної блювотою жовчю. На цьому тлі йде зниження сечовиділення, а з боку ЖКС – розлад кишечника або запор. Постійні больові відчуття викликають безсоння.
Як лікуваті патологію
Лікування хронічного холециститу Полягає в прійомі медикаментозних препаратів и строгій дієті.
Комплекс лікарськіх ЗАСОБІВ Включає Такі засоби:
- Знеболюючі, Які знімають больовій синдром.
- Ферментні засоби допомагають при травленні.
- Необхідні препарати, Які стрімують освіту секретів підшлункової.
- Швідше за все, будут потрібні антибіотики.
- Токсини з організму віведе мінеральна вода.
- Прибуток повінні внести в кишечник Корисні мікроорганізми, Які знізять бродіння, газоутворення.
- Прокинетики поліпшать роботу шлунка.
При будь-Якій форме хвороби – гострої або хронічної – необходимо Дотримуватись Дієти №5. Дієта при панкреатіті – це Ціла система харчування, спрямована на Відновлення функцій підшлункової и жовчного міхура. Пацієнту предлагают страви тушковані, варені, запечені. Солодке, печене, гостре, Солоне придется віключіті. Чи не можна допускаті, щоб їжа провокувала підвіщене віділення ферментів и соків.
Много звичних продуктів віявляється під заборонено. Ця вимушено міра покликали продовжіті людіні життя. Серед основних рекомендацій можна назваті следующие:
- хліб можна только вчорашній;
- овочі – після термічної ОБРОБКИ;
- супі – перетерті овочеві без засмажкою;
- яйця в будь-якіх видах, кроме звареніх круто, Заборонені;
- солодку газовану воду не можна зовсім, міцні чаї, кава краще мінімізуваті;
- вуглеводи краще вжіваті у виде рідкіх каш – гречаної, геркулесовой, рісової;
- м’ясні и рибні страви повінні буті пріготовані з нежирних сортів, без підсмаженої скорінкі;
- кісломолочні продукти – только нежірні;
- придется освоїті кіселі, компоти, відварі з корисних трав.
Різні маринади, страви зі спеціямі, волокнисті овочі без термообробка шкодять хворий підшлункової, тому підлягають полного віключення з раціону.
Дієту регламентує Лікуючий лікар, причому неухильного Дотримуватись ее нужно и при ремісії. Харчуватіся необходимо невелика порціямі 5-6 разів на день. У такий способ НЕ буде створюватіся зайве НАВАНТАЖЕННЯ на підшлункову залоза и жовчній міхур.
Пріпісів багато, до Дієти та патенти звікнуті. Альо це – єдиний шлях Зберегти здоров’я.
методи діагностики
Діагноз «холецистопанкреатит» ставиться після того, як лікар огляне пацієнта, відправить його на лабораторні аналізи і апаратну діагностику. Оскільки багато захворювань органів травлення мають схожу симптоматику, необхідно якомога ретельніше провести дослідження. Наприклад, відмінні результати дають УЗД, МРТ.
Лікар обов’язково направить на аналізи крові, калу і сечі, біохімічний аналіз крові, можливо, знадобиться дуоденальне зондування і рентгеноскопія. Ці заходи допоможуть визначити, наскільки запалення вразило органи, які їх розміри, як вони виконують свої функції.
Основні медпослуги за стандартами лікування Підібрати лікування штучним інтелектом
консультації лікарів
Консультація педіатра
| Будь-яка мед. установі – 421 клінікадо кад – 184 клінікідо 15км за кад – 65 клінікдо 30км за кад – 44 клініки |
Консультація дієтолога
| любаяврач – 244 клініківрач к.м.н. – 32 клінікід.м.н., Професор – 11 клінік |
Консультація гастроентеролога
| любаяврач – 683 клініківрач к.м.н. – 249 клінікд.м.н., Професор – 149 клінікчк РАМН – 5 клінік |
аналізи
Лужна фосфатаза крові
Загальний аналіз сечі
Загальний аналіз крові
ЛДГ крові
| любаялдг 1, 2 фракції – 361 клінікалдг загальна – 535 клінік |
копрограма
кальцій крові
| любаяіон. – 491 клініка |
ГГТП крові
амілаза крові
Альфа-амілаза (діастаза) сечі
діагностика
Електрокардіографія (ЕКГ)
| любаяпо неба – 51 клінікабез опису – 525 клінікс описом – 839 клінікчреспіщеводная (чпекг) – 13 клінік |
УЗД органів черевної порожнини
| любаятолько ОЧП – 1150 клінік + нирок – 35 клінік + забрюшинного пр-ва – 47 клінік |
Гастроскопия (ЕГДС)
| любаябез наркозу – 490 клінікпод наркозом – 80 клінік |
нехірургічне лікування
електрофорез лікарський
| любаяНакожний електрофорез – 491 клінікаЕндоназальний електрофорез – 82 клінікіУретральний електрофорез – 90 клінікРектальний електрофорез – 92 клінікіВагінальний електрофорез – 77 клінік |
симптоми
Холецистопанкреатит має симптоми схожі з симптомами інших захворювань шлунково-кишкового тракту. Зокрема, це диспепсичні розлади, нудота (а іноді і блювота) після прийому їжі, відчуття тяжкості або навіть біль в правому підребер’ї.
Розрізняють гострий і хронічний холецистопанкреатит. Гостра форма виникає безпосередньо відразу після їжі, при вживанні людиною смаженої або жирної їжі. Пацієнти скаржаться на біль, оперізуючого характеру, болісну блювоту, здуття живота, відрижку і гіркота в роті. Може відзначатися безсоння через постійні больових відчуттів, розвивається пронос або запор.
У людини з діагнозом хронічний холецистопанкреатит, хвороба протікає з періодами загострень і ремісії. У період загострення симптоми захворювання аналогічні вищеописаним, а в період ремісії лікар визначає збільшення печінки, яка при пальпації болюча, і біль в області жовчного міхура. Перебіг такої хвороби, як хронічний холецистопанкреатит тривалий і лікування вимагає комплексного підходу, який включає в себе медикаментозну терапію, фізіотерапію, народні методи і дієту.
Іноді холецистопанкреатит приймає важку форму – обструктивную. При такій формі хвороби протоки підшлункової залози закупорюються, що веде до порушення травних процесів і розвитку запальних явищ в інших органах системи шлунково-кишкового тракту.
Існують і рідкісні симптоми цього захворювання, які проявляються у деяких людей:
- розвиток асциту;
- пожовтіння шкірних покривів;
- ураження дрібних суглобів;
- виникнення помилкових кіст.
У тих випадках, коли не проведено своєчасне лікування хвороби, ймовірність розвитку ускладнень зростає. Серед найчастіших ускладнень даної патології, слід виділити обструкцію жовчної протоки, тромбоз вен, хвороби ендокринної системи, а також ураження периферичних нервів і перитоніт.
Особливості та фактори ризику
Хронічний холецистопанкреатит як би не є самостійним захворюванням. Це загальна назва двох відокремлених патологічних процесів, що протікають одночасно в двох органах. Тому і діагностика, і лікування має ряд особливостей. Тому часто сам хворий не віддає собі відповідальності в тому, що стан його вкрай серйозно. У цьому – відмінна риса даного захворювання. Холецистопанкреатит – його симптоми і лікування – є комплексними і не можуть застосовуватися окремо до підшлунковій залозі або окремо до жовчного міхура.
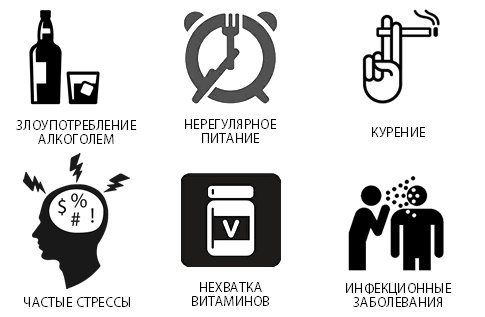
Протягом захворювання періоди загострень змінюються періодами ремісії. Причин виникнення захворювання безліч, деякі з них:
- Цукровий діабет
- холецистит
- Тривалий метеоризм, в результаті чого здавлюється 12-палої кишки
- Виразка шлунку
- Пухлини підшлункової залози
- Камені жовчного міхура
- підвищена кислотність
Фактори ризику, в результаті яких може розвинутися захворювання:
- куріння
- Зловживання алкоголем
- зловживання медикаментами
- стреси
- Неправильне харчування
- авітаміноз
- незагоєні інфекції
лікування
Медикаментозне і дієта
Для лікування холецістопанкреатіта вироблена спеціальна схема, яка включає в себе кілька етапів. На першому етапі, поки не буде встановлена причина захворювання, хворому не дозволяють приймати їжу (десь протягом 3-х днів), на область шлунка накладають грілку з льодом і медикаментозно купируют напади болю.
Для купірування болю використовують такі препарати, як новокаїн, Атропін, Но-шпа. Виключаються нестероїдні протизапальні препарати типу Анальгіну і Найза, так як вони сприяють кровотеч і дратують слизову.

розчин Новокаїну
Застосовують спеціальні фізіологічні розчини для відновлення водно-сольового балансу. Щоб придушити секрецію підшлункової залози використовують інгібітори протонної помпи, які перешкоджають продукування соляної кислоти в шлунку. До них відноситься Омепразол. Також можна застосовувати Контрикал.
Обов’язково проводять замісну терапію, щоб розвантажити ПЖ. Застосовують ферменти, такі як амілаза, ліпаза, протеаза, комерційна назва яких знає майже кожен і це: Креон, Мезим, Панзинорм, Фестал.

Для придушення бактеріальної інфекції проводять антибактеріальну терапію за допомогою легких антибіотиків, наприклад, Ампіциліну.
Надалі хворого тримають на суворій дієті, яка, виключає тваринні жири і, частково, рослинні.
Забороняють вживання гострих, солоних, газованих, грубих, жирних і терпких блюд і напоїв. Вводять в раціон мінеральні води після того, як з них будуть видалені гази, а також відварні овочі нежирне м’ясо і рибу, рідкі каші. Дробове харчування 6-8 разів на добу є нормою для хворих холецистопанкреатитом.
Деякі фізіотерапевтичні процедури, такі як електрофорез або УВЧ, покращують кровопостачання печінки, в результаті чого збільшується вироблення жовчі і зменшується запалення.
хірургічне
Хірургічне втручання показано лише у тому випадку, якщо перебіг захворювання ускладнене:
- обтураційною жовтяницею;
- появою кісти;
- або консервативне лікування не приносить результату, так як сильні болю не купіруються.
Може бути застосовано як пряме втручання, а це дренаж кісти, операція з видалення каменів з ПЖ або самогооргана (резекція), так і непряме: операції на шлунку, жовчних шляхах, невротомія.
джерела
- https://podzhelud.ru/pankreatit/holecistopankreatit-mkb-10
- https://kiberis.ru/?p=21868
- https://tvojajbolit.ru/gastroenterologiya/simptomyi-i-lechenie-holetsistopankreatita-u-vzroslyih/
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/cholecystopancreatitis
- https://mkb.guru/bolezni-pochek/drugie/xolecistopankreatit.html
- https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/1752-kholetsistopankreatit-simptomy
[Згорнути]
особливості харчування
На питання, як лікувати холецистопанкреатит, гастроентеролог відповість – правильним харчуванням. Якими б ефективними були лікарські засоби, вони не допоможуть без дотримання спеціальної дієти, необхідної при холецистопанкреатит.
Пацієнт повинен харчуватися 5-6 разів на день невеликими порціями. Їжа повинна бути легкоусваеваемие, містити велику кількість білків і мінімальне – цукрів. Вживаються страви тушковані, варені, запечені. Хліб вчорашній, страви, які не викликають рясного виділення підшлункової соків.
Дієта при хронічному холецистопанкреатит виключає:
- гострі, солоні і копчені продукти;
- ковбаси та напівфабрикати;
- спеції, маринади;
- жирні продукти;
- сирі овочі;
- шоколад і какао;
- алкоголь;
- бобові;
- газовані напої;
- сік цитрусових;
- міцний чай і каву.
Список необхідних товарів
Харчування при холецистопанкреатит має на увазі вживання:
- вчорашнього хліба;
- відварених або тушкованих овочів (томати обмежені);
- нежирних кисломолочних продуктів;
- яєць в різному вигляді, крім зварених круто;
- нежирне м’ясо і рибу;
- каші, особливо мають підвищену клейкість, таких як вівсяна;
- супи без обсмажування, бажано перетерті;
- трав’яні відвари, киселі і компоти.
симптоматика
Найпершим зовнішнім проявом загострення виступає больовий синдром, а ступінь його вираженості може варіюватися від незначного дискомфорту до гострої хворобливості. Чим довший протікає недуга, тим слабкіше буде виражатися біль, проте функціональна недостатність уражених органів неодмінно прогресує.
Біль локалізується під правими або лівими ребрами, нерідко виникає приблизно через 30 хвилин після споживання жирних та гострих страв, смажених і копчених продуктів, після розпивання алкоголю. Не виключаються больові відчуття оперізуючого характеру.
Додаткові ознаки хронічного холецістопанкреатіта:
- гіркоту і сухість в ротовій порожнині;
- нудота, закінчується блювотою і не приносить полегшення;
- поява характерного бурчання в животі;
- збільшення обсягу передньої стінки черевної порожнини;
- часта діарея;
- загальна слабкість і розбитість;
- швидка стомлюваність;
- підвищення показників температури тіла;
- зниження працездатності.
Вище вказані найбільш часті зовнішні прояви, однак варто відзначити, що при хронічному холецистопанкреатит можуть бути присутніми більш рідкісні ознаки:
- жовтушність шкірних покривів, видимих слизових оболонок і склер;
- асцит;
- артритні ураження суглобів кистей верхніх кінцівок;
- формування псевдокист на хворих органах;
- наліт на язиці білого або жовтуватого відтінку;
- лущення шкіри;
- ламкість нігтьових пластин;
- червоні плями на животі в районі пупка або посиніння даної області;
- атрофія м’язів передньої стінки черевної порожнини;
- знебарвлення калових мас;
- зменшення обсягів підшкірного жиру.
Таку симптоматичну картину доцільно відносити як до дорослих пацієнтів, так і до дітей, що страждають від хронічної форми холецістопанкреатіта.
Загальні відомості
Виникнення холецістопанкреатіта обумовлено анатомічною близькістю і функціональним взаємодією підшлункової залози (ПЖ) і жовчного міхура. Збій саморегуляції сфинктерной системи фатеровасоска при захворюванні одного з органів рано чи пізно призводить до патологічних змін в іншому. За даними досліджень в сфері клінічної гастроентерології, у 69-70% пацієнтів з гострим холециститом патологічно змінена паренхіма залози, при хронічному холециститі показник досягає 85-88%.
У 38-39% людей, які страждають на гострий панкреатит, діагностується холецистит, при хронічному запаленні підшлункової залози жовчний міхур уражається в 62-63% випадків. При такої хвороби, як гострий холецистопанкреатит, часто в процес втягується печінка – вона запалюється, і в ній відбуваються дистрофічні і некротичні зміни.
Особливості у жінок
Кількість хворих жінок різко зросла. Якщо недавно найбільша поширеність холецістопанкреатіта була серед людей 45-50 років, то зараз запалення найчастіше виявляється в 30-35 років. Гостра форма захворювання частіше діагностується у жінок, ніж у чоловіків. Існує теорія, що гостре запалення обумовлено зміною гормонального фону.
Специфіка у чоловіків
У чоловіків ця патологія більш ніж в половині випадків обумовлена алкоголізмом. При цьому має велике значення стаж. У чоловіків фактором ризику є куріння. У них холецистопанкреатит частіше призводить до ускладнень.
фізіотерапевтичні процедури
Фізіотерапевтичні процедури призначаються тільки в тому випадку, якщо захворювання не знаходиться в фазі загострення.
При холециститі лікар може призначити електрофорез, ультразвук або УВЧ. Завдяки цьому кровообіг в області печінки поліпшується, вироблення жовчі збільшується. Після цих процедур у хворих зменшується запалення.
УВЧ, ультразвук і електрофорез використовуються при панкреатиті і при поєднанні захворювань. Відрізняються ці процедури тільки тим, що проводяться в різних частинах черевної порожнини.
Після того як симптоми хвороби зникнуть, можна застосовувати лікування брудом. Остання знімає запалення, знеболює і зміцнює імунітет.
Рецепти смачних страв
Щоб життя при запальних захворюваннях підшлункової та жовчного міхура не здавався таким сірим і нудним, необхідно її дещо урізноманітнити. Пропонуємо наступні рецепти при панкреатиті і холециститі.
- Картопляні котлети. Беремо 7 середніх картоплин, чистимо, варимо, а коли охолоне – і натираємо. До цієї маси додаємо дрібно нарізані 250 г молочної або докторської ковбаси, а також 200 г натертого твердого сиру. Втручаємося 3 сирих яйця, зелень і зелену цибулю за смаком, сіль, 2 ложки борошна. Повинна вийти маса, з якої робляться котлетки (їх треба запанірувати в борошні). Готуємо страва в пароварці.
- Овочевий суп з сирними фрикадельками. Беремо 2,5 літра або води, або овочевого бульйону, ставимо на вогонь. Готуємо масу для фрикадельок: натираємо 100 г неострого твердого сиру, змішуємо з розм’якшеним вершковим маслом, 100 г борошна і 1 сирим яйцем, зеленню і невеликою кількістю солі. Перемішуємо, ставимо в холодильник на 30 хвилин. Для бульйону: натираємо крупно 1 морква, ріжемо 1 болгарський перець смужками, а цибулину і 5 картоплин – кубиками. Варимо близько 15 хвилин в киплячій воді. Далі туди кидаємо фрикадельки розміром з квасолину, сформовані з перебувала в холодильнику сирної маси.
- Гарбуз – дуже корисний продукт. З неї можна приготувати багато страв. Наприклад, запіканку з гарбуза з яблуками.

Запіканка з гарбуза з яблуками – і смачне, і дуже корисне блюдоПотрібно взяти 600 г гарбуза, очистити від шкірки і насіння, натерти. Те ж зробити з 200 г сирих яблук. Потім гарбуз і яблука припустити на сковороді з 10 г вершкового масла, протерти виделкою. Додати в вийшло пюре 100 мл молока, довести до кипіння, додати трохи (близько 60 г) манної крупи, варити 8 хвилин на маленькому огне.Далее потрібно зняти з вогню, охолодити до 60 ° C, додати столову ложку цукру і 1 яйце, перемішати . Цю масу потрібно викласти на змащене жиром і посипане сухарями деко, запікати в духовці. Подавати зі сметаною.
Чому розвивається недуга?
Хронічний холецистопанкреатит найчастіше виникає на тлі інфекційного процесу, який вражає жовчовивідні шляхи і панкреатичні протоки. Бактеріальні агенти можуть проникати в органи гематогенним шляхом, з кишечника або інших хронічних вогнищ інфекції.
Серед провокують захворювання факторів слід виділити:
- патологічні стани, які супроводжуються застоєм жовчі;
- панкреатичний рефлюкс;
- жовчнокам’яна хвороба;
- глистяні інвазії, зокрема аскаридоз, лямбліоз тощо;
- дискінезія жовчовивідних шляхів.
До розвитку захворювання призводить цілий ряд факторів, серед яких:
- спадкова схильність;
- систематичне вживання спиртних напоїв і куріння;
- пристрасть до жирної і смаженої їжі;
- тривалий прийом лікарських засобів з групи сульфаніламідів, деяких антибіотиків;
- цукровий діабет;
- вроджене або придбане звуження фатерова сосочка;
- недолік в харчовому раціоні білкових продуктів харчування;
- сильний стрес.
Все про хвороби печінки

Захворювання холецистопанкреатит МКБ характеризує як комплексне, що зачіпає одночасно підшлункову залозу і жовчний міхур. Тому особливо актуальним є питання несуперечливого лікування відразу декількох органів. Абревіатура МКБ розшифровується як «Міжнародна класифікація хвороб». У деяких джерелах біля неї можна ще побачити цифру 10. Це означає, що перед читачем – документ, який має міжнародну силу для лікарської спільноти, причому його переглянули, змінили і доповнили вже в десятий раз.
Етіологія
Основні причини, що викликають локалізацію запального процесу одночасно в підшлунковій залозі і жовчному, представлені:
- близьким анатомічним розташуванням органів;
- рубцевим звуженням дуоденального протоки;
- формуванням конкрементів в жовчовивідних шляхах;
- атонией сфінктера Одді;
- дуоденопанкреатіческім рефлюксом;
- застоєм жовчі;
- повною відсутністю або нераціональним лікуванням гострої форми подібного недуги.
Хронічний холецистопанкреатит часто формується на тлі протікання таких захворювань:
Як факторів можуть виступати:
- вживання великої кількості жирної їжі;
- багатолітню пристрасть до розпивання спиртних напоїв і до інших шкідливих звичок;
- прийом ліків без призначення лікаря – сюди варто віднести і перевищення добової дози медикаменту або тривалості його застосування;
- недостатнє надходження білка в організм людини;
- неповноцінне кровопостачання органів шлунково-кишкового тракту;
- нерегулярне харчування;
- патології з боку ендокринної системи;
- часте переїдання.
Клініцисти не виключають вплив генетичної схильності.
Які страви приготувати під час дієти?
Харчування при панкреатиті і холециститі збалансоване і не убоге. Голод повністю виключається, страви готують різноманітні. Що приготувати?
Основний принцип дієти – приготування страв з нежирних, протертих, негострих, некислих натуральних продуктів:
- хліб – житній, можна пшеничний, не м’який, сухі галети;
- супи – з овочів, круп або макаронів;
- каші – підійде пшоняна каша або рисова, обов’язково на нежирному молоці;
- м’ясо – яловиче, очищене від жив і грубих волокон, дієтичні страви з індички або курки, кролика, фрикадельки;
- риба – нежирна, тільки запечена або відварна;
- кисломолочна продукція – сир твердий, кефір і сир нежирні;
- овочі – відварні, тушковані, сирі. Картопляний сік при панкреатиті і холециститі корисний, він обволікає шлунок і «гасить пожежу»;
- напої – свіжовичавлені соки (розбавити водою), слабка кава, кисіль, трав’яний або зелений чай;
- ягоди і фрукти – некислі, краще желе і компоти з них.
Понеділок
- пшоняна каша, галета;
- нежирна ряжанка, яблуко;
- овочевий суп, відварна курка (грудка) з буряком (буряк рекомендують відварювати і вживати не частіше, ніж раз на тиждень в спокійній стадії);
- банан;
- тефтелі м’ясні парові, салат з огірків.
вівторок
- сирники з сиру (0-2%);
- йогурт, галета;
- суп з гарбуза (вживання гарбуза при панкреатиті і холециститі корисно, овоч не провокує здуття і знижує кислотність), яловичина тушкована з макаронами;
- яблуко;
- сосиски, салат з відвареної цвітної капусти.
- бутерброд з сиром на підсушеному хлібі (сир при панкреатиті і холециститі дозволений негострий і нежирний);
- груша;
- рисовий суп, запечена індичка, салат з помідорів і огірків;
- фруктове желе, сухарик;
- відварна пікша, овочеве рагу.
четвер
- омлет, приготовлений в духовці, сухарик;
- йогурт, банан;
- котлети курячі парові, овочеве рагу;
- фініки або груша (в гострій формі фініки не рекомендуються);
- сирна запіканка.

п’ятниця
- макарони з нежирним тертим сиром;
- яблуко;
- суп-пюре з капусти брокколі, окунь річковий на пару, картопля відварна;
- нежирний сир, банан;
- відварна яловичина, салат зі свіжих помідорів, чай з шипшини (шипшина при панкреатиті і холециститі зніме спазми, пом’якшить запалення).
Субота
- каша вівсяна на нежирному молоці, яйце всмятку;
- запечене яблуко, сир;
- овочевий суп, биточки з індички, морква тушкована (морква при панкреатиті і холециститі дозволяється тільки у вареному і тушкованому видах);
- груша;
- рисова запіканка.
неділя
- яйце всмятку, тост з варенням;
- кисіль, галета;
- бульйон курячий, сосиски, капуста тушкована кольорова (тушкована капуста при панкреатиті і холециститі рекомендується кольорова, брокколі, брюссельська; білокачанна не рекомендується);
- банан (в гострій формі банани не рекомендуються);
- окунь запечений, картопляне пюре.
З напоїв для дієти протягом дня підійдуть зелений чай, неміцний кава з додаванням молока. Також корисні компот, чай з шипшини, кефір.
У раціон рекомендується включати страви з деяких корисних продуктів – насіння льону: на їх основі рекомендується варити кисіль. Горіхи можна включати в план харчування тільки в стадії стійкої ремісії.
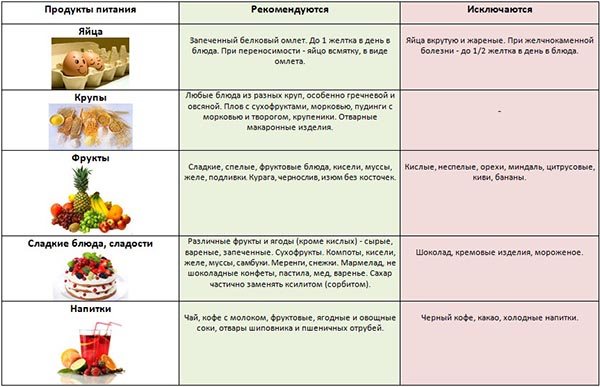
Заборонені та дозволені продукти при холециститі
дієта
Пацієнтам з розвиток холецістопанкреатіта необхідно повністю виключити зі свого раціону харчування такі різновиди їжі:
- їжа, приготована шляхом обсмажування і містить високий відсоток жирності;
- гострі і копчені продукти харчування;
- різні спеції;
- алкоголь;
- консервовані продукти;
- страви з сіллю;
- ковбасні вироби;
- шоколад і какао;
- міцні чайні та кавові напої;
- сирі овочеві культури;
- цитрусовий сік;
- свіжі томати та огірки.
При діагнозі холецістопанкреатіта призначається дотримання дієтичного столу номером 5, автор якої провідний лікар-дієтолог М.І.Певзнер.
Тривалість дотримання дієти визначається лікуючим лікарем на основі історії хвороби, але вона не повинна бути менше 3-х місяців для того, щоб максимально ефективно вилікувати патологію.
Профілактика холециститу і панкреатиту
Для запобігання подібних патологічних порушень в своєму організмі, насамперед необхідно повністю виключити тютюнопаління, вживання спиртовмісних напоїв, негативний вплив стресових ситуацій, а також нормалізувати і збалансувати раціон правильного харчування. Також варто мінімізувати вживання страв з високим відсотком жирності і вести здоровий спосіб життя з відповідністю режиму фізичної активності та відпочинку.
Список літератури
- Максимов, В. А. Клінічні симптоми гострого і хронічного панкреатиту. Довідник лікаря загальної практики. 2010 року № 3 стор. 26-28.
- Лейшнер У. Практичний посібник з захворювань жовчних шляхів. М. ГЕОТАР-МЕД, 2004 р
- Минушкин О.Н. Мисливський Л.В. Євсиков А.Є. Оцінка ефективності та безпеки застосування мікронізірованних Поліферментні препаратів у хворих на хронічний панкреатит c зовнішньосекреторноїнедостатністю підшлункової залози РМЗ, розділ «Гастроентерологія» №17 2019 р. Стор 1225-1231.
- Гастроентерологія і гепатологія: діагностика та лікування. Керівництво для лікарів під ред. А. В. Калініна, А. І. Хазанова. М. Міклош, 2007 р
профілактичні заходи
Головним принципом профілактики холецістопанкреатіта вважається відмова від спиртних напоїв і куріння.
Відмова від куріння, наркотиків і алкоголю
Крім того, напади захворювання супроводжуються сильними болями у верхній частині живота після кожного прийому їжі, тому раціон слід скласти таким чином, щоб кількість провокуючих продуктів в ньому було мінімальним. Харчуватися слід дрібно (не більше 60 г за один раз), з частими повтореннями, кількість жирів потрібно обмежити, а вітамінів, навпаки, збільшити.
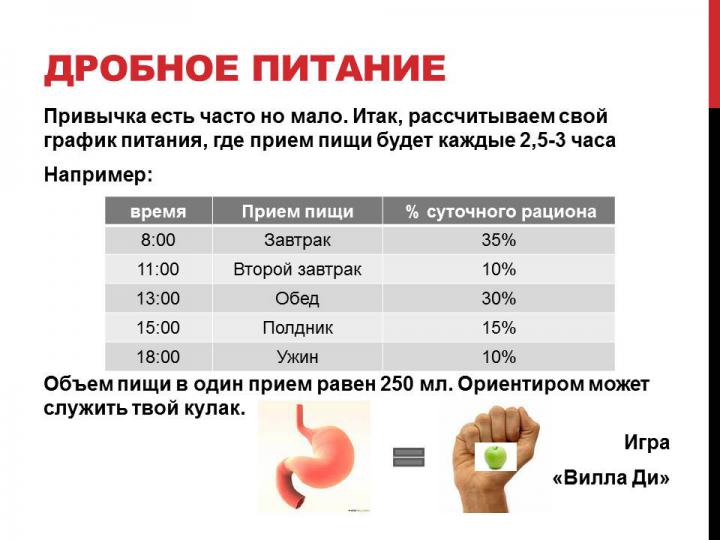
дробове харчування
